فهرست مطالب
اگر با بیماریهای خودایمنی آشنایی داشتهباشید، احتمالا بیماری پسوریازیس یا بیماری سوریازیس را میشناسید. این بیماری یکی از بیماریهای خودایمنی پوستی است که سرعت تکثیر سلولها را افزایش میدهد. اگر شما یا نزدیکان و دوستانتان به این بیماری مبتلا باشید، میدانید که در صورتیکه روشهای درمانی را در نظر نگیرید، ممکن است با مشکلات و اختلالات زیادی مواجه شوید.
اما این بیماری چگونه ایجاد میشود؟ برای درمان آن چه روشهای درمانی را باید به کار بگیریم و آیا میتوان از ابتلا به این بیماری پیشگیری کرد؟ اگر این سوالات ذهن شما را هم درگیر کردهاست، با ما همراه باشید و این مطلب را تا انتها بخوانید.
بیماری پسوریازیس چیست؟
بیماری پسوریازیس چیه؟ پسوریازیس (به انگلیسی psoriasis) یا بیماری سوریازیس یکی از انواع بیماری های پوستی خودایمنی است که به بیماری داءالصدف هم معروف است. در بیماری پسوریازیس سلولهای پوستی تا ۱۰ برابر سریعتر از حد نرمال تکثیر شده و روی هم انباشته میشوند. این فرآیند باعث میشود که لکههای قرمز برآمده و پوشیده با پوستههای سفید ایجاد شود.
این لکهها همراه با خارش بوده و گاهی دردناک هستند و میتوانند در هر کجایی از بدن رشد کنند، اما اکثرشان در پوست سر و مفاصلی مانند آرنج و زانو دیده میشوند. پسوریازیس مسری نبوده و نمیتواند از فردی به فرد دیگر منتقل شود. حتی تماس پوستی نیز باعث انتقال بیماری به فرد دیگر هم نمیشود. اما گاهی اوقات در اعضای مختلف یک خانواده ممکن است دیدهشود.
پسوریازیس یک بیماری مزمن است که اغلب بهبود مییابد و دوباره عود میکند. هدف اصلی درمان این است که سرعت تکثیر سلولهای پوست متوقف شود.
همهگیرشناسی بیماری سوریازیس:
- میانگین سن شروع بین ۱۵ تا ۳۵ سال است. برخی مطالعات تخمین میزنند که حدود ۷۵ درصد موارد پسوریازیس قبل از سن ۴۶ سالگی تشخیص دادهمیشوند.
- این بیماری مرد و زن را به طور مساوی درگیر میکند.
- داشتن سابقه خانوادگی خطر ابتلا به پسوریازیس را افزایش میدهد. با این حال، بسیاری از افراد مبتلا به این بیماری هیچ گونه سابقه خانوادگی ندارند.
آیا پسوریازیس خطرناک است؟
سوریازیس خطرناک نیست اما میتواند باعث بروز مشکلاتی شود. این بیماری میتواند بر روی اعتماد به نفس شما تاثیر بگذارد و اگر از روشهای حمایتی و متخصص پوست و مو کمک نگیرید، برای شما مشکلساز شود.
بیماری پوستی پسوریازیس چه علائمی دارد؟ (علائم بیماری پسوریازیس)
علائم پسوریازیس ممکن است در هر سنی شروع شود، اما معمولا در اوایل بزرگسالی ظاهر میشود. حدود ۱۵ درصد از افراد مبتلا به پسوریازیس پوستی، به پسوریازیس مفصلی نیز مبتلا هستند. طیف علائم پسوریازیس متغیر بوده و ممکن است خفیف (با درگیری مناطق محدودی از پوست) و یا شدید (پلاکهای ضخیم و بزرگ، همراه با پوست قرمز و ملتهب که کل بدن را درگیر میکند) باشد.
علائم و نشانههای پسوریازیس در افراد مختلف، متفاوت است. همچنین علائم آن بسته نوع پسوریازیس میتواند متفاوت باشد. با این حال علائم شایع پسوریازیس عبارتاند از:
- پلاکهای ملتهب، برآمده و قرمز بر روی پوست
- بثورات پوستی و پلاکهای قرمز پوستی پوشیدهشده با پوستههای ضخیم و نقرهای
- لکههای پوستهپوستهی کوچک (معمولا در کودکان دیدهمیشود، لکههای پسوریازیس میتواند از تکههای کوچک شوره سر مانند پوسته پوسته شدن تا فوران به صورت درگیری قسمتهای عمده متفاوت باشد.)
- پوست خشک و ترکخورده که ممکن است خونریزی کند.
- خارش پوست، سوزش یا درد در اطراف ضایعات
- ناخنهای ضخیم و فرورفته
- مفاصل سفت، متورمشده و دردناک.
بااینحال همه افراد ممکن است همه علائم فوق را تجربه نکنند و در صورتیکه فرد به انواع کمتر شایع پسوریازیس مبتلا باشد ممکن است علائم کاملا متفاوتی را تجربهکند. اغلب انواع پسوریازیس به مدت چند هفته یا چند ماه به طول شعلهور شده و پس از آن برای مدتی فروکش میکند یا اینکه به طور کامل بهبود مییابد.
ضایعات پسوریازیس میتواند هر جایی از بدن را درگیر کند، اما غالبا بر روی مفاصل آرنج و زانو دیده میشود. به علاوه بیماریهای قلبی عروقی، دیابت، بیماری التهابی روده، فشار خون بالا، مشکلات کبدی، آرتریت (التهاب مفصل) در بیماران مبتلا به پسوریازیس رایج هستند.
چه موقع برای درمان پسوریازیس به دکتر پوست مراجعه کنیم؟
اگر فکر میکنید که ممکن است پسوریازیس داشتهباشید، به پزشک پوست و مو مراجعه کنید. به خصوص اگر پسوریازیس شما همراه با علائم زیر است:
- باعث ناراحتی و درد میشود.
- انجام وظایف معمول را برایتان دشوار میکند.
- باعث میشود که شما در مورد ظاهر پوست خود نگران باشید.
- منجر به مشکلات مفصلی مانند درد، تورم یا عدم توانایی انجام وظایف روزانه میشود.
- در صورتیکه علائم شما بدتر شدند یا با درمان بهبود نیافتید، بایستی به پزشک مراجعه کنید زیرا ممکن است به داروهای مختلف یا ترکیبی از درمانهای مختلف برای کنترل پسوریازیس نیاز داشتهباشید.
برای دریافت نوبت از متخصص پوست و مو به سایت دکترتو سر بزنید. در وبسایت دکترتو امکان دریافت نوبت ویزیت پزشک و مشاوره تلفنی متخصص پوست و مو برای شما وجود دارد.
علت پسوریازیس چیست؟
علت پسوریازیس به طور کامل مشخص نشدهاست، اما به نظر میرسد که به دنبال مشکلات سیستم ایمنی مرتبط با سلولهای لنفوسیت T و دیگر گلبولهای سفید، که نوتروفیلها نامیدهمیشود، بیاید. پسوریازیس یک بیماری خودایمنی است. بدین معنی که سلولهای ایمنی بدن به سلولهای سالم حمله میکنند.
در مورد پسوریازیس، سلولهای سفید که به عنوان لنفوسیتهای T شناختهشده به اشتباه به سلولهای سالم پوست حمله میکنند. عملکرد سلولهای لنفوسیت T به طور معمول، محافظت بدن در برابر مواد خارجی مانند ویروسها یا باکتریها است. اما اگر پسوریازیس داشتهباشید، سلولهای لنفوسیت T به اشتباه به سلولهای سالم پوست حمله میکنند، درست مانند زمانی که میخواهند زخمی را خوب کنند یا با عفونتی مقابله کنند.
همچنین سلولهای T بیشازحد فعال، باعث افزایش تولید سلولهای سالم پوست، سلولهای T بیشتر و سایر سلولهای سفید خون، به خصوص نوتروفیلها میشود. اینها باعث قرمزی و گاهی اوقات ضایعات پوسچولی همراه با چرک میشوند. عروق خونی متسع در مناطق آسیب دیده پسوریازیس باعث گرمی و قرمزی در ضایعات پوستی میشود.
این فرآیند تبدیل به یک چرخه مداوم میشود که در آن سلولهای پوستی جدید به سرعت (در طی چند روز به جای چند هفته) تکثیر شده و به سطح پوست میآیند و در آنجا انباشته میشوند. این سلولهای پوستی پلاکهای ضخیم و پوستهدار را در روی سطح پوست ایجاد میکنند و تا هنگامی که با درمان این چرخه را متوقف نکنید، ادامه مییابد. درست است که اختلال در عملکرد سلولهای T در افرادی که مبتلا به پسوریازیس هستند، کاملا مشخص نیست اما محققان بر این باورند که هم عامل ژنتیک و هم عوامل محیطی در ایجاد این بیماری نقش دارند.
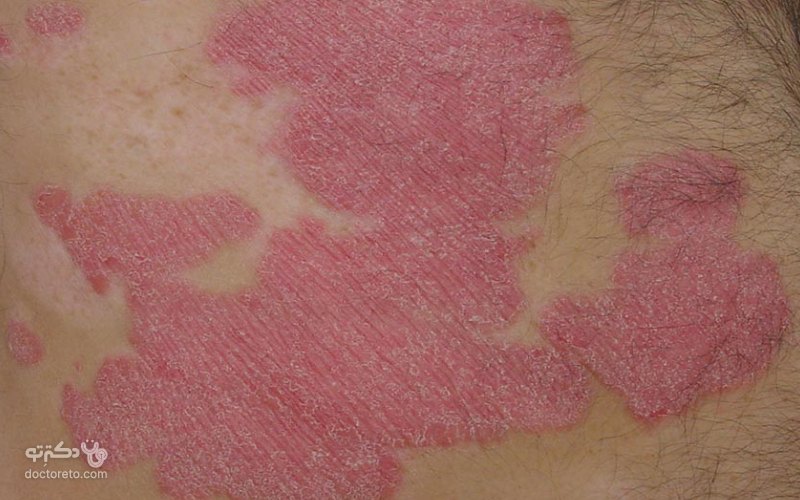
عوامل خطر ابتلا به پسوریازیس چیست؟
پسوریازیس در هر فردی میتواند پیشروی کند، اما این عوامل در جدول زیر میتوانند خطر ابتلا به بیماری را در فرد افزایش دهند:
| دلایل ایجاد بیماری | توضیحات |
|---|---|
| سابقه خانوادگی | یکی از مهمترین عوامل خطر است. داشتن یک والد پسوریازیس خطر ابتلا به این بیماری را در فرد افزایش میدهد، همچنین اگر پدر و مادر هر دو مبتلا به پسوریازیس باشند خطر ابتلا را در فرد افزایش میدهد. |
| عفونتهای ویروسی و باکتریایی | افراد مبتلا به HIV نسبت به افرادی که سیستم ایمنی سالم دارند با احتمال بیشتری به پسوریازیس مبتلا میشوند. کودکان و نوجوانان با عفونتهای مکرر، به ویژه گلودرد چرکی، ممکن است در معرض خطر بیشتری قرار بگیرند. |
| استرس | از آنجایی که تنش و استرس میتواند بر سیستم ایمنی بدن تاثیر بگذارد، سطوح بالای استرس ممکن است خطر ابتلا به پسوریازیس را افزایش دهد. |
| چاقی | وزن بیشازحد خطر ابتلا به پسوریازیس را افزایش میدهد. ضایعات (پلاکها) مرتبط با انواع پسوریازیس اغلب در چینهای پوستی ایجاد میشود. این مورد باعث ایجاد بثورات پوستی زیر پستان هم میشود. |
| سیگار کشیدن | تنباکوی سیگار نه تنها خطر ابتلا به پسوریازیس را افزایش میدهد، بلکه میتواند شدت بیماری را نیز افزایش دهد. سیگار کشیدن نیز ممکن است نقش اولیه در پیشروی بیماری داشتهباشد. |
تشخیص پسوریازیس چگونه انجام می شود؟
در بیشتر موارد، تشخیص این بیماری نسبتا ساده است. در ادامه روشهای تشخیص این بیماری را آوردهایم:
- شرح حال و معاینه فیزیکی: پزشک شما معمولا پسوریازیس را با شرح حال و بررسی پوست، سر و ناخنهای شما، میتواند تشخیص دهد.
- نمونهبرداری از پوست (بیوپسی پوست): بهندرت، ممکن است پزشک شما یک نمونه کوچک از پوست (بیوپسی) بگیرد. پزشک ابتدا محل ضایعه را بیحسی موضعی، بیحس کرده سپس نمونه را بر اساس یک میکروسکوپ مورد بررسی قرار میدهد تا نوع دقیق پسوریازیس را تعیینکرده و اختلالات و عفونتهای دیگر را رد کند.
تشخیص افتراقی پسوریازیس از چه بیماری هایی انجام می شود؟
علائمی که در بیماری پسوریازیس میبینیم، ممکن است با علائمی که به دنبال بیماریهای دیگر ایجاد میشوند، مشابه باشد. در ادامه چند مورد از تشخیصهای محتمل دیگر را مطرح میکنیم:
- سندرم چشم خشک (کراتوکنژنکنتویت سیکا)
- اونیکومایکوزیس
- لیکن پلان
- درماتیت آتوپیک یا اگزما
- پیتریازیس آلبا
- پیتریازیس روزه آ
- سفلیس
- نقرس و سودونقرس (نقرس کاذب)
- بیماری لیکن سیمپلکس مزمن (نورو درماتیت موضعی)
- دیاپر راش (دانههای پوستی ناشی از پوشک)
- آرتریت واکنشی
- درماتیت سبورئیک
- درماتیت نومولار (اگزمای دیسکوئید)
- میکوزیس فونگوئید
- کارسینوم سلولهای اسکواموس پوستی.
در دکترتو میتوانید با بهترین پزشکان متخصص پوست در شهر خود آشنا شوید، با آنها به صورت تلفنی یا آنلاین مشورت کنید و همچنین برای دریافت نوبت ویزیت حضوری اقدام کنید.
درمان پسوریازیس چیست؟
متاسفانه هیچ درمانی برای پسوریازیس وجود ندارد، اما شما میتوانید علائم آن را کنترل کنید. در موارد درد و ناراحتی شدید ممکن است دکتر متخصص از شما آزمایش روماتیسم هم بخواهد زیرا راه اول تشخیص این بیماری است. تغییر شیوه زندگی، مانند استفاده از مرطوبکنندهها، ترک سیگار و کنترل استرس، میتواند به موارد زیر کمک کند:
- کاهش التهاب و پوستهریزی
- کاهش رشد سلولهای پوستی و دون دون شدن پوست
- ازبینرفتن پلاکهای پوستی.
همچنین برای درمان پسوریازیس به طور موثر میتوان سه روش زیر را انجام داد:
- درمان موضعی
- درمان با نور (فتوتراپی)
- داروهای سیستمیک.
متن انگلیسی: «Management of psoriasis may involve topical and systemic medication, phototherapy, stress reduction, climatotherapy, and various adjuncts such as sunshine, moisturizers, salicylic acid, and other keratolytics such as urea.»
به نقل از سایت emedicine.medscape
ترجمه فارسی: «مدیریت پسوریازیس ممکن است شامل داروهای موضعی و سیستمیک، فتوتراپی، کاهش استرس، اقلیم درمانی، و مکملهای مختلف مانند آفتاب، مرطوب کنندهها، اسید سالیسیلیک و سایر کراتولیتیکها مانند اوره باشد.»
بهترین کرم و پماد برای درمان پسوریازیس (پماد کلسیدرم و پسوریازیس)
کرمها و پمادهایی که به طور مستقیم به پوست مالیده میشود، مانند پماد کلسیدرم، به طور موثر میتوانند پسوریازیس خفیف تا متوسط را درمان کنند؛ اما هنگامی که بیماری شدیدتر باشد، کرمها احتمالا با داروهای خوراکی یا نور درمانی (فتوتراپی) ترکیب شوند. درمانهای پسوریازیس موضعی عبارتاند از:
۱. قطران زغال سنگ
خارش، التهاب و پوستهپوستهشدن را کاهش میدهد. قطران زغال سنگ میتواند پوست را تحریککند و نیز باعث کثیفی، لباس و ملافه است، و دارای بوی قوی است. قطران زغال سنگ در شامپو، کرم و روغنهای بدون نسخه در دسترس است. همچنین در غلظتهای بالاتر با نسخه تجویز میشود.
این درمان برای زنان باردار یا شیرده توصیه نمیشود.
۲. مرطوبکننده ها
کرمهای مرطوبکننده به تنهایی پسوریازیس را درمان نخواهدکرد، اما میتواند خارش، پوستهپوستهشدن و خشکی پوست بدن را کاهش دهد. مرطوبکنندهها در پایه پماد معمولا موثرتر از کرمها و لوسیونهای هستند. مرطوبکنندهها باید بلافاصله پس از دوشگرفتن استفاده شوند.
۳. آنالوگ ویتامین D
این ترکیبات مصنوعی ویتامین D باعث کاهش رشد سلولهای پوست میشود. کلسیپوترین (Dovone) یک کرم یا محلول حاوی ویتامین D است که پسوریازیس خفیف تا متوسط همراه با سایر درمانها، درمان میکند. کلسیپوترین ممکن است پوست شما را تحریک کند. کلسی تریول (Calcitriol ) نیز گران است، اما ممکن است به همان اندازه مؤثر و احتمالا تحریکپذیری کمتری از کلسیپوتیرین داشتهباشد.
۴. پماد آنترالین
این دارو باعث کاهش رشد سلولهای پوستی میشود. آنترالین همچنین میتواند پوستهها را از بین ببرد و پوست را نرمتر کند. اما آنترالین میتواند پوست را تحریک کند. این دارو را برای یک زمان کوتاهی بر روی پوست بمالید و سپس آن را بشویید. پماد بتامتازون نیز روش درمانی مناسبی است.
۵. کورتیکواستروئیدهای موضعی برای پسوریازیس
این داروها اغلب داروهای تجویزشده برای درمان پسوریازیس خفیف تا متوسط هستند که التهاب را کاهش میدهند و خارش را برطرف میکنند و ممکن است با سایر روشهای درمانی استفاده شوند. پماد کورتیکواستروئید خفیف معمولا برای مناطق حساس مانند صورت یا چینهای پوستی و برای درمان تکههای وسیع آسیبدیده پوست توصیه میشود. پزشک ممکن است پماد قویتری از کورتیکواستروئید را برای مناطق کوچکتر، کمتر حساس یا مقاوم به درمان تجویز کند.
مصرف طولانی مدت یا بیشازحد کورتیکواستروئیدهای قوی میتواند سبب نازکشدن پوست (آتروفی) و پوسیدگی دندانها شود. کورتیکواستروئیدهای موضعی ممکن است در طول زمان بیاثر شوند. معمولا بهتر است از کورتیکواستروئیدهای موضعی به عنوان یک درمان کوتاهمدت و در طول عود استفادهشود.
۶. رتینوئیدهای موضعی برای پسوریازیس
اینها مشتقات ویتامین A هستند که ممکن است التهاب را کاهش دهند. شایعترین عارضه جانبی آن تحریک پوستی است. این داروها همچنین ممکن است حساسیت به نور خورشید را افزایش دهند، بنابراین در هنگام استفاده از دارو، قبل از خروج، از کرم ضدآفتاب استفاده کنید. خطر نقصهای جنینی در استفاده از رتینوئیدهای موضعی بسیار پایینتر از رتینوئید خوراکی است. اما اگر باردار یا شیرده هستید یا قصد بارداری دارید مصرف تزاروتن توصیه نمیشود.
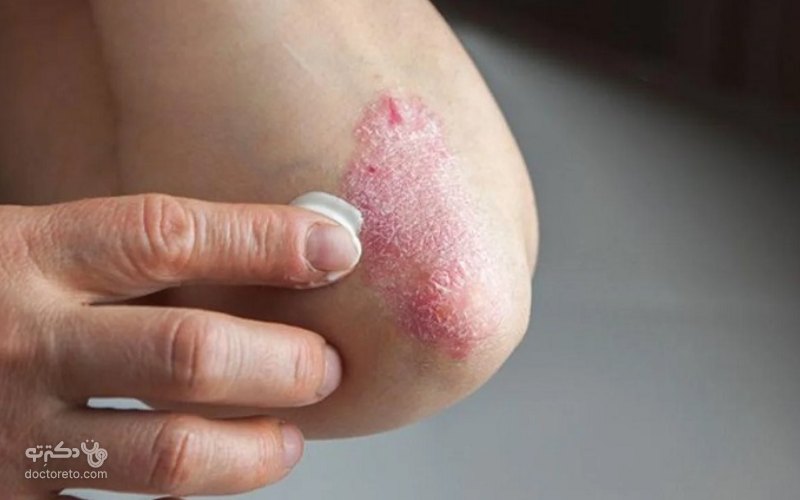
۷. مهارکننده های کالسینورین
مهارکنندههای کلسینورین مانند تاکرولیموس (Prograf) و پیمکورولیموس (Elidel) باعث کاهش التهاب و ایجاد پلاک میشوند. مهارکنندههای کلسینورین برای استفاده طولانیمدت یا مداوم به دلیل افزایش خطر ابتلا به سرطان پوست، علت ریزش شدید مو در زنان و لنفوم توصیه نمیشود. این داروها ممکن است به خصوص در مناطقی نازکی از پوست مانند اطراف چشم مفید باشند، زیرا کرم استروئید یا رتینوئید بسیار تحریککننده هستند و ممکن است اثرات مضر داشتهباشند.
۸. اسید سالیسیلیک برای پسوریازیس
اسید سالیسیلیک بدون نسخه و با نسخه در دسترس بوده و باعث ریزش سلولهای مرده پوست شده و پوستهپوستهشدن را کاهش میدهد. گاهی اوقات آن را با داروهای دیگر مانند کورتیکواستروئیدهای موضعی یا قطران زغالسنگ ترکیب میشود تا اثربخشی آن افزایش یابد. اسیدسالیسیلیک در شامپو و لوسیون برای درمان پسوریازیس پوستی موجود است.
نور درمانی (فتوتراپی) پسوریازیس
در این روش درمانی از نور اشعه ماوراءبنفش طبیعی و مصنوعی استفاده میشود. سادهترین و راحتترین شکل فتوتراپی شامل قراردادن پوست در معرض مقادیر طبیعی نور خورشید است.
سایر انواع نور درمانی عبارتاند از: استفاده از نور ماوراء بنفش مصنوعی A یا B به تنهایی یا در ترکیب با دارو است. کربوکسی تراپی نیز به ترمیم پوست نواحی مختلف بدن کمک میکند.
۱. نور درمانی با نور خورشید برای پسوریازیس
قرارگرفتن در معرض اشعه ماوراء بنفش (UV) در نور خورشید یا نور مصنوعی باعث کاهش گردش خون پوست میشود و باعث کاهش پوستهپوستهشدن و التهاب میشود. در این صورت، قرار گرفتن در معرض نور خورشید به صورت روزانه و به مقدار کم، ممکن است پسوریازیس را بهبود بخشد، اما مقادیر زیاد آن میتواند علائم را بدتر کند و باعث آسیب پوستی شود. بااینحال قبل از فتوتراپی با نور خورشید، از پزشک خود در مورد ایمنترین راه استفاده از نور طبیعی برای درمان پسوریازیس سوال کنید.
نور درمانی با اشعه UVB: دوزهای کنترلشده نور UVB از منبع نور مصنوعی ممکن است علائم پسوریازیس خفیف تا متوسط را بهبود بخشد. فتوتراپی UVB نیز میتواند برای درمان پلاکهای تکی، پسوریازیس گسترده و پسوریازیس که به درمانهای موضعی مقاوم است، استفاده شود. عوارض جانبی کوتاه مدت ممکن است شامل قرمزی، خارش و خشکی پوست باشد. با استفاده از مرطوبکننده ممکن است به کاهش این عوارض جانبی کمککند.
۲. نور درمانی با اشعه ماوراءبنفش باند باریک (NBUVB)
نوع جدیدتری از درمان پسوریازیس است که ممکن است موثرتر از درمان UVB با پهنای باند باشد. معمولا دو یا سه بار در هفته تا زمانی که پوست بهبود یابد، تجویز میشود و پس از آن درمان را فقط میتوان هفتگی انجام داد. بااینحال، این نوع درمان ممکن است باعث سوختگی شدید و طولانیتر شود.
۳. درمان گوکرمن
برخی از پزشکان درمان UVB و درمان زغالسنگ را ترکیب میکنند که به عنوان درمان گوکرمن شناخته میشود. ترکیب دو درمان با هم موثرتر از هر کدام به تنهایی است، زیرا زغال سنگ باعث میشود پوست نور UVB را بیشتر جذب کند.
۴. نور ماورای بنفش درمانی PUVA
پسورالن همراه با اشعه ماوراءبنفش A است. این فرم فتوشیمیایی درمانی شامل استفاده از داروهای حساس به نور (Psoralen) قبل از قرار گرفتن در معرض اشعه UVA است. اشعه UVA نسبت به UVB به صورت عمیقتری به پوست نفوذ میکند، همچنین Psoralen باعث میشود که پوست هنگام قرار گرفتن در معرض UVA پاسخ بیشتری بدهد. این درمان تهاجمیتر، پوست را بهبود میبخشد و اغلب برای موارد شدیدتری از پسوریازیس استفاده میشود. عوارض جانبی کوتاه مدت آن عبارتاند از:
- تهوع و استفراغ
- سردرد و سرگیجه
- سوزش و خارش
عوارض جانبی بلند مدت آن نیز شامل موارد زیر است:
- پوست خشک و چروکیده
- کک و مک
- افزایش حساسیت به خورشید
- افزایش خطر ابتلا به سرطان پوست، از جمله ملانوم
۵. لیزراگزایمر
این نوع فتوتراپی، برای پسوریازیس خفیف تا متوسط استفاده میشود و تنها پوست آسیبدیده را درمان میکند و به پوست سالم آسیب نمیرساند. اشعه UVB به صورت کنترلشده به پلاکهای پسوریازیس برای کنترل پوستهشدن و التهاب کمک میکند. این روش درمانی نیاز به جلسات کمتر نسبت به فتوتراپی طبیعی نیاز دارد زیرا از اشعه UVB قویتر استفاده میشود. عوارض جانبی نیز میتواند شامل قرمزی و تاول باشد. علاوه بر این موارد، سرما درمانی پوست هم میتواند به کاهش نشانههای بیماری کمک کند.
در دکترتو میتوانید با بهترین پزشکان متخصص پوست در شهر خود آشنا شوید، با آنها به صورت تلفنی یا آنلاین مشورت کنید و همچنین برای دریافت نوبت ویزیت حضوری اقدام کنید. توصیه میکنیم قبل از مراجعه به پزشک، برای اطلاع بیشتر خودتان مقاله فرق متخصص پوست و درماتولوژی را بخوانید.
داروهای خوراکی یا تزریقی: درمان قطعی پسوریازیس دارو است؟
پسوریازیس درمان قطعی ندارد و تنها روشهای درمانی در آن میتوانند علائم را تخفیف دهند. اگر پسوریازیس شما شدید است یا به انواع دیگر درمانها مقاوم است، پزشک شما ممکن است داروهای خوراکی یا تزریقی را تجویز کند که به عنوان درمان سیستمیک شناخته شدهاست. بااینحال به علت عوارض جانبی شدید، برخی از این داروها فقط برای دورههای کوتاه استفاده میشوند یا ممکن است با انواع دیگر درمان به صورت متناوب تجویز شوند. این نوع درمان شامل موارد زیر است:
۱. رتینوئیدها
از مشتقات ویتامین A است. این گروه از داروها، زمانی که پسوریازیس شما شدید بوده و به درمانهای دیگر پاسخ نمیدهد، به عنوان قرص ضد حساسیت و خارش پوست عمل کرده و بسیار مناسب هستند. عوارض جانبی ممکن است شامل التهاب لب و ریزش مو باشد و از آن جایی که رتینوئیدها مانند Acitretin میتوانند باعث نقصهای شدید جنینی شوند، زنان در سنین باروری حداقل سه سال پس از مصرف دارو باید از اقدام به بارداری جلوگیری کنند.
۲. سیکلوسپورین
سیستم ایمنی را سرکوب میکند و اثر بخشی آن مشابه متوتروکسات است (متوتروکسات چیست؟ دارویی است که برای سرکوب بیماری خودایمنی منند سوریازیس استفاده دارد)، اما تنها مدت کوتاهی میتواند استفاده شود. سیکلوسپورین مانند سایر داروهای سرکوبکننده سیستم ایمنی، خطر ابتلا به عفونت و سایر مشکلات، از جمله سرطان را افزایش میدهد. همچنین مصرف قرص سیکلوسپورین مخصوصا در دوزهای بالاتر و درمان درازمدت فرد را مستعد ابتلا به مشکلات کلیوی و فشار خون بالا میکند.
۳. امپول برای درمان پسوریازیس
برای درمان پسوریازیس متوسط و استفاده میشوند. این داروها عبارتاند از:
- infliximab
- adalimumab
- ustekinumab
- golimumab
- apremilast
- secukinumab
- ixekizumab.
اکثر این داروها به صورت تزریقی استفاده میشوند و معمولا برای افرادی که به درمانهای رایج پاسخ ندادهاند یا اینکه پسوریازیس مفصلی دارند، مناسب است. داروهای نامبردهشده، بیولوژیک هستند. بیولوژیکها باید با احتیاط مورد استفاده قرار گیرد زیرا آنها تأثیر قوی بر سیستم ایمنی دارند و ممکن است عفونتهای تهدیدکننده حیات را گسترش دهند. به طور خاص، افرادی که این داروها را مصرف میکنند باید برای سل غربالگری شوند.
۴. داروهای دیگر برای درمان پسوریازیس
قرص جلوگیری از ریزش مو، تیوگوانین و هیدروکسی اوره داروهایی هستند که زمانی مورد استفاده قرار میگیرند که دیگر داروها قابل استفاده نباشند.
متن انگلیسی: «Treatment options for psoriasis range from topical ointments or light therapy to address skin symptoms to medications that work inside the body to stop psoriasis at the source. The right approach or combination of treatments can vary based on factors like psoriasis severity and personal preferences.»
به نقل از سایت healthline
ترجمه فارسی: «گزینههای درمانی برای پسوریازیس از پمادهای موضعی یا نور درمانی برای رفع علائم پوستی تا داروهایی که در داخل بدن برای متوقف کردن پسوریازیس کار میکنند، متفاوت است. رویکرد صحیح یا ترکیبی از درمانها می تواند بر اساس عواملی مانند شدت پسوریازیس و ترجیحات شخصی فرد، متفاوت باشد.»
قرص متوترکسات و پسوریازیس
متوترکسات به صورت خوراکی تجویز میشود. متوترکسات (Rheumatrex) با کاهش تولید سلولهای پوستی و سرکوب التهاب میتواند برای درمان پسوریازیس کمککننده باشد. این دارو همچنین ممکن است پیشرفت پسوریازیس مفصلی را در برخی افراد کمتر کند.
متوترکسات به طور کلی در دوزهای کم قابل تحمل بوده و عوارض کمتری را ممکن است ایجاد کند. با این حال ممکن است باعث ناراحتی معده، ازدستدادن اشتها و خستگی شود. هنگامی که برای مدت طولانی استفاده میشود، میتواند عوارض جانبی جدی، از جمله آسیب شدید کبد و کاهش تولید سلولهای قرمز و سفید خون و پلاکتها را ایجاد کند.
شامپو پسوریازیس
کورتیکواستروئیدها درمان شماره ۱ برای پسوریازیس پوست سر در کودکان و بزرگسالان محسوب میشوند. کورتیکواستروئیدها برای کاهش قرمزی، تورم، خارش و پوسته پوسته شدن عمل میکنند و از هر روش درمانی دیگری که برای پوست سر اعمال میکنید مؤثرتر هستند. در صورت استفاده از شامپوهایی مانند شامپو کتوکونازول برای قارچ پوستی حتما طبق دستورالعمل آن پیش بروید تا عوارض جانبی نداشته باشد.
درمان پسوریازیس در طب سنتی (درمان گیاهی پسوریازیس)
در درمان پسوریازیس از درمانهای گیاهان خوراکی و موضعی استفاده میشود. داروهای گیاهی مانند آلوپه ورا، سرکه سیب، کپسایسین (یک ماده طبیعی موجود در فلفل قرمز)، روغن گیاه Emu، روغن گل مغربی، جو دوسر و روغن درخت چای در بیماران پسوریازیسی با موفقیت عمل کرده است.
درمان پسوریازیس با عسل
عسل و موم زنبور عسل برای درمان درماتیت آتوپیک و پسوریازیس موثر هستند. عسل دارای خواص ضد التهابی است که میتواند به بیماریهای پوستی مانند آکنه یا پسوریازیس و به تسکین و محافظت از ترکها و شکافهای کوچک پوست کمک کند.
درمان پسوریازیس با سرکه سیب
سرکه سیب مدتهاست که برای کاهش التهاب و خارش ناشی از پسوریازیس استفاده میشود. سرکه به عنوان یک ضدعفونیکننده عمل میکند و میکروب و باکتری را از بین میبرد. میتوانید یک توپ پنبه را به چند قطره سرکه سیب آغشته کنید و بهآرامی روی ناحیه آسیبدیده بمالید (بااحتیاط انجام دهید).
درمان پسوریازیس با خاکشیر
دانههای شنبلیله یا خاکشیر، سرشار از ویتامینهای ضروری مانند C و K، اسید فولیک و آهن هستند. از خواص خاکشیر این است که به از بین بردن لکههای قرمز و خشک روی پوست کمک میکند. همچنین از تشکیل چرک روزاسه جلوگیری کرده و باعث کاهش شدت خارش پوست میگردد. روغن سیاه دانه هم گزینه درمانی مناسبی برای کاهش نشانههای بیماری محسوب میشود.
حنا و پسوریازیس
برای درمان بیماریهای مو و پوست سر به عنوان بخشی از یک درمان خانگی شناخته شده است. علاوه بر درمان شوره سر، ریزش مو و پسوریازیس، حنا به دلیل خواص ضد قارچی خود به عنوان یک نرمکننده طبیعی عمل میکند.
پیاز و پسوریازیس
آب پیاز برای افرادی که مستعد آلرژی، پسوریازیس یا اگزما هستند، توصیه نمیشود و استفاده بیش از حد از آن برای چند بار در هفته میتواند پوست سر را حساس کرده و ریزش مو را تشدید کند.
درمان خانگی پسوریازیس چیست؟
اگرچه اقدامات خودمراقبتی پسوریازیس را درمان نمیکند، اما ممکن است ظاهر پوست آسیب را بهبود دهند. اقدامات زیر ممکن است برای شما مفید باشد:
- حمام روزانه: حمام روزانه کمک میکند تا پوستهها برطرف شوند و التهاب پوستتان را کم میکند. روغن، بلغور جو دوسر، نمک سولفات منیزیوم، یا نمک دریای مرده را به آب اضافه کنید و در آن فرو بروید. از آب گرم و صابونهای تند که باعث بدتر شدن علائم بیماریتان میشوند، اجتناب کنید. استفاده از آب ولرم و صابونهای ملایم که حاوی روغن و چربی هستند، استفاده کنید.
- از عوامل برانگیزاننده پسوریازیس اجتناب کنید: عوامل برانگیزاننده را شناسایی کرده و اقدامات لازم را برای پیشگیری یا اجتناب از آن انجام دهید. عفونت، صدمه به پوست، استرس، سیگار کشیدن و آفتاب گرفتن به مقدار زیاد میتوانند پسوریازیس را بدتر کند.
- اجتناب از مصرف الکل: مصرف الکل ممکن است اثر بخشی برخی از درمانهای پسوریازیس را کاهش دهد. اگر به این بیماری دچار هستید، از مصرف الکل اجتناب کنید یا اینکه اگر الکل مصرف میکنید، در حد اعتدال بنوشید.
- کاهش وزن: اگر اضافه وزن دارید، ممکن است کاهش وزن، شدت بیماری را کاهش دهد. همچنین کاهش وزن ممکن است درمان بیماری را موثرتر کند.
قاتل پسوریازیس چیست؟ (بهترین داروی پسوریازیس)
سیکلوسپورین می تواند به طور موثر پسوریازیس شدید و ناتوانکننده را درمان کند و با سرعت بالایی هم عمل میکند. در کارآزماییهای بالینی، ۸۰ تا ۹۰ درصد بیمارانی که سیکلوسپورین را برای ۱۲ تا ۱۶ هفته دریافت کردند، بهبود سریعی داشتند. روش ترجیحی برای مصرف سیکلوسپورین برای دوره های کوتاه مدت مانند ۱۲ تا ۱۶ هفته است. پماد هیدروکینون ۴ درصد نیز به از بین بردن لکههای پوستی حاصل از آن کمک میکند.
تیم درمان بیماری سوریازیس متشکل از چه پزشکانی است؟
برای درمان سوریازیس، دکتر پوست و همراه با آن دکتر داخلی با هم همکاری میکنند. هرچند در برخی موارد ممکن است که دکتر داخلی به تنهایی درمان را شروع کند و یا دکتر پوست بدون دخالت دکتر داخلی برای درمان شما تصمیمگیری کند.
انواع پسوریازیس چیست؟
انواع مختلفی از پسوریازیس وجود دارد که شامل موارد زیر است:
۱. پسوریازیس پلاکی
شایعترین شکل پسوریازیس است که باعث ایجاد ضایعات پوستی خشک، برآمده و قرمز رنگ است که با پوستههای نقرهای پوشیده میشود. ضایعات ممکن است همراه با خارش یا دردناک باشد و ممکن است کم یا متعدد باشد. آنها میتوانند در هر جایی از بدن شما، از جمله اندام تناسلی شما و بافت نرم داخل دهان شما ایجاد شوند و حتی علت خارش مقعد باشند.
۲. پسوریازیس ناخن و دست
پسوریازیس میتواند ناخنها را نیز تحتتاثیر قرار دهد و سبب ایجاد فرورفتگی، رشد ناخنهای غیرطبیعی و تغییر رنگ ناخن میشود. ناخنهای پسوریاتیک ممکن است سست شده و از بستر ناخن جدا میشوند. موارد شدید ممکن است موجب افتادن ناخن شود.
دستان افرادی که به پسوریازیس مبتلا هستند خشک میشود و این ریزش پوست شدت پیدا میکند. همچنین ناخنها نیز حالت شکننده میگیرند. در این روش ممکن است از نمونهبرداری پوست برای پسوریازیس استفاده شود.
تفاوت قارچ ناخن و پسوریازیس ناخن چیست؟
در حالی که پسوریازیس بیشتر در انگشتان دست دیده میشود، عفونتهای قارچی معمولاً روی ناخنهای پا و اغلب روی یک انگشت پا ایجاد میشوند، مگر اینکه درمان نشده و گسترش یابند. اگر یک ناخن انگشت پا را درگیر بیماری پوستی میبینید، به احتمال زیاد عفونت قارچی ناشی از تروما باشد، نه پسوریازیس.
۳. پسوریازیس خال دار یا قطره ای
این نوع پسوریازیس معمولا در کودکی و نوجوانی ایجاد میشود (پسوریازیس در کودکان) و معمولا توسط یک عفونت باکتریایی مانند گلودرد استرپتوکوک ایجاد میشود. اما میتواند به دنبال سایر عفونتهای تنفسی، التهاب لوزهها، استرس، آسیب به پوست، مصرف داروهای ضدمالاریا و بتابلاکرها نیز ایجاد شود.
ضایعات آن کوچک، قطرهای شکل بوده و بر روی تنه، دستها، پاها و پوست سر شما ایجاد میشود. این ضایعات با پوستههای نازک پوشاندهشده و به اندازه پلاکهای معمولی ضخیم نیستند. ممکن است تنها یک باربروز کند و خودبهخود بهبود مییابد و یا اینکه مکررا عود کند.
۴. پسوریازیس معکوس
عمدتا چینهای بدن مانند پوست زیر بغل، کشاله ران، زیر سینهها و اطراف ناحیه تناسلی را تحتتاثیر قرار میدهد. پسوریازیس معکوس باعث ایجاد لکههای صاف و قرمز براق و التهاب پوستی یا گال پوستی شود که با اصطکاک و عرق بدتر میشوند. عفونتهای قارچی ممکن است باعث ایجاد این نوع پسوریازیس شود. در موارد شدید، از پماد خارش واژن استفاده کنید و حتما برای جلوگیری از علائم سرطان الت تناسلی آزمایش بدهید.
۵. پسوریازیس پوسچولر
نوع غیرمعمول پسوریازیس بوده که میتواند در تکههای گسترده (پسوریازیس مفصلی منتشر) یا در ناحیههای کوچکتر در دستها، پاها یا نوک انگشتان شما ایجاد شود (این نوع بیماری علت تاول زدن پا هم محسوب میشود). به طور کلی این نوع پسوریازیس به سرعت در حال پیشرفت است و به صورت تاولهای پر از چرک که فقط چند ساعت پس از اینکه پوست شما قرمز و حساسشده ظاهر میشود. ممکن است تاولها به طور مرتب ظاهر شوند. پسوریازیس پوسچولر منتشر همچنین میتواند باعث تب، لرز، خارش شدید و اسهال شود.
۶. پسوریازیس اریترودرمیک
این نوع پسوریازیس، کمتر شایع بوده و میتواند تمام بدن شما را با بثورات قرمز و پوستهریزی بپوشاند و همچنین ممکن است با خارش یا سوزش شدید همراه باشد. این نوع پسوریازیس به دنبال آفتاب سوختگی شدید، عفونتها، داروهای خاص و حتی گاهی بهدنبال قطع درمان برخی از انواع پسوریازیس ایجاد میشود. پسوریازیس اریترودرمی باید فورا درمان شود زیرا ممکن است بیماری شدت یابد.
۷. پسوریازیس پوست سر (Sebopsoriasis)
ممکن است مانند شوره شدید سر بوده و با پوستههای خشک و قرمزی پوست سر همراه باشد. هنگامیکه تنها پوست سر درگیر است ممکن است تفاوت بین پسوریازیس و درماتیت سبورئیک دشوار باشد. با این حال اغلب درمان هر دو بیماری مشابه است. این نوع بیماری، علت خارش و ریزش ابرو هم میتواند باشد.
۸. پسوریازیس مفصلی
علاوه بر التهاب پوست و پوست زبر و پوسته پوسته، پسوریازیس مفصلی باعث ایجاد تورم و درد مفاصل میشود که نمونهای از آرتریت و علت پا درد هستند. گاهی علائم مفصلی اولین یا تنها تظاهرات پسوریازیس است، گاهی اوقات نیز تنها تغییرات ناخنها دیده میشود.
علائم میتواند از خفیف تا شدید باشد، پسوریازیس مفصلی میتواند بر هر مفصلی تاثیر بگذارد. اگر چه این بیماری معمولا به اندازه دیگر انواع آرتریت فلجکننده نیست، اما میتواند باعث سفتی و آسیب پیشرونده مفاصل شود که در موارد جدیتر ممکن است منجر به بدشکلیهای مفصلی به صورت دائم شود.
۹. پسوریازیس سر
بیماری پسوریازیس میتوند سر را درگیر کند و باعث شوره سر و یا ریزش زیاد پوست از سر شود. این حالت را میتوان با شامپو برای موهای مخصوص پسوریازیس درمان کرد و شرایط را بهتر کرد.
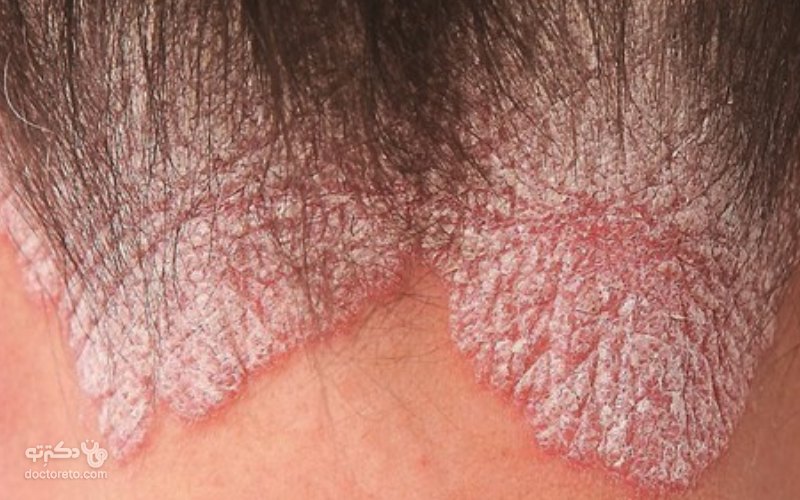
۱۰. پسوریازیس دهانی (پسوریازیس دور دهان)
این نوع بیماری پوستی که در اطراف دهان رخ میدهد، اغلب به دلیل محرکهای پسوریازیس ایجاد میشود. این عوامل میتوانند شامل عوامل محیطی مانند سیگار کشیدن، استرس، بیماری و تغییرات دارویی باشند.
علائم پسوریازیس دهانی:
- زخم
- لایهریزی پوست روی لثه
- پوسته پوسته شدن صورت
- تاول با چرک (پوستول)
- درد یا سوزش، به ویژه هنگام خوردن غذاهای تند
- تغییر در طعم خوراکیها
متن انگلیسی: « common treatments for psoriasis in your mouth can be Topical steroid creams and
به نقل از سایت colgate
Anti-inflammatory oral medications»
ترجمه فارسی: «درمانهای رایج پسوریازیس در دهان میتواند شامل کرمهای استروئیدی موضعی و داروهای خوراکی ضد التهابی باشد.»
۱۱. پسوریازیس چشمی
بلفاریت یا پسوریازیس چشمی یکی از شایعترین عارضههای چشم است که با پسوریازیس همراه است. بیماران پرخونی، التهاب و ادم در حاشیه آزاد پلکها، با پوستهپوسته شدن خفیف، خارش و احساس سوزش را نشان میدهند.
برای کنترل پلاکهای پسوریازیس میتوان از مواد موضعی غیر استروئیدی مانند آنترالین، ویتامین D۳ مصنوعی و ویتامین A استفاده کرد. داروهای موضعی بدون نسخه (مانند اسید سالیسیلیک، قطران زغال سنگ، محلولهای حمام، شامپو، لوسیون، آلوئه ورا و جوجوبا) نیز میتوانند پوستههای حاصل از خارش را تسکین داده و به رفع آن کمک کنند.
عوارض پسوریازیس چیست؟
اگر پسوریازیس دارید، در معرض خطر بیشتری نسبت به بیماریهای خاص هستید. این بیماریها شامل موارد زیر است:
- پسوریازیس مفصلی: این عارضه پسوریازیس میتواند موجب آسیب مفصلی و ازدستدادن عملکرد در برخی مفاصل شود، که گاهی ناتوانکننده است.
- بیماریهای چشم: برخی اختلالات چشم مانند التهاب ملتحمه، بلفاریت ( التهاب پلک) و یوئیت (التهاب لایه میانی چشم) در افراد مبتلا به پسوریازیس رایج هستند.
- چاقی: افراد مبتلا به پسوریازیس، بهویژه افرادی که دارای بیماری شدیدتر هستند، با احتمال بیشتری چاق هستند. با این وجود ارتباط پسوریازیس و چاقی بهطور واضح مشخص نیست. التهاب مرتبط با چاقی ممکن است در توسعه پسوریازیس نقش داشتهباشد.
- دیابت نوع ۲: خطر ابتلا به دیابت نوع ۲ در افراد مبتلا به پسوریازیس افزایش مییابد. پسوریازیس شدیدتر، احتمال ابتلا به دیابت نوع ۲ را بیشتر میکند.
- فشار خون بالا: احتمال ابتلا به فشار خون بالا در افراد مبتلا به پسوریازیس بیشتر از سایر افراد است.
- بیماری قلب و عروقی: در افرادی که مبتلا به پسوریازیس هستند، خطر ابتلا به بیماری قلبی عروقی دو برابر بیشتر از افراد سالم است. پسوریازیس و برخی از درمانها همچنین باعث افزایش ضربان قلب، سکته مغزی، علت درد گرفتن دست چپ، کلسترول بالا و آترواسکلروز میشود.
- سندروم متابولیک: که شامل مجموعهای از علائم، از جمله فشار خون بالا، افزایش سطح انسولین و سطوح کلسترول غیرطبیعی، است خطر ابتلا به بیماری قلبی را افزایش میدهد.
- سایر بیماریهای خود ایمنی: بیماری سلیاک، خشکی پوست در بارداری، اسکلروز و بیماریهای التهابی روده مانند بیماری کرون در افراد مبتلا به پسوریازیس بیشتر دیده میشود.
- بیماری پارکینسون: این بیماری مزمن عصبی با احتمال بیشتری در افراد مبتلا به پسوریازیس اتفاقمیافتد.
- بیماری کلیوی: پسوریازیس متوسط تا شدید خطر ابتلا به بیماری کلیوی را افزایش میدهد.
- مشکلات عاطفی: پسوریازیس همچنین میتواند کیفیت زندگی شما را تحتتاثیر قرار دهد. پسوریازیس با اعتمادبهنفس پایین و افسردگی همراه است.
عکس انواع پسوریازیس
در این بخش، تصویری از پسوریازیس نواحی مختلف بدن را برای شما قرار دادهایم. در صورتیکه خارش و التهاب شما شدید است، هرچه سریعتر به متخصص پوست مراجعه کنید.
عکس بیماری پسوریازیس شدید و خفیف
در این تصویر، دانههای قرمز به سمت ساق پای فرد رفتهاند. این نوع بیماری، شدید است. در موارد شدیدی که در پوست صورت اتفاق میافتد میتواند علت ریزش ریش مردان هم بشود.
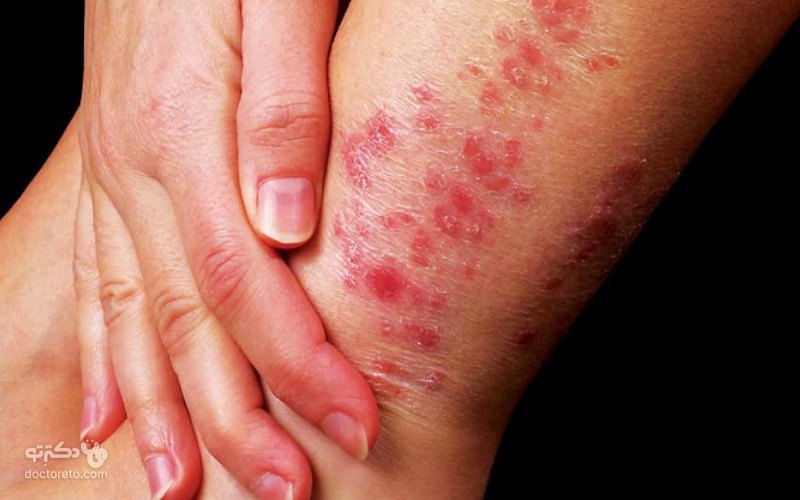
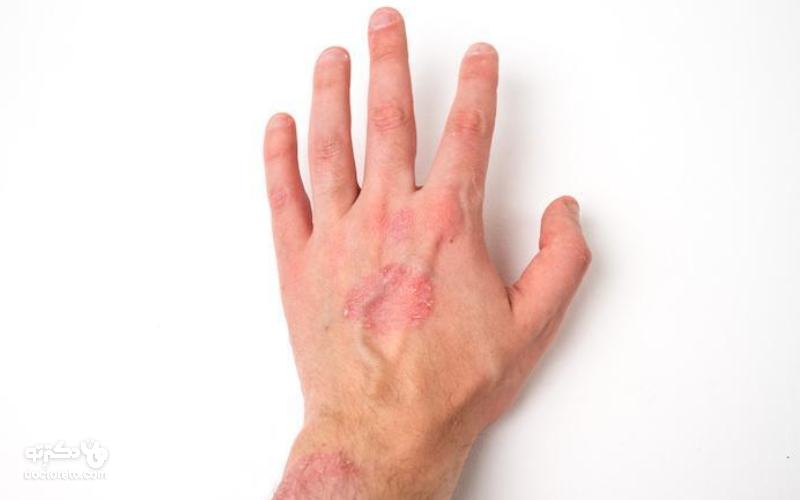
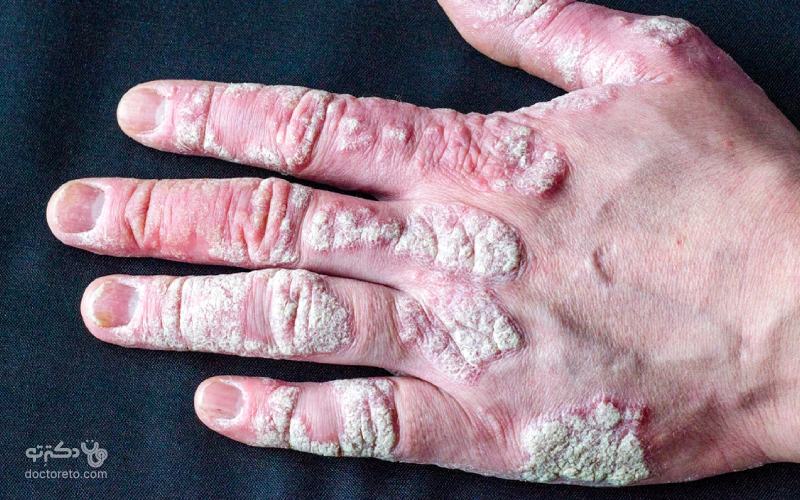
عکس بیماری پسوریازیس دست
نواحی سطح دست، کف دست و بین انگشتان بیشترین مناطق درگیر هستند و این بیماری علت تاول زدن انگشتان دست هم میتواند باشد.
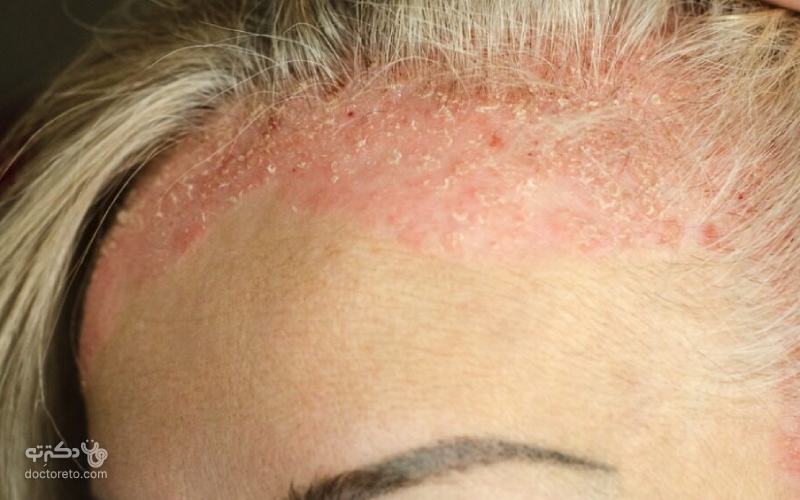
عکس بیماری پسوریازیس صورت
سوریازیس از بالای شقیقه و کف سر گسترش یافتهاند. درمان با شامپو پسوریازیس یا استفاده از کرم موضعی میتواند در کاهش علائم آن موثر باشد.
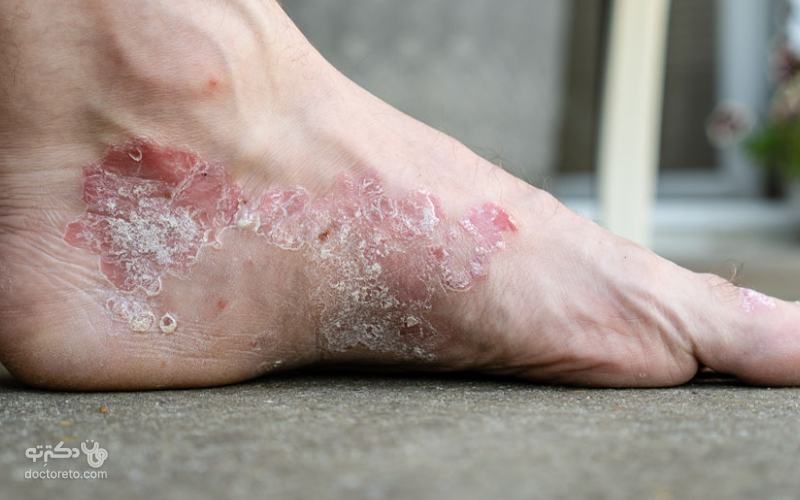
عکس بیماری پسوریازیس پا
تمام کناره پا و حتی کف پا درگیر پسوریازیس شدهاند که در کنار تاول و خارش شدید، راه رفتن را دشوار میکند.
نتیجه گیری و راهنمای مراجعه به دکتر
بیماری پسوریازیس یکی از انواع بیماریهای خودایمنی است که میتواند عوارضی مانند خشکی پوست، پوستهریزی و زخم شدن پوست را برای شما ایجاد کند. این بیماری درمان ندارد اما میتوانید با استفاده از روشهای درمانی و حمایتی برای کنترل علائم اقدام کنید. هرچند از شر بیماری خلاص نمیشوید اما میتوانید شرایط بهتری داشتهباشید.
در صورتیکه میخواهید با روشهای درمانی آشنا شوید، میتوانید از دکتر پوست و یا دکتر داخلی نوبت بگیرید. همچنین میتوانید با دریافت مشاوره تلفنی دکتر داخلی بیشتر این بیماری را بشناسید.
دکترتو مراقب سلامتی شماست!

سلام….دکتر برای پسوریازیس همسرم آمپول ترکسوما۱۵میلی گرم نوشته هفته ای یک عدد تزریق بشه زیر جلدی….ده عدد هستش….
ولی با توجه ب عوارضش ما میترسیم….چیکار کنیم؟سردرگمیم🥺استفاده کنیم؟درضمن هنوز بچه نداریم
سلام
بهتر است طبق دستور مصرف کنید
داروی خوبی پیشنهاد شده است
ایا پسوریازیس وپیسی میشه باهم گرفت
سلام
بله احتمالش هست ولی بسیار کم
سلام وقت بخیر یکساله میشه از ترکسوما۱۵میلی استفاده کردم و خوب شدم.ولی چند وقتیه بخاطر شرایطی و استرس دوباره پوستم بهم ریخته و دکترم سینورا برام تجویز کرده میخاستم بدونم کدومش بهتر هست ؟؟!!و عوارض کدوم کمتر هست
سلام
با توجه به مراجع علمی سینورا داروی بهتری به نظر می رشد
طبق دستور پزشکتان مصرف کنید
این دارو با مسدود کردن پروتئین (فاکتور نکروز تومور یا TNF) موجود در سیستم ایمنی بدن که باعث تورم مفاصل و آسیب در آرتریت و همچنین لکههای پوسته پوسته قرمز در پسوریازیس میشود، عمل میکند. آدالیمومب با کاهش تورم مفاصل به کاهش آسیب بیشتر مفاصل و حفظ عملکرد مفاصل کمک میکند.
سلام من دخترم سه سالشه وازیک سالگی پسوریازیس داره خیلی دردمیکشه شبها تاصبح بیداره پاهاش میخواره دکتر زیادبردم ولی روز به روز بدتر میشه چیکارکنم چه داروی باید مصرف کنه؟
سلام
از روشهای موثر میتوان به موارد زیر اشاره کرد. داروهای موضعی ممکن است بتوانند علائم پوستی خفیف تا متوسط را برطرف کنند. بهخصوص، کرمها و لوسیونهای دارویی حاوی استروئیدهای موضعی و محصولات دارای آنترالین، سالیسیلیک اسید، قطران زغال سنگ، ویتامین D3 و ویتامین A.
سلام و دورود .
دکتر من پنج روزه یه لکه قرمز و ضخیم بزرگ روی ناحیه گردنم افتاده . خیلی نگرانم همیشه تیر میکشه و درد میکنه بعد انگار درش توی کل گردنم و گوش راستم میپیچه.
به نظر شما من چیکار کنم . چون خیلی میترسم .
سلام
احتمال حساسیت پوستی یا عفونت قارچی وجود دارد
ابتدا تا سه روز از پماد تریامسینولون nn استفاده کنید
در صورت عدم بهبود به متخصص مراجعه کنید
من از پماد بتامتازون همرا با قطره کلوبی درم_ایس نتیجه گرفتم اما بعداز مدتی دوباره رشد کرد
سلام
درمان پسوریازیس باید اصولی انجام شود
کورتیکواستروئیدهای موضعی معمولاً شایعترین درمانی است که برای پسوریازیس استفاده شده، باعث کم شدن التهاب و تحریکپذیری پوست میشود. خیلی از اوقات پزشک ترکیبی از یک داروی از بین برندهٔ لایهٔ شاخی (کراتولیتیک) مانند اسید سالیسیلیک و استروئید موضعی را تجویز میکند.
اسید آمینه مشه برای بدن استفاده کرد
سلام
بوسیله متخصص بله
اسید امینه چیه ازکجا باید تهیه کنم
سلام با چه اسید آمینه ای از بین بردید،ممنون میشم معرفی کنید،دیگه خسته شدم….
سلام از چه نوع محلول اسید آمینه برای پسوزیاریس استفاده کنیم
سلام دوست عزیز
یکی از راههای درمان این بیماری اسید امینه است ولی شاید برای همه جواب ندهد
من با اسیدآمینه بیماری را از بین بردم
سلام دوست عزیز
بله اسید امینه نقش مهمی در درمان دارد
درود یعنی چی اسید آمینه ؟
سلام من دکتر پوست رفتم پماد تجویز کرد ولی برگشت بیماری در کف دست و لای انگشت
سلام
از چه داروها و پماد هایی استفاده مبکنید؟
شوهرم سه ساله همه راه هاو رفت شدید هست نگم اصلا لطفا کمکمون کنین سنورا میزنه پماد میزنه همه کار میکنه رژیم گرفت خوب نمیشه لطفا بگین اسید آمینه چیه چطور مصرف کنه لطفا
سلام
پسوریازیس یک بیماری مزمن است که درمان قطعی ندارد، ولی میتوان با روشهای مختلف علائم آن را کنترل کرد. اسید آمینهها ترکیباتی هستند که برای ساخت پروتئینها در بدن ضروریاند و میتوانند به بهبود وضعیت پوست و تقویت سیستم ایمنی کمک کنند. برخی اسید آمینهها مانند لیزین، متیونین و آرژنین ممکن است مفید باشند. مصرف آنها باید تحت نظر پزشک باشد. اسید آمینهها معمولاً در مکملها یا مواد غذایی مانند گوشت، ماهی، تخممرغ و لبنیات یافت میشوند. توصیه میشود که در مورد نحوه مصرف و دوز مناسب با پزشک متخصص مرراجهه کنید تا بهترین نتیجه حاصل شود.
متخصص روماتولوژی
ممنون بسیار عالی بود میخوام بدونم بهغیر از شامپو گفتار از چه شامپویی میتوان برای جلوگیری پوسته های سر استفاده نمود و در فصل بهار که اوج پسوریازیس میباشد چیکار کنیم ممنون از لطفتون