فهرست مطالب
زخم پای دیابتی یکی از جدیترین عوارض دیابت است که اگر بهموقع شناخته و درمان نشود، میتواند زندگی فرد را بهشدت تحت تاثیر قرار دهد. بسیاری از بیماران تصور میکنند تمامی زخمها روی پایشان شبیه هم است، درحالیکه واقعیت این است که انواع زخم پای دیابتی تفاوتهای مهمی با هم دارند و هرکدام علت، ظاهر و خطرات خاص خودشان را دارند. شناخت انواع زخم پای دیابتی فقط مخصوص پزشکان نیست. خود بیمار و خانوادهاش هم اگر بدانند با چه نوع زخمی روبهرو هستند، سریعتر خطر را تشخیص میدهند و تصمیم درستتری برای درمان میگیرند. همین آگاهی ساده میتواند جلوی عفونت شدید یا حتی قطع عضو را بگیرد. در این مقاله از دکترتو با شما هستیم تا به طور مفصل به بررسی انواع زخم پای دیابتی بپردازیم.
انواع زخم پای دیابتی
زخم پای دیابتی فقط یک نوع نیست و بسته به علت اصلی ایجاد آن، به چند دسته تقسیم میشود. این تقسیمبندی به پزشک کمک میکند بهترین روش درمان را انتخاب کند و به بیمار کمک میکند شرایط پای خود را بهتر درک کند. عامل اصلی ایجاد زخمها معمولا یکی از این موارد است: آسیب عصبی، کاهش جریان خون، عفونت یا فشار مداوم. گاهی هم چند عامل با هم درگیر هستند و زخم پیچیدهتر میشود. در ادامه، مهمترین انواع زخم پای دیابتی را جداگانه بررسی میکنیم.
| نوع زخم پای دیابتی | علت اصلی ایجاد |
|---|---|
| زخم نوروپاتیک | آسیب اعصاب محیطی (نوروپاتی دیابتی) که باعث کاهش حس درد و فشار میشود؛ بیمار متوجه آسیبهای کوچک نمیشود و زخم بهتدریج ایجاد میگردد. |
| زخم ایسکمیک (شریانی) | کاهش جریان خون بهعلت بیماری عروق محیطی؛ کمبود اکسیژن و مواد غذایی مانع ترمیم طبیعی پوست میشود. |
| زخم نوروایسکمیک (ترکیبی) | همزمانی نوروپاتی و کاهش خونرسانی؛ زخم بهراحتی ایجاد شده و بسیار دیر ترمیم میشود. |
| زخم عفونی | ورود و تکثیر باکتریها در زخم اولیه (نوروپاتیک یا ایسکمیک) بهدلیل ضعف ترمیم، قند خون بالا و تأخیر در درمان |
| زخم فشاری | فشار طولانیمدت روی نقاط خاص پا (کف پا، پاشنه، کنارهها) بهویژه بهعلت کفش نامناسب یا تغییر توزیع وزن |
| زخم ناشی از تاول یا تروما | آسیبهای کوچک مانند تاول، بریدگی یا ضربه که در دیابت بهدلیل ترمیم کند پوست به زخم تبدیل میشوند. |
| زخم پاشنه پا | فشار مداوم، کاهش خونرسانی و خشکی پوست؛ شایعتر در بیماران کمتحرک یا بستری |
| زخم پس از جراحی یا ناخنگیری نادرست | ترمیم ضعیف پوست در دیابت و ورود میکروبها پس از آسیبهای درمانی یا بهداشتی نادرست |

1. زخم های نوروپاتیک
زخمهای نوروپاتیک یکی از انواع زخم پای دیابتی هستند. این زخمها به دلیل آسیب اعصاب محیطی ایجاد میشوند، یعنی فرد حس درد، فشار یا گرما را بهدرستی احساس نمیکند. معمولا این زخمها در کف پا، زیر انگشتان یا پاشنه دیده میشوند.
بیمار ممکن است اصلا متوجه نشود که پوست پایش ترک خورده یا زخمی شده، چون دردی احساس نمیکند و همین موضوع باعث پیشرفت آرام و خطرناک زخم میشود. ظاهر این زخمها بسته به شرایط، خشک یا دارای ترشح هستند و اطراف آن پینه یا پوست ضخیم دیده میشود. نبود درد در این نوع زخم، برخلاف تصور، نشانه خوبی نیست و اتفاقا یکی از دلایل اصلی تاخیر در درمان است.
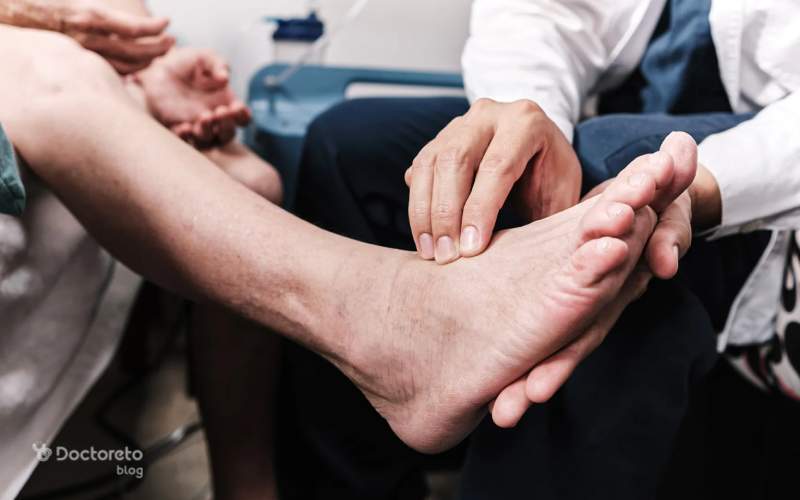
نوروپاتی دیابتی چیست؟
2. زخم های ایسکمیک یا شریانی
این نوع از انواع زخم پای دیابتی به دلیل کاهش جریان خون در پا ایجاد میشود. وقتی رگهای خونی تنگ یا مسدود میشوند، اکسیژن و مواد غذایی کافی به بافت نمیرسد و پوست توان ترمیم خود را از دست میدهد. زخمهای ایسکمیک اغلب در نوک انگشتان، کناره پا یا پشت پاشنه دیده میشوند.
زخمهای ایسکمیک ممکن است دردناک باشند، اما شدت و الگوی درد در بیماران دیابتی بسته به وجود نوروپاتی متفاوت است. پوست اطراف زخم سرد، براق و رنگپریده است و ترمیم آن بسیار کند پیش میرود. در این نوع زخم، حتی یک خراش کوچک هم میتواند به زخم جدی تبدیل شود.
3. زخم های نوروایسکمیک (ترکیبی)
زخمهای نوروایسکمیک ترکیبی از آسیب عصبی و کاهش جریان خون هستند و از خطرناکترین انواع زخم پای دیابتی محسوب میشوند. در این حالت، بیمار هم حس درد را از دست داده و هم خونرسانی به پا ضعیف است. یعنی زخم بهراحتی ایجاد میشود و بهسختی هم ترمیم میشود.
این زخمها معمولا ظاهر نامنظم دارند و احتمال عفونت در آنها بالاست. درمان این نوع زخم پیچیدهتر است و نیاز به مراقبت تخصصی دارد.
4. زخم های عفونی
زخم عفونی میتواند روی هر نوع زخم دیابتی ایجاد شود، اما وقتی عفونت وارد بافت میشود، شرایط بهمراتب خطرناکتر میشود. علائمی مثل ترشح چرکی، بوی بد، قرمزی شدید، تورم و گاهی تب نشانه عفونت هستند. در بیماران دیابتی، عفونت میتواند خیلی سریع به استخوان برسد. زخمهای عفونی اگر زود کنترل نشوند، یکی از اصلیترین دلایل بستری شدن و قطع عضو در بیماران دیابتی هستند.
متن انگلیسی:
به نقل از سایت my.clevelandclinic
Foot and Toe Ulcers. Ulcers, wounds in your skin that can get infected and take a long time to heal, are sometimes found on your feet and toes. People with diabetes who have neuropathy are most likely to get these ulcers. Ulcers can get infected and sometimes require amputation of your foot or toes.
ترجمه فارسی:
زخمهای پا و انگشتان پا، زخمهای بازی هستند که ممکن است عفونت کنند و دیر خوب شوند. این زخمها گاهی روی پا یا انگشتان ظاهر میشوند و در افراد دیابتی، بهخصوص کسانی که دچار آسیب عصبی هستند، بیشتر دیده میشوند. اگر این زخمها عفونی شوند و بهموقع درمان نشوند، ممکن است حتی به قطع پا یا انگشتان منجر شوند.
5. زخم فشاری پای دیابتی
این نوع زخم به دلیل فشار طولانیمدت روی یک نقطه از پا ایجاد میشود، مخصوصا در افرادی که تحرک کمی دارند یا کفش نامناسب میپوشند. در بیماران دیابتی، به دلیل کاهش حس پا، فشار بیش از حد دیر تشخیص داده میشود و پوست فرصت دفاع از خود را ندارد. پاشنه پا، کنارهها و نقاطی که با کفش تماس مستقیم دارند، محلهای شایع این زخم هستند.
6. زخم پس از تروما یا تاول (در دیابتی ها با ریسک بالا)
گاهی یک ضربه کوچک، تاول ساده یا حتی بریدگی جزئی میتواند در فرد دیابتی به زخم جدی تبدیل شود. ترمیم پوست در دیابت کندتر است و اگر مراقبت مناسب انجام نشود، همان آسیب کوچک میتواند عفونی شود. این نوع زخمها نشان میدهند که در دیابت، هیچ آسیبی کوچک محسوب نمیشود.
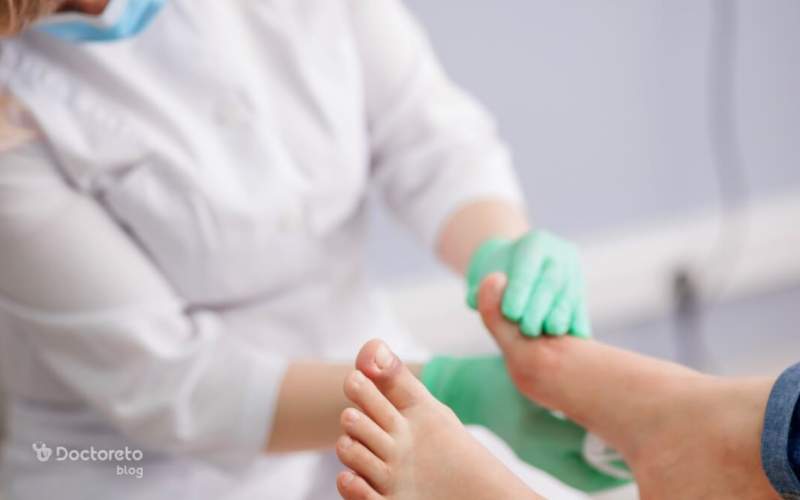
انواع محل زخم پای دیابتی
کف پا شایعترین محل بروز زخم پای دیابتی است، چون بیشترین فشار وزن بدن روی آن وارد میشود. انگشتان پا، پاشنه و کنارههای پا هم از محلهای شایع هستند، مخصوصا در افرادی که کفش نامناسب میپوشند. شناخت محل زخم به تشخیص نوع آن و علت اصلی کمک زیادی میکند.
متن انگلیسی:
به نقل از سایت aafp
Usual locations of ulcers in the diabetic foot. Ulceration is particularly likely to occur over the dorsal portion of the toes and on the plantar aspect of the metatarsal heads and the heel.
ترجمه فارسی:
زخم پای دیابتی معمولا در جاهایی ایجاد میشود که بیشتر تحت فشار هستند. شایعترین محلها شامل روی انگشتان پا و کف پا، مخصوصا زیر استخوانهای جلوی کف پا و ناحیه پاشنه است. این نقاط به دلیل فشار مداوم و اصطکاک، بیشتر از بقیه قسمتها دچار زخم میشوند.
آیا روش درمان انواع زخم پای دیابتی متفاوت است؟
بله، درمان زخم پای دیابتی کاملا به نوع زخم بستگی دارد و یک نسخه برای همه وجود ندارد. زخمهای نوروپاتیک بیشتر به کاهش فشار و مراقبت پوستی نیاز دارند، درحالیکه زخمهای ایسکمیک بدون بهبود جریان خون ترمیم نمیشوند. به همین دلیل، تشخیص درست نوع زخم اولین و مهمترین قدم درمان است.
چه نوع زخم دیابتی خطرناک تر است؟
زخمهای نوروایسکمیک و عفونی از خطرناکترین انواع زخم پای دیابتی محسوب میشوند، چون خونرسانی پا در آنها ضعیف است. این شرایط باعث میشود زخمها خیلی سریعتر گسترش پیدا کنند و به بافتهای عمقی یا حتی استخوان برسند.
در بسیاری از موارد، بیمار به دلیل کاهش حس درد دیر متوجه شدت مشکل میشود. هرچه درمان این زخمها به تعویق بیفتد، کنترل عفونت سختتر میشود. به همین دلیل این نوع زخمها بیشترین خطر قطع عضو را به همراه دارند و به طور جدی از عوارض دیابت محسوب میشوند.
نتیجه گیری
زخم پای دیابتی یک مشکل ساده پوستی نیست و بسته به علت ایجاد، میتواند شکلها و خطرات متفاوتی داشته باشد. شناخت انواع زخم پای دیابتی کمک میکند بیمار و خانوادهاش زودتر متوجه هشدارها شوند و درمان را به تعویق نیندازند. برخی زخمها بدون درد هستند اما همین بیدردی میتواند باعث پیشرفت پنهان و خطرناک آنها شود. تفاوت در نوع زخم، به معنی تفاوت در روش درمان است و درمان اشتباه میتواند آسیب جدی ایجاد کند. زخمهای ترکیبی و عفونی بیشترین خطر را دارند و نیازمند مراقبت تخصصی هستند. توجه روزانه به پاها و مراجعه بهموقع به پزشک، مهمترین راه پیشگیری از عوارض سنگین زخم پای دیابتی است.
دکترتو مراقب سلامتی شماست!