فهرست مطالب
زخم پای دیابتی یکی از جدیترین عوارض دیابت است که در صورت درمان نشدن میتواند منجر به عفونت شدید و حتی قطع عضو شود. درمان بهموقع و مناسب این زخمها نقش کلیدی در حفظ سلامت پا دارد و از پیشرفت بیماری جلوگیری میکند. کنترل قند خون، مراقبتهای موضعی، انتخاب پماد یا پانسمان مناسب و مراجعه به پزشک همگی بخشی از روند درمان هستند. شناخت انواع زخم و میزان عمق آن نیز در انتخاب روش درمانی مؤثر است. در این مقاله از دکترتو به بررسی کامل روشهای درمان زخم پای دیابتی از روشهای پایه تا پیشرفته و خانگی میپردازیم.
درمان های اصلی زخم پای دیابتی
درمانهای اصلی زخم پای دیابتی شامل مجموعهای از اقدامات جامع برای کنترل زخم و پیشگیری از عوارض است. کنترل قند خون و عوامل زمینهای پایه درمان محسوب میشود و از پیشرفت زخم جلوگیری میکند. پانسمان مناسب نقش مهمی در مدیریت زخم پای دیابتی دارد، اما اثربخشی داروهای موسوم به ترمیمکننده پوست بسته به نوع فرآورده و شرایط زخم متغیر و نیازمند ارزیابی پزشکی است.
دبریدمان یا برداشتن بافت مرده و در صورت لزوم آنتیبیوتیکها برای کنترل عفونت ضروری هستند. همچنین استفاده از کفش دیابتی و کاهش فشار روی پا نقش مهمی در محافظت و تسریع روند درمان دارد.
| راه پیشگیری / درمان | شرح کوتاه |
|---|---|
| کنترل دقیق قند خون | مهمترین اقدام؛ قند خون مناسب ترمیم زخم را بهبود میدهد و از ایجاد زخم جدید جلوگیری میکند. |
| معاینه روزانه پاها | بررسی روزانه برای شناسایی زودهنگام خراش، تاول، قرمزی یا تغییر رنگ پوست |
| شستوشو و مراقبت پوستی | شستوشوی ملایم پا و مرطوبسازی پوست (بهجز بین انگشتان) برای جلوگیری از ترک و عفونت |
| استفاده از کفش دیابتی | کاهش فشار روی نقاط حساس پا و پیشگیری از زخمهای فشاری |
| کوتاه کردن صحیح ناخنها | جلوگیری از فرو رفتن ناخن و ایجاد زخم یا عفونت |
| اجتناب از راه رفتن با پای برهنه | کاهش خطر آسیب، بریدگی و سوختگی بدون احساس درد |
| پانسمان مناسب زخم | حفظ رطوبت مناسب زخم و جلوگیری از ورود میکروبها برای تسریع ترمیم |
| دبریدمان (برداشتن بافت مرده) | حذف بافتهای غیرزنده برای کاهش عفونت و تحریک رشد بافت سالم |
| کاهش فشار از روی زخم (Offloading) | استفاده از کفش یا وسایل کمکی برای جلوگیری از فشار مداوم روی زخم |
| آنتیبیوتیک سیستمیک | درمان عفونت زخم در صورت وجود علائم عفونت، طبق تجویز پزشک |
| درمان عروق محیطی | بهبود خونرسانی پا در بیماران دارای انسداد عروقی |
| درمانهای پیشرفته (وکیوم، بیولوژیک) | استفاده در زخمهای مزمن و مقاوم به درمانهای معمول |
| آموزش بیمار دیابتی | افزایش آگاهی بیمار برای پیشگیری، تشخیص زودهنگام و مراقبت صحیح از پا |
| مراجعه منظم به پزشک یا کلینیک زخم | پایش روند بهبود و جلوگیری از پیشرفت زخم و قطع عضو |
1. کنترل قند خون و عوامل زمینه ای
کنترل قند خون پایه و اساس درمان زخم پای دیابتی است و بدون آن بهبود زخم بسیار کند خواهد بود. مدیریت فشار خون، چربی خون و سایر بیماریهای همراه نیز اهمیت زیادی دارد. تنظیم قند خون باعث کاهش التهاب و تقویت ترمیم بافت میشود. علاوه بر آن، کنترل این عوامل از پیشرفت زخم و ایجاد عفونت جلوگیری میکند.
پایش منظم و مصرف داروهای تجویز شده نقش مهمی در روند درمان دارند. توجه به سبک زندگی سالم، ورزش مناسب و رژیم غذایی متعادل نیز به کنترل عوامل زمینهای کمک میکند.
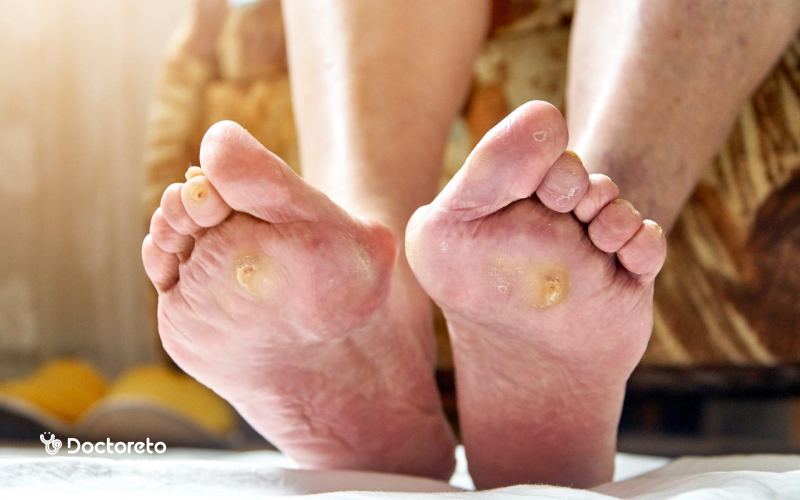
2. پانسمان زخم پای دیابتی
انتخاب پانسمان مناسب میتواند روند ترمیم زخم را به طور قابل توجهی بهبود دهد. پانسمان باید رطوبت کافی را برای بازسازی بافت فراهم کند و از ورود میکروبها جلوگیری کند. در زخمهای دارای ترشح زیاد، پانسمان جاذب مناسب است تا از تجمع مایعات جلوگیری شود.
تعویض منظم پانسمان و رعایت بهداشت دستها هنگام تعویض ضروری است. پانسمان میتواند با انتخاب بهترین پماد پماد برای درمان زخم پای دیابتی از نوع ترمیمکننده یا آنتیبیوتیک ترکیب شود. استفاده صحیح و مداوم از پانسمان باعث تسریع بهبود و کاهش عوارض زخم میشود.
3. دبریدمان (برداشتن بافت مرده)
برداشتن بافت مرده یا دبریدمان، یکی از روشهای مؤثر در درمان زخم پای دیابتی است. این اقدام باعث کاهش باکتریها و تحریک رشد بافت سالم میشود. دبریدمان میتواند به صورت جراحی، شیمیایی یا مکانیکی انجام شود. حذف بافت مرده روند التیام و نفوذ پمادها به بافت سالم را تسهیل میکند. انجام این روش باید توسط پزشک یا پرستار متخصص انجام شود. ترکیب دبریدمان با پانسمان و مراقبتهای مناسب، به بهبود سریعتر زخم کمک میکند.
متن انگلیسی:
به نقل از سایت molnlycke
By using a dressing that creates a moist wound healing environment, a natural process to soften and remove devitalised tissue will occur. This process is called autolytic debridement. Care must be taken not to use a moisture-donating dressing, as this can predispose the skin to maceration.
ترجمه فارسی:
با استفاده از پانسمانی که محیط مرطوب برای بهبود زخم ایجاد میکند، فرایند طبیعی نرم کردن و از بین بردن بافت مرده رخ میدهد. این فرایند دبریدمان خودکار نام دارد. باید مراقب بود که از پانسمانهایی که بیش از حد رطوبت تولید میکنند استفاده نشود، زیرا این موضوع میتواند پوست را مستعد نرمی و آسیب ناشی از مرطوب شدن بیش از حد کند.
4. آنتی بیوتیک برای درمان عفونت زخم پای دیابتی
زخمهای عفونی نیاز به استفاده از آنتیبیوتیکهای مناسب دارند تا از انتشار عفونت جلوگیری شود. انتخاب نوع دارو بر اساس شدت عفونت و نتیجه کشت میکروبی انجام میشود. در صورت وجود عفونت زخم پای دیابتی، درمان اصلی استفاده از آنتیبیوتیک سیستمیک بر اساس شدت عفونت و نتایج کشت است.
مصرف بیرویه یا خودسرانه آنتیبیوتیک میتواند مقاومت باکتریها را افزایش دهد. رعایت دوز و مدت مصرف طبق تجویز پزشک بسیار مهم است. کنترل عفونت با آنتیبیوتیک مؤثر باعث کاهش التهاب و تسریع بهبود زخم میشود.
5. داروهای ترمیم کننده پوست
پمادها و داروهای ترمیمکننده پوست به رشد سلولهای سالم کمک میکنند و روند بازسازی بافت آسیبدیده را سرعت میبخشند. ترکیبات مرطوبکننده و ضدالتهاب موجود در این پمادها، از خشکی و آسیب بیشتر جلوگیری میکنند.
استفاده منظم و طبق دستور پزشک باعث اثرگذاری بهتر دارو میشود. این داروها اغلب همراه با پانسمان مناسب استفاده میشوند. ترکیب آنها با کنترل قند خون و مراقبتهای موضعی نتیجه درمان را بهبود میبخشد.
6. کفش دیابتی و کاهش فشار روی پا
استفاده از کفش دیابتی مناسب فشار روی نواحی آسیبدیده را کاهش میدهد و از ایجاد زخمهای جدید جلوگیری میکند. این کفشها طراحی شدهاند تا وزن بدن را به طور یکنواخت توزیع کنند. کاهش فشار باعث بهبود جریان خون و کاهش التهاب در محل زخم میشود.
پوشیدن جوراب مناسب و مراقبت روزانه از پاها نیز اهمیت دارد. استفاده طولانیمدت و مداوم از کفش دیابتی بخشی از پیشگیری و درمان زخمهای مزمن است. این اقدام به ویژه در زخمهای مزمن و دیرترمیم ضروری است.

درمان های پیشرفته برای زخم های مزمن دیابتی
برای زخمهای مزمن و دیر بهبود، درمانهای پیشرفته میتواند مؤثر باشد. وکیوم تراپی (NPWT) با ایجاد فشار منفی به تخلیه ترشحات و تسریع ترمیم کمک میکند. اکسیژندرمانی موضعی جریان خون و اکسیژنرسانی به بافت آسیبدیده را افزایش میدهد. این روند در برخی بیماران ممکن است بهعنوان درمان کمکی استفاده شود، اما شواهد قطعی برای اثربخشی عمومی آن وجود ندارد.
درمانهای بازسازیکننده و بیولوژیک شامل استفاده از ژلهای رشد سلولی یا پیوند بافت برای تحریک بازسازی بافت هستند. این روشها معمولاً در کنار پانسمان و داروهای ترمیمکننده استفاده میشوند. انتخاب درمان پیشرفته باید توسط پزشک متخصص و با ارزیابی کامل زخم انجام شود. این اقدامات باعث افزایش نرخ بهبود در زخمهای مقاوم و مزمن میشوند.
متن انگلیسی:
به نقل از سایت apma
Healing time depends on a variety of factors, such as wound size and location, pressure on the wound from walking or standing, swelling, circulation, blood glucose levels, wound care, and what is being applied to the wound. Healing may occur within weeks or require several months.
ترجمه فارسی:
زمان بهبود زخم به عوامل متعددی بستگی دارد، از جمله اندازه و محل زخم، فشاری که هنگام راه رفتن یا ایستادن روی زخم وارد میشود، تورم، جریان خون، سطح قند خون، نحوه مراقبت از زخم و موادی که روی زخم استفاده میشود. روند بهبود ممکن است در عرض چند هفته رخ دهد یا چند ماه طول بکشد.
درمان خانگی زخم پای دیابتی
درمان خانگی زخم پای دیابتی میتواند به عنوان مکمل درمانهای پزشکی موثر باشد اما به تنهایی کافی نیست. مراقبت روزانه از پا، شستشوی ملایم زخم و استفاده از پانسمان تمیز، از عفونت جلوگیری میکند.
استفاده از مواد خانگی مانند عسل یا روغن زیتون برای زخم پای دیابتی توصیه نمیشود، مگر فرآوردههای استریل و تأییدشده پزشکی با نظر پزشک. کنترل قند خون و تغذیه سالم نیز نقش مهمی در بهبود زخم دارند. جلوگیری از فشار روی نواحی آسیبدیده با استفاده از کفش و جوراب مناسب ضروری است. توجه به علائم عفونت و مراجعه به پزشک در صورت تشدید اهمیت زیادی دارد.
جراحی و قطع عضو (آخرین گزینه)
در موارد شدید و غیرقابل درمان، جراحی برای برداشتن بافت مرده یا کاهش فشار زخم لازم است. اگر زخم به عفونت گسترده منجر شود یا درمانهای دیگر مؤثر نباشند، قطع عضو آخرین گزینه است. جراحی تنها پس از ارزیابی کامل زخم و وضعیت سلامت عمومی بیمار انجام میشود.
هدف از جراحی حفظ حداکثر عملکرد پا و جلوگیری از انتشار عفونت است. مراقبت پس از جراحی شامل پانسمان، کنترل قند خون و فیزیوتراپی است. تصمیمگیری درباره جراحی باید توسط تیم پزشکی متخصص اتخاذ شود.
چه زمانی زخم پای دیابتی نیاز به مراجعه فوری به پزشک دارد؟
اگر زخم دچار ترشح چرکی، بوی بد یا تورم شدید شود، باید فوراً به پزشک مراجعه کرد. تب، درد شدید یا تغییر رنگ پا نیز از علائم هشداردهنده هستند. اگر زخم به مدت طولانی بهبود نیابد یا افزایش عمق پیدا کند، نیاز به بررسی فوری دارد. احساس بیحسی یا اختلال در جریان خون پا نیز علامت خطر است. هرگونه خونریزی یا ایجاد زخم جدید باید مورد ارزیابی قرار گیرد. مراجعه به موقع باعث جلوگیری از عوارض جدی و کاهش خطر قطع عضو میشود.
نتیجه گیری
درمان زخم پای دیابتی نیازمند یک رویکرد چندجانبه است که شامل کنترل قند خون، مراقبتهای موضعی، استفاده از پمادها و پانسمان مناسب و در موارد مزمن، درمانهای پیشرفته است. درمان خانگی میتواند مکمل باشد اما به تنهایی کافی نیست. انتخاب روش درمان باید بر اساس نوع و عمق زخم و تحت نظر پزشک انجام شود. مراقبت به موقع و استفاده از کفش و جوراب مناسب از ایجاد زخمهای جدید جلوگیری میکند. در صورت عدم بهبود یا علائم هشداردهنده، مراجعه فوری به پزشک ضروری است. ترکیب این اقدامات باعث بهبود سریعتر و کاهش عوارض جدی میشود.
دکترتو مراقب سلامتی شماست!



