فهرست مطالب
زخم ساق پای دیابتی یکی از شایعترین و در عین حال جدیترین عوارض دیابت است که اگر بهموقع تشخیص داده نشود، میتواند کیفیت زندگی فرد را بهشدت تحت تاثیر قرار دهد. بسیاری از افراد مبتلا به دیابت، در ابتدا این زخمها را جدی نمیگیرند، چون اغلب بدون درد یا با علائم خفیف شروع میشوند. مشکل اصلی اینجا است که دیابت، هم گردش خون را مختل میکند و هم حس درد را کاهش میدهد. همین دو عامل باعث میشوند زخمهای کوچک ساق پا، بهمرور بزرگتر شوند و حتی به عفونتهای عمیق برسند، بدون اینکه فرد متوجه خطر واقعی آنها شود. در این مقاله از دکترتو با شما هستیم تا به طور مفصل به بررسی این موضوع بپردازیم.
انواع زخم ساق پا در دیابتی ها
زخم شریانی یکی از انواع زخم ساق پای دیابتی است که به دلیل کاهش جریان خون ایجاد میشود. این زخمها معمولا دردناک هستند، اما در بیماران دیابتی مبتلا به نوروپاتی، درد میتواند کاهشیافته یا وجود نداشته باشد لبههای مشخص دارند و پوست اطرافشان سرد و رنگپریده است. خونرسانی ضعیف باعث میشود روند ترمیم آنها بسیار کند باشد.
زخم وریدی بیشتر در اثر نارسایی وریدها ایجاد میشود و معمولا با تورم، تغییر رنگ پوست و ترشح همراه است. این نوع زخمها اغلب در قسمت داخلی ساق پا دیده میشوند و دیابت میتواند روند ترمیم زخمهای وریدی را کندتر کند. زخم نوروپاتیک شایعترین نوع زخم پای دیابتی است که بهعلت آسیب اعصاب بهوجود میآید.
این زخمها معمولا بدون درد هستند و فرد ممکن است متوجه ایجاد آنها نشود. زخمهای عفونی یا تروماتیک هم در اثر ضربه، کفش نامناسب یا عفونت ایجاد میشوند و در دیابت در صورت عدم درمان مناسب میتوانند پیشرفت کنند.
متن انگلیسی:
به نقل از سایت ctvstexas
A diabetic foot or leg ulcer is an open sore or wound that can develop from poor circulation, diabetic neuropathy (nerve damage), or a diabetic foot infection.
ترجمه فارسی:
زخم پای دیابتی یا زخم ساق پای دیابتی به زخمی باز گفته میشود که معمولا به دلیل کاهش جریان خون، آسیب اعصاب ناشی از دیابت یا عفونت در پا ایجاد میشود و در صورت بیتوجهی میتواند پیشرفت کند.
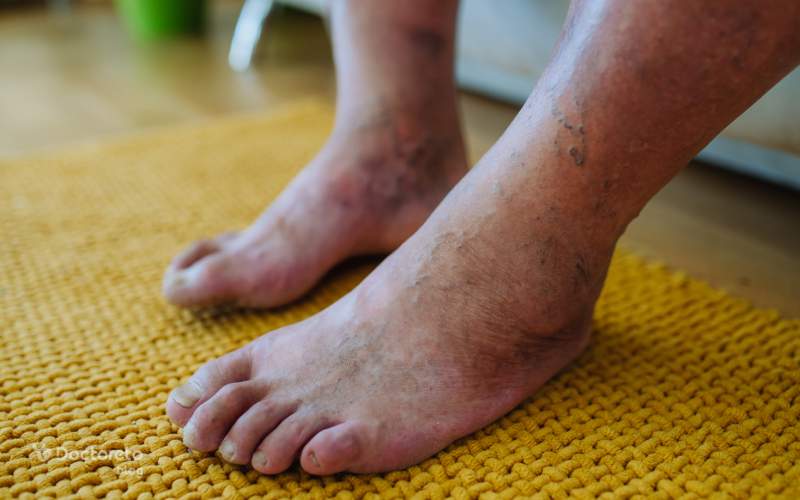
علائم زخم ساق پای دیابتی
یکی از اولین علائم در شروع زخم پای دیابتی، ایجاد یک زخم کوچک یا ترک پوستی است که بهبود پیدا نمیکند. این زخم ممکن است بدون درد باشد، اما ترشح، بوی نامطبوع یا تغییر رنگ اطراف آن زنگ خطر جدی است. قرمزی، تورم، گرم شدن پوست اطراف زخم و افزایش ترشحات میتواند نشانه عفونت باشد.
در برخی موارد، پوست اطراف زخم تیره یا سیاه میشود که نشانه کاهش شدید خونرسانی است. کاهش حس درد، سوزنسوزن شدن یا بیحسی ساق و پا هم از علائم مهم همراه هستند. این نشانهها معمولا نشان میدهند که نوروپاتی دیابتی در حال پیشرفت است و احتمال بدتر شدن زخم وجود دارد.
علت زخم ساق پای دیابتی
مهمترین علت زخم ساق پای دیابتی، اختلال در گردش خون است. قند خون بالا بهمرور باعث آسیب به رگها میشود و اکسیژنرسانی به بافتها کاهش پیدا میکند. عامل مهم دیگر، آسیب اعصاب یا نوروپاتی دیابتی است. وقتی حس درد کاهش پیدا میکند، فرد متوجه زخم، فشار یا ضربه نمیشود و آسیبها ادامهدار میشوند.
عوامل دیگری مثل کفش نامناسب، خشکی شدید پوست، عفونتهای مکرر و کنترل ضعیف قند خون هم نقش مهمی در ایجاد و تشدید زخم پای دیابتی دارند.
راه های تشخیص زخم ساق پای دیابتی
تشخیص زخم ساق پای دیابتی معمولا با معاینه دقیق پا و ساق شروع میشود. پزشک وضعیت پوست، عمق زخم، ترشحات و علائم عفونت را بررسی میکند. بررسی گردش خون از طریق تست نبض پا، سونوگرافی داپلر یا تست ABI به تشخیص نوع زخم کمک میکند.
این بررسیها نشان میدهند که مشکل اصلی شریانی است یا وریدی. در صورت مشکوک بودن به عفونت، آزمایش خون یا نمونهبرداری از زخم انجام میشود. در برخی موارد، تصویربرداری برای بررسی درگیری استخوان هم لازم است.
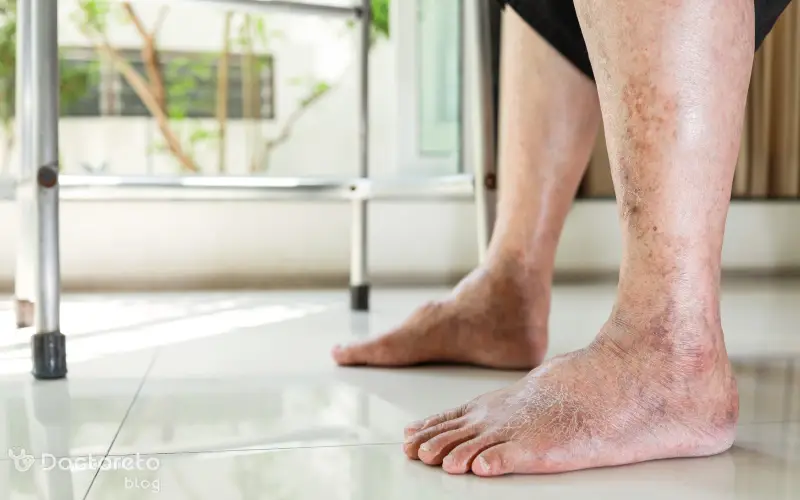
بررسی انواع عکس زخم پای دیابتی
درمان زخم ساق پای دیابتی
درمان زخم ساق پای دیابتی نیازمند یک رویکرد چندجانبه است. کنترل دقیق قند خون، پایه اصلی درمان محسوب میشود و بدون آن، هیچ روشی نتیجه مطلوب نخواهد داشت. پاکسازی زخم، برداشتن بافتهای مرده و انتخاب پانسمان مناسب، نقش مهمی در ترمیم زخم دارد. این کار باید توسط فرد آموزشدیده انجام شود. کاهش فشار روی ناحیه زخم، اصلاح کفش و در صورت نیاز استفاده از وسایل کمکحرکتی، به بهبود سریعتر و درمان زخم پای دیابتی کمک میکند.
| روش درمان زخم ساق پای دیابتی | شرح کوتاه |
|---|---|
| کنترل دقیق قند خون | پایه و ضروریترین بخش درمان؛ بدون کنترل قند، ترمیم زخم بهطور جدی مختل میشود. |
| پاکسازی و شستوشوی زخم | تمیز کردن منظم زخم با سرم نمکی برای کاهش آلودگی و آمادهسازی جهت ترمیم |
| دبریدمان (برداشتن بافت مرده) | حذف بافتهای مرده یا عفونی برای تحریک رشد بافت سالم و جلوگیری از عفونت |
| پانسمان مناسب | انتخاب پانسمان بر اساس نوع زخم (خشک، ترشحدار، عفونی) برای حفظ رطوبت کنترلشده |
| درمان عفونت با آنتیبیوتیک | در صورت وجود عفونت، استفاده از آنتیبیوتیک موضعی یا خوراکی طبق نظر پزشک |
| کاهش فشار و اصلاح وضعیت پا | استراحت، بالا نگهداشتن پا و کاهش فشار برای تسریع بهبود زخم |
| درمان زخم شریانی (بهبود خونرسانی) | بررسی عروق و در صورت نیاز مداخلات عروقی برای افزایش جریان خون |
| درمان زخم وریدی (کنترل تورم) | بالا نگهداشتن پا و استفاده از باند یا جوراب فشاری در صورت تأیید پزشک |
| مراقبت پوستی اطراف زخم | مرطوب نگهداشتن پوست سالم اطراف زخم برای جلوگیری از ترک و زخمهای جدید |
| تغذیه مناسب | مصرف پروتئین، ویتامینها و مایعات کافی برای حمایت از ترمیم بافت |
| مراقبت و پیگیری منظم پزشکی | بررسی مداوم روند ترمیم برای پیشگیری از عفونت و عوارض شدیدتر |
1. درمان دارویی زخم ساق پای دیابتی
در صورت وجود عفونت، آنتیبیوتیکها بخش مهمی از درمان هستند. نوع دارو بسته به شدت و نوع عفونت توسط پزشک تعیین میشود. داروهای بهبوددهنده جریان خون و مکملهایی مثل روی یا ویتامینها هم در برخی بیماران استفاده میشوند تا روند ترمیم بهتر شود. کنترل دارویی قند خون، چه با انسولین و چه با داروهای خوراکی، نقش حیاتی در موفقیت درمان زخم پای دیابتی دارد.
متن انگلیسی:
به نقل از سایت my.clevelandclinic
Wound care, including debridement (removal of dead skin tissue at a provider’s office), topical (skin) antiseptics to prevent infection and regular bandage changes. Antibiotics to treat infections (when needed).
ترجمه فارسی:
مراقبت از زخم شامل تمیز کردن زخم و برداشتن بافتهای مرده در مطب پزشک، استفاده از ضدعفونیکنندههای موضعی برای جلوگیری از عفونت و تعویض منظم پانسمان است. در صورت نیاز، آنتیبیوتیک برای درمان عفونت تجویز میشوند.
2. درمان زخم ساق پای دیابتی در منزل
مراقبت خانگی صحیح میتواند روند بهبود زخم ساق پای دیابتی را تسریع کند. شستوشوی ملایم زخم و تعویض منظم پانسمان اهمیت زیادی دارد. بررسی روزانه پا و ساق، حتی اگر زخم درد ندارد، بسیار ضروری است. هر تغییر کوچک باید جدی گرفته شود. رعایت تغذیه مناسب، مصرف پروتئین کافی و نوشیدن آب کافی، بدن را برای ترمیم بهتر آماده میکند.
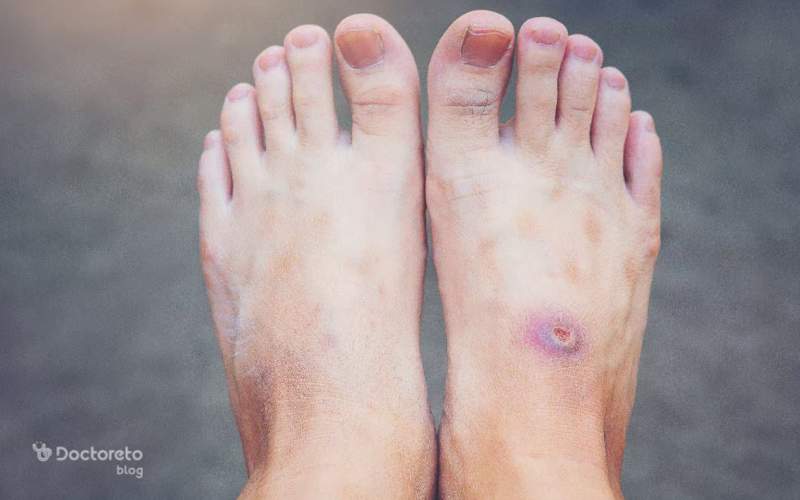
عوارض زخم ساق پای دیابتی
در صورت درمان نشدن، زخم ساق پای دیابتی میتواند به عفونتهای شدید منجر شود. این عفونتها گاهی به استخوان هم میرسند. پیشرفت زخم ممکن است باعث نکروز بافتی و سیاه شدن ناحیه شود که خطر قطع عضو را افزایش میدهد. علاوه بر عوارض جسمی، زخم پای دیابتی میتواند باعث کاهش تحرک، افسردگی و افت کیفیت زندگی شود.
پیشگیری از زخم ساق پای دیابتی
کنترل منظم قند خون مهمترین روش برای پیشگیری از زخم پای دیابتی در ناحیه ساق پا است و هرچه قند خون پایدارتر باشد، خطر بروز زخم کمتر میشود. بررسی روزانه پا و مراقبت از پوست نقش بسیار مهمی در شناسایی زودهنگام مشکلات دارد.
استفاده از کفش مناسب و مرطوب نگهداشتن پوست از اقدامات ساده اما موثر برای جلوگیری از آسیب هستند. رسیدگی سریع به زخمهای کوچک میتواند از پیشرفت آنها جلوگیری کند. همچنین مراجعه منظم به پزشک کمک میکند تا زخمها به موقع تشخیص داده و درمان شوند.
نتیجه گیری
زخم ساق پای دیابتی یکی از عوارض جدی دیابت است که نیازمند توجه و مراقبت دقیق است. کنترل قند خون، بررسی منظم پا و تشخیص زودهنگام زخم، نقش مهمی در پیشگیری از پیشرفت آن دارد. درمان اصولی شامل پاکسازی زخم، پانسمان مناسب و در صورت نیاز داروهای ضدعفونیکننده یا آنتیبیوتیک است. مراقبت خانگی صحیح و کاهش فشار روی زخم، روند بهبود را تسریع میکند. پیشگیری با کفش مناسب و مرطوب نگهداشتن پوست اهمیت زیادی دارد. در مجموع، توجه به این زخمها کیفیت زندگی را حفظ کرده و از عوارض جدی جلوگیری میکند.
دکترتو مراقب سلامتی شماست!