فهرست مطالب
خلاصه این مطلب را در این پادکست گوش دهید:
آزمایش های بارداری مجموعهای از تستهای پزشکی هستند که قبل از بارداری، در طول بارداری و حتی در مواردی بعد از بارداری (در صورتیکه مادر در دوران بارداری دچار عوارض یا بیماری شده باشد) برای بررسی سلامت مادر و جنین انجام میشوند. این آزمایشات شامل آزمایش خون، سونوگرافی، غربالگری ژنتیکی، تستهای قند خون و بررسی عفونتهای مادر و جنین هستند تا مشکلات احتمالی را شناسایی و درمان کنند. اگر میخواهید دوران بارداری بیخطری داشتهباشید، باید تحت نظر دکتر زنان باشید و در صورت لزوم به متخصصین دیگر ارجاع داده شوید. در دکترتو میتوانید از بهترین دکترهای زنان و مامایی نوبت بگیرید و در صورت نیاز از مشاوره آنلاین و تلفنی استفاده کنید.
آزمایش های بارداری کدامند و مادران باردار چه آزمایش هایی را باید انجام دهند؟
آزمایشهای بارداری شامل آزمایشهای تایید بارداری، غربالگری سلامت مادر و جنین و آزمایشات تشخیصی هستند. این آزمایشهای بارداری مواردی مانند آزمایش خون، سونوگرافی و آزمایشات غربالگری مانند تستهای سهماهه اول و دوم را شامل میشوند. البته همه آزمایش های بارداری برای زنان باردار ضروری نیستند، بلکه انجام آنها بستگی به وضعیت سلامت مادر، تجویز پزشک و سابقه پزشکی دارد.
در جدول زیر تمامی آزمایشهای دوران بارداری را میتوانید مشاهده کنید. بهتر است در تمام دوران بارداری زیر نظر متخصص زنان باشید.
| آزمایش قبل از بارداری | آزمایش تشخیص بارداری | آزمایشهای بارداری در ۳ ماه اول | آزمایشهای بارداری در ۳ ماه دوم | آزمایشهای بارداری در ۳ ماه سوم |
|---|---|---|---|---|
| آزمایش چکاپ کامل خون | بیبی چک یا کیت تست خانگی | آزمایش ادرار | آزمایش غربالگری ۳ ماه دوم | غربالگری استرپتوکوک گروه B |
| تست ژنتیک زوجین قبل از بارداری | آزمایش خون (سطح βhCG) | آزمایش خون | سونوگرافی برای بررسی رشد جنین | آزمایش خون |
| پاپ اسمیر | آزمایش بتا | آزمایش غربالگری ۳ ماه اول | آزمایش کوردوسنتز | تست کومبس غیر مستقیم |
| آزمایش تشخیص بارداری | آزمایش ادرار | آزمایش سونوگرافی | آزمایش آمنیوسنتز | آزمایش ادرار |
| آزمایش ادرار | آزمایش CVS در ۳ ماه اول و دوم | سونوگرافی رشد جنین | ||
| غربالگری بیماریهای عفونی و مقاربتی | آزمایش NIPT |
آیا همه آزمایشات بارداری برای همه خانم های باردار نیاز است؟
همه آزمایش های بارداری برای تمامی خانمهای باردار ضروری نیستند. بلکه بر اساس وضعیت سلامت، سابقه پزشکی، سن مادر و ریسکهای خاص مانند سن بالا یا سابقه بیماریهای ژنتیکی، پزشک متخصص آزمایشات خاصی را توصیه میکند. برخی آزمایشات برای بررسی ناهنجاریهای جنینی یا بیماریهای عفونی ضروریاند، در حالی که برخی دیگر تنها به عنوان غربالگری برای شناسایی احتمال مشکلات انجام میشوند.
| آزمایشات معمول بارداری | آزمایشهای خاص بارداری |
|---|---|
| آزمایش خون | آزمایش ژنتیکی پیشرفته |
| سونوگرافیهای دوران بارداری | آزمایش CVS (نمونهبرداری از پرزهای جفتی) |
| آزمایش قند خون | آزمایش غیرتهاجمی NIPT (آزمایش DNA آزاد در خون مادر) |
| آزمایش ادرار | غربالگری دیابت بارداری |
| آزمایش آمنیوسنتز و کوردوسنتز | |
| آزمایشهای مربوط به بیماریهای خاص (HIV، هپاتیت) |
آزمایش های قبل از بارداری
آزمایشات و اقدامات قبل بارداری شامل بررسیهای سلامت عمومی، آزمایشهای ژنتیکی و تستهای خاص هستنند. این آزمایشها برای جلوگیری از عوارض بارداری، بیماریهای احتمالی یا خطراتی که ممکن است سلامت جنین را تهدید کنند انجام میشوند:
- آزمایش تشخیص بارداری: برای تعیین باردار بودن
- آزمایش خون: بررسی وضعیت سلامت عمومی و سطح هورمونها
- غربالگری ژنتیکی: بررسی احتمال اختلالات ژنتیکی مانند تالاسمی
- آزمایش ادرار: بررسی عفونتهای ادراری یا مشکلات کلیوی
- پاپ اسمیر برای بررسی عفونت احتمالی رحم
- غربالگری بیماریهای عفونی و مقاربتی
آزمایش تشخیص بارداری
اولین آزمایشی که در دوران بارداری اهمیت زیادی پیدا میکند، تشخیص بارداری با تست بارداری است. این آزمایشها را میتوان در خانه یا در بیمارستان انجام داد که به موارد زیر تقسیم میشوند:
- آزمایش خانگی یا تست بی بی چک: بررسی وجود هورمون βhCG در ادرار
- آزمایش ادرار در آزمایشگاه بیمارستان: بررسی βhCG در ادرار برای تایید بارداری
- آزمایش خون: بررسی سطح دقیق هورمون بارداری در خون
- سونوگرافی: بررسی رشد جنین و تایید بارداری
متن انگلیسی:
به نقل از سایت my.clevelandclinic
Home pregnancy tests can differ in how early they’ll detect a pregnancy. In many cases, you might get a positive result from an at-home test as early as 10 days after conception. For a more accurate result, wait until after you’ve missed your period to take a test.
ترجمه فارسی:
آزمایشات بارداری خانگی میتوانند در تشخیص زودهنگام بارداری متفاوت باشد. در بسیاری از موارد، ممکن است نتیجه مثبت از یک آزمایش در خانه را در پس از ۱۰ روز از بارداری دریافت کنید. برای نتیجه دقیقتر، بهتر است تا زمانی که دچار تاخیر در دوره قاعدگی شدید صبر کنید و سپس یک آزمایش تشخیصی انجام دهید.
آزمایش ادرار قبل از بارداری
آزمایش ادرار قبل از بارداری معمولا برای بررسی سلامت دستگاه ادراری و درمان عفونت ادراری احتمالی یا دیابت انجام میشود. آزمایش ادرار در بیمارستان همچنین میتواند در زمینه تشخیص بارداری هم کمککننده باشد و باردار بودن یک زن را تائید کند. این آزمایش بعد از بارداری هم انجام میشود.
آزمایش خون قبل از بارداری
آزمایش خون قبل از بارداری به زنان کمک میکند تا یک ارزیابی کلی از سلامت داخلی بدن خود داشتهباشند. آزمایش چکاپ کامل خون شامل شمارش کامل سلولهای خونی (CBC) برای بررسی کمخونی، تعیین نوع گروه خونی و عامل Rh برای جلوگیری از عوارض دوران بارداری و آزمایش بیماریهای عفونی مانند hiv، سیفلیس و تست ایمنی سرخک است. علاوهبر این، بررسی سطح هورمونهایی مانند پروژسترون و هورمون تیروئید هم ممکن است در آزمایش خون قبل از بارداری انجام شود.

غربالگری بیماری های جنسی قبل از بارداری
در اولین ویزیت در دوران بارداری، مادران باردار باید از نظر بیماریهای جنسی بررسی شوند. این تست ممکن است به شکل بالینی یا در آزمایش خون بررسی شود. بیماریهای جنسی از جمله موارد زیر قبل از بارداری ارزیابی میشوند:
- ایدز
- هپاتیت B
- هپاتیت C
- سوزاک
- کلامیدیا
- سفلیس
غربالگری بیماری های عفونی قبل از بارداری
ابتلای مادر به برخی از بیماریهای عفونی، میتواند باعث نقص مادرزادی در نوزاد شود. آزمایش خون قبل از بارداری میتواند این بیماریها را تشخیص دهد که عبارتاند از:
- توکسوپلاسموز
- سرخچه
- سیتومگالوویروس (CMV)
- ویروس هرپس سیمپلکس (HSV)
- ویروس واریسلا زوستر (آبله مرغان)
آزمایش ژنتیک در بارداری
بسیاری از ناهنجاریهای ژنتیکی قبل از تولد قابل تشخیص هستند. اگر شما یا همسرتان در خانواده خود دارای اختلالات ژنتیکی هستید، ممکن است پزشک یا ماما انجام آزمایش ژنتیک قبل از بارداری و حین آن را توصیه کند. همچنین داشتن فرزند قبلی مبتلا به ناهنجاری ژنتیکی، نیاز به غربالگری ژنتیکی را چند برابر میکند.
برخی از نقایص مادرزادی از طریق مراقبتهای دوران بارداری قابل پیشگیری هستند که نمونههایی از این اختلالات ژنتیکی عبارتاند از:
- فیبروز سیستیک
- دیستروفی عضلانی دوشن
- هموفیلی A
- بیماری کلیهی پلیکیستیک
- بیماری سلولهای داسی شکل
- بیماری تای ساکس
- تالاسمی
آزمایش های ۳ ماه اول بارداری
سه ماهه اول بارداری شامل هفتههای ۱ تا ۱۲ بارداری است که میتواند بسیار مهم و تعیینکننده باشد. در این مدت بعد از انجام تستهای تشخیصی و لازم قبل از بارداری، ممکن است پزشک از شما بخواهد تا آزمایشهای مختلفی انجام دهید. این آزمایشها شامل آزمایش خون (بررسی کمخونی و گروه خونی و فاکتور Rh)، آزمایش ادرار، غربالگری در ۳ ماه اول بارداری و سونوگرافی هستند.
به طور کلی، به تفکیک هفتههای بارداری، در سهماهه اول بارداری آزمایشات زیر برای بررسی سلامت مادر و جنین انجام میشوند:
| هفتههای بارداری | آزمایش بارداری |
|---|---|
| هفته ۱ و ۲ | تست بارداری بی بی چک |
| هفته ۳ و ۴ | آزمایش خون برای تائید بارداری همراه با آزمایش ادرار |
| هفته ۵ | سونوگرافی ساده |
| هفته ۸ | آزمایش خون کامل برای بررسی کمخونی در صورت نیاز |
| هفته ۹ | غربالگری ژنتیکی |
| هفته ۱۱ | سونوگرافی NT |
| هفته ۱۲ | نمونهبرداری از پرزهای کوریونی (CVS) در صورت نیاز |
آزمایش خون در ۳ ماه اول بارداری
در طول سه ماه اول بارداری، آزمایش خون برای همه زنان باردار و برای ارزیابی سلامت کلی، غربالگری بیماریهای عفونی (مانند HIV و سیفلیس)، تعیین گروه خونی و ارزیابی شرایط ژنتیکی خاص جنین انجام میشود و ضروری است. علاوه بر این، افراد مبتلا به مشکلات سلامتی قبلی، دیابت یا فشار خون بالا ، باید آزمایش خون مداوم در طول بارداری داشتهباشند تا به عوارض بارداری دچار نشوند.
آزمایش خون در ۳ ماه اول بارداری موارد زیر را بررسی میکند:
| موارد مورد بررسی در آزمایش خون | کاربرد آنها |
|---|---|
| گنادوتروپین کوریونی انسانی (hCG) | این هورمون کمی پس از لقاح تولید میشود و برای حفظ بارداری ضروری است. |
| هورمون پروژسترون | این هورمون برای حفظ پوشش رحم و حمایت از بارداری زودرس بسیار مهم است. سطوح پایین آن ممکن است خطر سقط جنین را افزایش دهد. |
| شمارش کامل خون (CBC) | این آزمایش سلامت کلی فرد را بررسی میکند و سطح هموگلوبین پایین که نشاندهنده کمخونی است، تعداد گلبولهای سفید خون برای تشخیص عفونت و سطح پلاکتها را نشان میدهد. |
| گروه خونی و فاکتور Rh | دانستن گروه خونی مادر (A ،B ،AB یا O) و فاکتور Rh (مثبت یا منفی) برای جلوگیری از ناسازگاری Rh مادر و جنین بسیار مهم است. |
| تست عملکرد تیروئید | این تست سطح هورمون تیروئید را ارزیابی میکند. |
| غربالگری گلوکز | برخی از پزشکان ممکن است سطح گلوکز را برای شناسایی علائم دیابت بارداری احتمالا بررسی کنند. |
آزمایش ادرار در ۳ ماه اول بارداری
آزمایش ادرار بارداری یکی دیگر از آزمایش های بارداری در ۳ ماه اول است. آزمایش ادرار میتواند باکتریوری بدون علامت در بارداری را تشخیص دهد. باکتریوری بدون علامت به این معنا است که مقدار زیادی از باکتریها در کشت ادرار تشخیص داده میشوند اما فرد هیچ علائمی را در ارتباط با عفونت دستگاه ادراری مانند درد، تکرر ادرار یا فوریت ادرار را تجربه نمیکند.
این وضعیت میتواند باعث جدیتر شدن عفونت کلیه شود و همچنین خطر زایمان زودرس و وزن کم هنگام تولد را افزایش دهد. توصیه میشود باکتریوری بدون علامت با آنتیبیوتیک مناسب درمان شود.
سطح بالای پروتئین در ادرار هم یک علامت هشداردهنده است و ممکن است نشاندهندهی آسیب کلیوی، پره اکلامپسی یا مسمومیت بارداری، عفونت، دارو یا استرس عاطفی یا جسمی باشد.

آزمایش غربالگری سه ماه اول بارداری
غربالگری سه ماههی اول، ترکیبی از سونوگرافی جنین و آزمایش خون مادر است. این فرآیند غربالگری میتواند به تعیین خطر ابتلا به نقصهای مادرزادی جنین کمک کند. آزمونهای غربالگری ممکن است به تنهایی یا همراه با آزمایشهای دیگر انجام شوند.
اگر نتایج آزمایشات غربالگری سه ماههی اول غیرطبیعی باشد، مشاورهی ژنتیک توصیه میشود. برای تشخیص دقیقتر ممکن است آزمایشات اضافی مانند نمونه برداری از پرزهای کوریونی، آمنیوسنتز، DNA جنین یا دیگر سونوگرافیها انجام شود. غربالگری سه ماههی اول، ترکیبی از سونوگرافی جنین و آزمایش خون مادر است.
| غربالگری سه ماههی اول | غربالگری سه ماههی دوم |
|---|---|
| سونوگرافی NT و NB | غربالگری آلفا فیتوپروتئین (AFP) |
| PAPP-A | استریول (Estriol) |
| گنادوتروپین جفتی انسانی | اینهیبین (Inhibin) |
| گنادوتروپین جفتی انسان (hCG) |
آزمایش NIPT در ۳ ماه اول بارداری
آزمایش غیر تهاجمی قبل از زایمان (NIPT) میتواند در اوایل هفته ۱۰ بارداری انجام شود. این آزمایش برای کسانی که در معرض خطر بیشتری برای احتمال ایجاد ناهنجاریهای کروموزومی در جنین هستند، از جمله زنان بالای ۳۵ سال، کسانی که فرزند قبلی با اختلال ژنتیکی دارند یا نتایج غیرطبیعی از آزمایشهای اولیه غربالگری داشتند توصیه میشود و برای همه زنان ضروری نیست.
آزمایش NIPT یک پیشرفت نسبتا جدید در غربالگری قبل از تولد است که قطعات کوچک DNA در گردش خون یک زن باردار را تجزیه و تحلیل میکند. این آزمایش برای تشخیص سندرم داون (تریزومی ۲۱)، سندرم ادواردز (تریزومی ۱۸) و سندرم پاتاو (تریزومی ۱۳) موثر است.
مزیت اصلی NIPT غیر تهاجمی بودن آن است و هیچ خطری برای جنین ندارد. این روش جایگزین ایمنتری برای روشهای تهاجمیتر مانند آمنیوسنتز است که خطر سقط جنین را به همراه دارد.
NIPT یک آزمایش غربالگری است، نه یک آزمایش تشخیصی. نتایج مثبت این آزمایش باید با تستهای تشخیصی مانند آمنیوسنتز یا نمونه برداری از پرزهای کوریونی (CVS) تایید شوند.
آزمایش بارداری نمونه برداری از پرزهای جفتی (CVS)
تست نمونه برداری از پرزهای جفت، یکی از قسمتهای آزمایش های بارداری در انتهای ۳ ماه اول و ابتدای ۳ ماه دوم بارداری است که شامل نمونه برداری از برخی از بافتهای جفت است و میتواند ناهنجاریهای کروموزومی و برخی دیگر از مشکلات ژنتیکی را بررسی کند.
برخلاف آمنیوسنتز، نمونهبرداری از پرزهای جفتی اطلاعاتی در مورد نقص لولهی عصبی ارائه نمیدهد. بنابراین، زنانی که تحت نمونه برداری از پرزهای جفتی قرار میگیرند، برای بررسی این نقایص به وسیلهی آزمایش خون بین هفته ۱۶ تا ۱۸ بارداری نیاز دارند. نمونهبرداری از پرزهای جفتی معمولا بین هفتههای ۱۰ تا ۱۳ بارداری انجام میشود.
سونوگرافی برای بررسی حاملگی در ۳ ماه اول بارداری
آزمایش سونوگرافی یک روش تشخیصی است که با استفاده از امواج صوتی با فرکانس بالا تصویری از اندامهای داخلی ایجاد میکند. سونوگرافی غربالگری گاهی اوقات در طول بارداری برای بررسی رشد طبیعی جنین و تایید تاریخ تولد انجام میشود. سونوگرافی ممکن است به دلایل زیادی در ۳ ماه اول بارداری انجام شود:
- تعیین تاریخ زایمان
- تعیین تعداد جنینها و شناسایی ساختارهای جفت
- تشخیص حاملگی خارج رحمی یا سقط جنین
- بررسی رحم و آناتومی لگن
- تشخیص ناهنجاریهای جنین
آزمایش های ۳ ماه دوم بارداری
سه ماهه دوم بارداری از هفته ۱۳ تا ۲۶ بارداری را شامل میشود. در این مدت، تستهای مهم بارداری انجام شدند اما باز هم نیاز به آزمایش های بارداری منظم است. در این مدت، انجام سونوگرافی بسیار مهم است. در صورت نیاز اگر مادر rh منفی در گروه خونی خود داشتهباشد، آزمایشهای بیشتری برای ارزیابی خطر ناسازگاری Rh انجام میشود.
| هفتههای بارداری | آزمایشهای دوران بارداری |
|---|---|
| هفته ۱۵ تا ۲۰ | آزمایش خون بررسی اختلالات ژنتیکی و سندروم داون در صورت نیاز آزمایش آمینوسنتز در صورت نیاز |
| هفته ۱۸ تا ۲۲ | سونوگرافی جنین آزمایش کوردوسنتز در صورت نیاز اکوکاردیوگرام جنین برای جنینهایی با احتمال ایجاد مشکل قلبی |
| هفته ۲۴ تا ۲۸ | تست غربالگری دیابت بارداری در صورت نیاز |
آزمایش آمنیوسنتز در ۳ ماه دوم بارداری
آمنیوسنتز شامل گرفتن نمونهی کوچکی از مایع آمنیوتیک است. مایع آمنیوتیک مایعی است که جنین را احاطه کرده است. از آمنیوسنتز برای تشخیص اختلالات کروموزومی و نقایص لولهی عصبی مانند اسپینا بیفیدا استفاده میشود.
انجام آمنیوسنتز به طور کلی در هفتههای ۱۵ تا ۲۰ بارداری به خانمهایی که احتمال ابتلا به ناهنجاریهای کروموزومی در آنها بیشتر است، توصیه میشود. بارداری در سنین بالای ۳۵ سال یا نتایج غیر طبیعی غربالگری مادران باردار از شرایط انجام آمنیوسنتز هستند.
آزمایش کوردوسنتز در ۳ ماه دوم بارداری
آزمایش کوردوسنتز که به عنوان نمونهگیری خون ناف از راه پوست (PUBS) نیز شناخته میشود، یک آزمایش تشخیصی پیش از تولد است که در آن نمونهای از خون نوزاد از بند ناف گرفته میشود. این روش معمولا در سه ماهه دوم بارداری در حدود ۱۸ تا ۲۲ هفتگی جنین انجام میشود.
کوردوسنتز برای تشخیص برخی شرایط ژنتیکی، اختلالات خونی، عفونتها و سایر مسائلی که ممکن است با آزمایشهای کمتر تهاجمی مانند آمنیوسنتز یا نمونهبرداری از پرزهای کوریونی (CVS) قابل تشخیص نباشند، استفاده میشود.
آزمایش غربالگری دیابت در ۳ ماهه دوم بارداری
در سه ماهه دوم بارداری، معمولا بین هفتههای ۲۴ تا ۲۸ بارداری، زنان باردار تحت آزمایش غربالگری گلوکز قرار میگیرند تا پزشک احتمال وجود دیابت بارداری را بررسی کند. این آزمایش شامل مصرف مایع شیرین حاوی گلوکز و سپس آزمایش خون برای اندازهگیری سطح قند خون است.
اگر نتایج نشاندهنده سطوح بالای قند خون باشد، یک آزمایش دیگر که بهعنوان آزمایش تحمل گلوکز خوراکی شناخته میشود، انجام میشود. غربالگری گلوکز خون بسیار مهم است زیرا دیابت بارداری میتواند روی سلامت مادر و جنین تأثیر بگذارد و عوارض جانبی خطرناکی را ایجاد کند.
آزمایش تعیین گروه خونی جنین در ۳ ماه دوم بارداری
آزمایش تعیین گروه خونی جنین میتواند در سه ماهه دوم بارداری به خصوص برای زنان دارای rh منفی برای جلوگیری از ناسازگاری احتمالی Rh با جنین انجام شود. این تست ممکن است شامل آزمایش خون برای تعیین گروه خونی جنین یا آزمایش غیر تهاجمی قبل از زایمان (NIPT) باشد.
متن انگلیسی:
به نقل از سایت betterhealth
The second trimester maternal serum screening test can identify a pregnancy with increased chance of Down syndrome, Edward syndrome or neural tube defects. The test involves the pregnant woman having a blood test between 14 and 20 weeks + 6 days gestation.
ترجمه فارسی:
آزمایش غربالگری سرم مادر در سه ماهه دوم میتواند بارداری با افزایش احتمال سندرم داون، سندرم ادوارد یا نقص لوله عصبی شناسایی کند. این آزمایش شامل آزمایش خون زنان باردار بین ۱۴ تا ۲۱ هفتگی بارداری است.
آزمایش غربالگری در سه ماهه دوم بارداری
غربالگری سه ماههی دوم بارداری ممکن است شامل چندین آزمایش خون باشد. تست غربالگری معمولا با گرفتن نمونهی خون در هفته ی ۱۵ تا ۲۰ بارداری انجام میشود (هفتهی ۱۶ تا ۱۸ زمان ایده آل است). مواردی که در غربالگری سه ماه دوم بارداری بررسی میشوند شامل موارد زیر هستند:
- غربالگری آلفا فیتو پروتئین (AFP): سطح آلفا فیتوپروتئین را در خون مادر باردار برای احتمال وجود نقص در دیوارهی شکم جنین، سندرم داون یا سایر ناهنجاریهای کروموزومی و چندقلویی اندازه گیری میکند.
- سطح استریول در خون مادر: برای بررسی سلامت جنین
- بررسی اینهیبین (Inhibin) یا هورمونی که توسط جفت تولید میشود
- بررسی گنادوتروپین جفتی انسان (hCG)
- نمونهگیری از خون بندناف
- نمونهبرداری از پرزهای جفتی
- آزمایش DNA جنین
- اسکن با امواج فراصوت
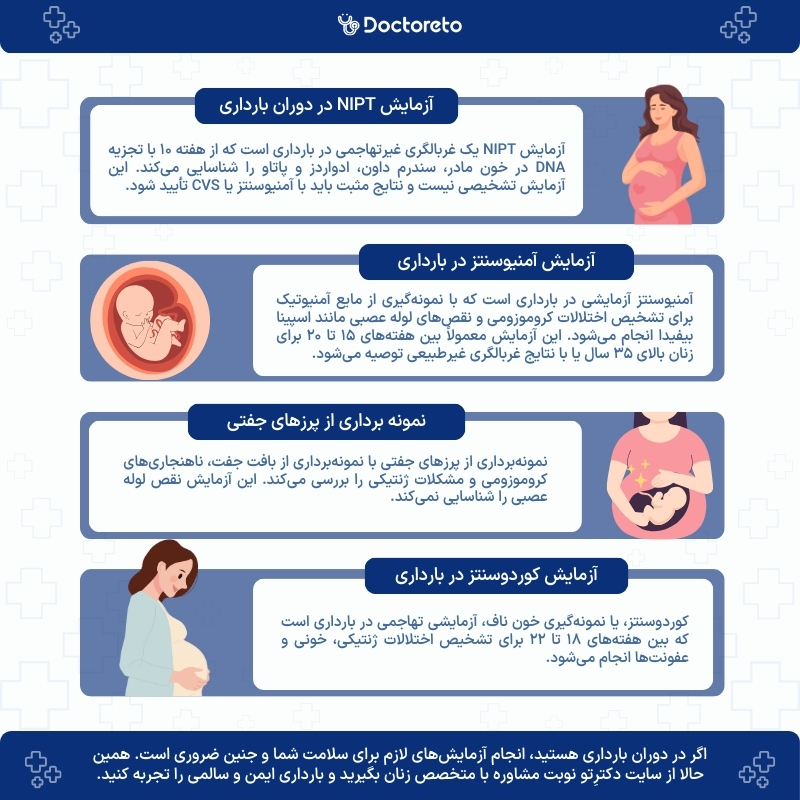
سونوگرافی برای سلامت و رشد جنین
سونوگرافی در سه ماهه دوم بارداری برای ارزیابی سلامت و رشد جنین ضروری است. این سونوگرافی ناهنجاریهای آناتومی بدن جنین را بررسی میکند و حرکت جنین و ضربان قلب را کنترل میکند و برای موارد زیر توصیه میشود؛
- تایید تاریخ زایمان
- تعیین تعداد جنینها و بررسی ساختارهای جفت
- کمک به تشخیصهای قبل از تولد مانند آمنیوسنتز
- بررسی آناتومی جنین از نظر ناهنجاری
- بررسی میزان مایع آمنیوتیک
- بررسی الگوهای جریان خون
- مشاهده رفتار و فعالیت جنین
- اندازهگیری طول دهانهی رحم
- نظارت بر رشد جنین
آزمایش های ۳ ماه سوم بارداری
سه ماه سوم یا آخر بارداری هفتههای ۲۷ تا ۴۰ بارداری را شامل میشود. معمولا در هفتههای اخر بارداری برخی از آزمایشها مانند آزمایش ادرار تکرار میشوند تا پزشک از عدم وجود بیماری عفونی احتمالی یا خطراتی که جنین و مادر را تهدید میکنند مطمئن شود.
| هفتههای بارداری | آزمایشهای دوران بارداری به ترتیب |
|---|---|
| هفته ۲۶ تا ۲۸ | آزمایش گلوکز در صورت نیاز |
| هفته ۳۵ تا ۳۷ | غربالگری استرپتوکوک گروه B |
| در هر هفتهای از سه ماهی سوم بارداری | ۱. سونوگرافی + اندازه گیری طول سرویکس با سونوگرافی برای زایمان زودرس ۲. آزمایش خون در صورت نیاز ۳. تست استرس جنینی و بیوفیزیکال پروفایل برای بارداری پرخطر ۴. تست کومبس غیر مستقیم در صورت نیاز |
تست کومبس غیر مستقیم در ۳ ماه سوم بارداری
تست کومبس غیر مستقیم یک آزمایش پزشکی در ۳ ماه آخر بارداری است که برای پیدا کردن آنتیبادیهای گیرنده یادهنده خون قبل از انجام انتقال خون انجام میشود. این آزمایش برای مادرانی با Rh منفی که جنین آنها Rh مثبت دارد انجام میگیرد.
آزمایش خون بارداری در ۳ ماه سوم
آزمایش خون در سه ماهه سوم بارداری برای ارزیابی سلامت مادر و جنین بسیار مهم است. آزمایشات رایج در این دوران شامل آزمایش تحمل گلوکز برای غربالگری دیابت بارداری، شمارش کامل خون (CBC) برای ارزیابی کمخونی و هموگلوبین نرمال در بارداری و آزمایشات عفونتهایی مانند سیفلیس و هپاتیت B هستند.
آزمایش ادرار در ۳ ماه سوم بارداری
آزمایش ادرار در سه ماهه سوم بارداری معمولا پروتئین ادرار، گلوکز و کتونها را بررسی میکند که میتواند شرایطی مانند پره اکلامپسی یا مسمومیت بارداری، دیابت بارداری یا کمآبی را تشخیص دهد.
آزمایش کشت استرپ گروه B در ۳ ماه سوم بارداری
آزمایش کشت استرپتوکوک گروه B (GBS) در سه ماهه سوم بارداری، معمولا بین هفتههای ۳۵ تا ۳۷ بارداری انجام میشود. این آزمایش وجود GBS یا باکتریای که در صورت انتقال در حین زایمان از مادر به جنین ممکن است منجر به عفونتهای نوزادی شود را بررسی میکند.
در این آزمایش یک نمونه سواب (وسیله پزشکی) از ناحیه واژن و مقعد گرفته میشود و در صورت مثبت بودن نتیجه آن در ازمایشگاه، آنتیبیوتیک در طول زایمان تجویز میشود تا خطر انتقال باکتریهایی که روی سلامت نوزاد تأثیر میگذارند کاهش یابد.
سونوگرافی برای بررسی رشد جنین
سونوگرافی برای ارزیابی رشد جنین و بررسی سطح مایع آمنیوتیک مهم است. نظارت منظم از طریق این آزمایش برای به حداقل رساندن خطرات مادر و کودک موثر است:
- برای نظارت بر رشد جنین
- برای بررسی میزان مایع آمنیوتیک
- برای بررسی مشخصات بیوفیزیکی
- برای تعیین موقعیت جنین
- برای ارزیابی جفت
آزمایش های بارداری بعد از زایمان
پس از زایمان در زنانی که کمخونی شدید یا دیابت بارداری داشتند، ممکن است انجام آزمایش خون توصیه شود. علاوهبر این، غربالگری برای مشکلات سلامت روان مانند افسردگی پس از زایمان هم در چند ماه اول پس از زایمان توصیه میشود.
| هفتههای بارداری | آزمایشها |
|---|---|
| ۶ تا ۱۲ هفته بعد از زایمان | آزمایش خون برای بررسی تداوم دیابت بارداری و کمخونی در صورت نیاز |
| ۱ تا ۶ ماه بعد از زایمان | بررسی سلامت روان مادر و احتمال وجود افسردگی بعد از زایمان |
هزینه آزمایش های بارداری در سال ۱۴۰۳
آزمایشهای دوران بارداری شامل آزمایش خون و سونوگرافی در فواصل معین است. قیمت آزمایش خون دوران بارداری خیلی زیاد نبوده و با استفاده از بیمه درمانی میتوان هزینه آن را کاهش داد. بیشتر هزینه شامل انواع سونوگرافیها و بررسی ژنتیکی میشود. هزینه آزمایشهای دوران بارداری به موقعیت آزمایشگاه و سونوگرافی بستگی دارد. در برخی مراکز از به روزترین تجهیزات سونوگرافی استفاده شده و هزینه بیشتر میشود.
- هزینه غربالگری سه ماهه اول بارداری: حدود ۲ میلیون تومان و سه ماهه دوم بیش از دو میلیون تومان
- هزینه آزمایشهای دوران بارداری: بین ۳۰۰ هزار تومان تا چند میلیون تومان
- قیمت آزمایش خون کامل بارداری: بین ۱۵۰۰ تا ۲۶۰۰ میلیون تومان
نتیجه گیری و راهنمای مراجعه به دکتر
اگر باردار هستید و میخواهید ۹ ماهه بارداری خود را بدون مشکل سپری کنید، حتما باید تحت نظر دکتر متخصص زنان و فوق تخصص مامایی باشید. در این بازه به آزمایشهایی نیاز پیدا میکنید که باید آنها را به خوبی بشناسید و برای انجام آنها به موقع به دکتر مراجعه کنید. در سایت نوبتدهی آنلاین پزشکان دکترتو، میتوانید از زمانهای نوبت ویزیت حضوری پزشک متخصص مورد نظرتان آگاه شوید و آن را ثبت کنید یا مشاوره تخصصی آنلاین و تلفنی دریافت کنید.
دکترتو مراقب سلامت شماست!

