فهرست مطالب
خلاصه این مطلب را در این پادکست گوش دهید:
غده تیروئید با ترشح هورمونهای متابولیک، نقش کلیدی در تعادل انرژی و عملکرد اندامها دارد و هر اختلال ساختاری آن میتواند پیامدهای بالینی مهمی ایجاد کند. بروز ندولهای تیروئید شایع است، اما تنها درصد اندکی بدخیم شده و به سرطان تیروئید تبدیل میشوند. تصمیمگیری درمانی باید با اتکا به الگوی پاتولوژیک، مرحله بیماری، سن بیمار و همابتلاییها صورت پذیرد. مسیر تشخیص با سونوگرافی، معیارهای الگومحور، و نمونهبرداری سوزنی تکمیل میشود و گزارش پاتولوژی درمان را مشخص میکند. سرطان تیروئید نمونهٔ بارزی از ضرورت پزشکی فردمحور است که در آن انتخاب بین پایش فعال، لوبکتومی، تیروئیدکتومی کامل یا درمانهای سیستمیک بر پایهٔ ریسک انجام میشود. در این مطلب از دکترتو، با سرطان تیروئید از علائم تا درمان آشنا میشوید.
سرطان تیروئید چیست؟
به رشد کنترلنشده سلولهای غده تیروئید سرطان تیروئید میگویند که میتواند از الگوهای بسیار کمتهاجم و کندرشد تا فرمهای بسیار تهاجمی و پیشرونده را شامل شود. شایعترین زیرگروههای سرطان غده تیروئید، سرطانهای تمایزیافته هستند که شامل پاپیلاری و فولیکولار میشوند و در مجموع پیشآگهی بهتری نسبت به انواع دیگر دارند. در مقابل، آناپلاستیک نادر اما بسیار تهاجمی است و به تصمیمگیری درمانی فوری نیاز دارد. هدف از درمان، کنترل تومور، پیشگیری از عود و حفظ کیفیت زندگی با کمترین عارضه ممکن است.
رویکرد درمانی کانسر تیروئيد طی سالهای اخیر به سمت فردمحورشدن حرکت کردهإ یعنی تصمیمگیری بر اساس نوع پاتولوژیک، اندازه و مرحله تومور، سن و بیماریهای همراه بیمار و ریسک عوارض انجام میشود. در تومورهای کمخطر ممکن است لوبکتومی کافی باشد و حتی در موارد بسیار کمخطر پایش فعال به جای جراحی مطرح شود. در تومورهایی با خطر متوسط تا پرخطر، تیروئیدکتومی کامل، ید رادیواکتیو انتخابی و سرکوب هورمونی TSH با لووتیروکسین بهکار میرود. درمانهای هدفمند و پرتودرمانی خارجی برای بیماری پیشرفته یا مقاوم به ید رادیواکتیو رزرو میشوند.
علائم سرطان تیروئید چیست؟
سرطان تیروئید معمولا با یک توده یا برجستگی بدون درد در جلوی گردن خود را نشان میدهد و ممکن است با درگیری غدد لنفاوی، احساس فشار یا گرفتگی گلو، تغییر یا خشونت صدا و دشواری بلع همراه باشد. علائم سرطان تیروئید هشداردهنده شامل رشد سریع، سفتی غیرمعمول یا چسبندگی به بافتهای اطراف است و مراجعه بهموقع شانس درمان قطعی را بالا میبرد. در مراحل پیشرفته، علائم سیستمیک مانند کاهش وزن، سرفه مداوم، تنگینفس یا درد استخوان میتواند مطرحکننده گسترش بیماری باشد. آگاهی از این نشانهها و پیگیری منظم، به تشخیص زودهنگام و نتیجه بهتر درمان کمک میکند. برخی از علائم و نشانه های سرطان تیروئید عبارت است از:
- توده یا برجستگیِ بدون درد در جلوی گردن
- بزرگشدن غدد لنفاوی گردنی
- احساس فشار یا گرفتگی گلو و دشواری بلع
- تغییر یا خشونت صدا و سرفه مداوم
- رشد سریع توده، سفتی غیرمعمول یا چسبندگی به اطراف (علائم هشدار)
- علائم پیشرفته: کاهش وزن ناخواسته، تنگینفس، درد قفسه سینه و استخوان و خون در خلط

انواع سرطان تیروئید خوش خیم
از نظر علمی، «سرطان خوشخیم» اصطلاح درستی نیست. منظور از سرطان تیروئید خوش خیم، ضایعات یا تومورهای خوشخیم تیروئید است که سرطان محسوب نمیشوند اما گاهی بهظاهر شبیه آن دیده میشوند. مهمترین نمونهها شامل گواتر چندندولی، آدنوم فولیکولار (تومور خوشخیم) و تیروئیدیتها مانند هاشیموتو یا تیروئیدیت تحتحاد است. این ضایعات ممکن است باعث حس فشار گردن، تغییرات ظاهری یا اختلال عملکرد تیروئید شوند.
مدیریت ضایعات خوشخیم به اندازه، علائم و ریسکهای ظاهری در تصویربرداری بستگی دارد. بسیاری از ندولهای خوشخیم فقط نیاز به پیگیری دورهای دارند و اگر بزرگ، علامتدار یا مشکوک شوند، درمان با جراحی مطرح میشود. در تیروئیدیتها درمان بر کنترل التهاب و اصلاح کمکاری یا پرکاری ثانویه متمرکز است. اطلاع بیمار از خوشخیم بودن ضایعه و برنامه پیگیری، اضطراب را کاهش میدهد. در هر حال، هر تغییر جدید یا رشد سریع باید دوباره ارزیابی شود.
بیشتر ندولها کیستهایی هستند که با مایع یا با فرم ذخیرهشده هورمون تیروئید به نام کلوئید پر شدهاند. گرههای جامد، مایع یا کلوئید کمی دارند و احتمال سرطانیشدن آنها بیشتر است. با این حال، بیشتر گرههای جامد سرطانی نیستند. برخی از انواع ندولهای جامد، مانند گرههای هیپرپلاستیک و آدنوم، سلولهای زیادی دارند، اما این سلولها سرطانی نیستند. ندولهای خوشخیم تیروئید گاهی اوقات میتوانند به حال خود رها شوند (بدون درمان بمانند) و تا زمانی که رشد نمیکنند یا علائمی ایجاد نمیکنند، از نزدیک تحت نظر قرار گیرند. برخی دیگر ممکن است به درمان نیاز داشته باشند.
انواع سرطان تیروئید بدخیم
سرطانهای بدخیم تیروئید بهطور کلاسیک به چهار گروه اصلی تقسیم میشوند: پاپیلاری، فولیکولار، مدولاری و آناپلاستیک. پاپیلاری و فولیکولار تمایزیافته محسوب میشوند و غالباً با پیشآگهی خوب همراهاند. پاسخ مناسب به جراحی و در موارد منتخب به ید رادیواکتیو از ویژگیهای آنهاست. سرطان مدولاری از سلولهای C منشأ میگیرد و با ترشح کالسیتونین شناخته میشود و به ید رادیواکتیو پاسخ نمیدهد. آناپلاستیک بسیار تهاجمی است و اغلب به درمان سریع چندرشتهای نیاز دارد. در ادامه انواع اصلی سرطان غده تیروئید بدخیم را بررسی خواهیم کرد.
سرطان تیروئید پاپیلاری
سرطان پاپیلاری شایعترین شکل سرطان تیروئید است، به طوری که حدود ۸۰ درصد از موارد ابتلا به سرطان تیروئید، به این نوع مبتلا هستند. این سرطانها تمایل به رشد بسیار آهسته دارند و معمولاً فقط در یک لوب غده تیروئید ایجاد میشوند. سرطانهای پاپیلاری با وجود اینکه به کندی رشد میکنند، اغلب به غدد لنفاوی گردن گسترش مییابند. حتی زمانی که این سرطانها به غدد لنفاوی گسترش یافتهاند، اغلب میتوانند با موفقیت درمان شوند و به ندرت کشنده هستند.
انواع مختلفی از سرطان تیروئید پاپیلاری وجود دارد. در این بین، نوع فرعی فولیکولی (که نوع مختلط پاپیلاری-فولیکولی نیز نامیده میشود) شایعترین شکل این سرطان غده تیروئید است. زمانی که این بیماری در مراحل اولیه تشخیص داده شود، امید به درمان خوبی مشابه نوع استاندارد سرطان پاپیلاری دارد و به همان روش درمان میشود. سایر زیرگروههای کارسینوم پاپیلاری (ستونی، سلول بلند، اسکلروزان منزوی و منتشر) چندان رایج نیستند و تمایل به رشد و گسترش سریعتر دارند.
سرطان فولیکولار تیروئید
سرطان فولیکولار در سنین بالاتر از پاپیلاری شایعتر است و گاهی تشخیص قطعی آن تنها پس از بررسی پاتولوژی قطعهٔ جراحی و مشاهدهٔ تهاجم کپسولی یا عروقی ممکن میشود. درمان معمول با جراحی آغاز میشود و در تومورها با خطر متوسط یا پرخطر، ید رادیواکتیو برای نابودی باقیماندهٔ بافت تیروئید یا سلولهای پخششده بهکار میرود. پس از جراحی سرطان فولیکولار تیروئید، سرکوب TSH با لووتیروکسین برای کاهش احتمال عود انجام میشود. این سرطانها معمولاً به غدد لنفاوی سرایت نمیکنند، اما میتوانند به سایر قسمتهای بدن مانند ریهها یا استخوانها سرایت کنند.
متن انگلیسی:
یه نقل از: my.clevelandclinic
Anyone can get follicular thyroid cancer, but it occurs more often in older women.
ترجمه متن فارسی:
هر کسی ممکن است به سرطان فولیکولار تیروئید مبتلا شود، اما این بیماری در زنان مسن شایعتر است.
سرطان تیروئید مدولاری
مدولاری از سلولهای پارافولیکولار منشأ میگیرد و هورمون کالسیتونین تولید میکند که در تشخیص و پیگیری بهعنوان «نشانگر» کاربرد دارد. سرطان تیروئید مدولاری میتواند بهصورت تکگیر یا خانوادگی(مرتبط با جهشهای RET و MEN2) بروز کند و در حالت خانوادگی، غربالگری ژنتیک بسیار مهم است. درمان اصلی جراحی است و برداشت گستردهتر گرههای لنفاوی گردن نسبت به انواع تمایزیافته معمولتر است. چون مدولاری ید رادیواکتیو را جذب نمیکند، در بیماری پیشرفته ممکن است درمانهای هدفمند مطرح شوند. پایش با کالسیتونین و CEA روند بیماری را نشان میدهد.
سرطان تیروئید آناپلاستیک
کارسینوم یا سرطان تیروئید آناپلاستیک (که به آن کارسینوم تمایز نیافته نیز میگویند) شکل نادری از سرطان غده تیروئید است که حدود ۲ درصد از کل سرطانهای تیروئید را تشکیل میدهد. تصور میشود که این بیماری گاهی اوقات از یک سرطان پاپیلاری یا فولیکولی موجود ایجاد میشود. این سرطان تمایز نیافته است زیرا سلولهای سرطانی شباهت زیادی به سلولهای تیروئید طبیعی ندارند. سرطان آناپلاستیک اغلب به سرعت به گردن و سایر قسمتهای بدن گسترش مییابد و معمولاً درمان ترکیبی با رادیوتراپی و داروهای سیستمیک در اولویت است. افزایش کیفیت زندگی، کنترل درد و راه هوایی از اهداف اصلی درماناند. با وجود تهاجمی بودن، پیشرفتهای دارویی در برخی بیماران پاسخهای معناداری ایجاد کرده است.
| نوع سرطان تیروئید | ویژگی کلیدی | درمان اصلی |
|---|---|---|
| پاپیلاری | شایعترین (~۸۰٪)؛ رشد آهسته؛ درگیری مکرر غدد لنفاوی گردن | جراحی؛ در صورت ریسک انتخابی ید رادیواکتیو؛ سپس سرکوب TSH |
| فولیکولار | سن بالاتر از پاپیلاری؛ تشخیص قطعی گاهی با تهاجم کپسولی/عروقی؛ احتمال انتشار به ریه/استخوان | جراحی؛ ید رادیواکتیو در خطر متوسط/بالا؛ سرکوب TSH |
| مدولاری | منشأ از سلولهای C؛ کالسیتونین/CEA مارکر؛ احتمال خانوادگی (RET/MEN2) | جراحی با برداشت گستردهتر لنف؛ پایش با کالسیتونین و CEA؛ درمان هدفمند در پیشرفته |
| آناپلاستیک | نادر (~۲٪)؛ بسیار تهاجمی؛ پیشرفت سریع | برنامه سریع چندرشتهای: رادیوتراپی و داروهای سیستمیک؛ جراحی در موارد منتخب؛ توجه به راه هوایی |
علت سرطان تیروئید چیست؟
علت دقیق در بیشتر بیماران ناشناخته است، اما عوامل خطری شناختهشده وجود دارند که احتمال بروز را افزایش میدهند. تماس قبلی با اشعهٔ یونیزان (بهویژه در کودکی)، سابقهٔ خانوادگی یا جهشهای ژنتیکی خاص (مانند RET در مدولاری)، برخی سندرمهای ارثی، جنسیت مؤنث و سن از عوامل خطر مطرح هستند. کمبود یا مازاد ید، التهابهای مزمن تیروئید و محیطهای صنعتی خاص نیز ممکن است نقش داشته باشند.
سرطان غده تیروئید زمانی اتفاق میافتد که سلولهای تیروئید تغییراتی در DNA خود ایجاد میکنند. تغییراتی که پزشکان آنها را جهش مینامند، به سلولها میگوید که به سرعت رشد کرده و تکثیر شوند. سلولهای تجمعیافته تودهای به نام تومور را تشکیل میدهند. متخصصان تا کنون از علت اصلی جهش دی ان ای اطلاعی ندارند، اما معتقدند برخی از موارد زیر میتوانند باعث این تغییر آن شود:
- سابقه خانوادگی ژن معیوب به نام ژن RET
- داشتن یک بیماری تیروئید مانند بزرگ شدن تیروئید (گواتر) یا گرههای تیروئید
- قرار گرفتن در معرض برخی از اشکال پرتو، مانند درمان پرتودرمانی دوران کودکی
- التهاب تیروئید
- الگوی تغذیه و شاخص تودهٔ بدنی
- یک بیماری رودهای به نام پولیپوز آدنوماتوز خانوادگی (FAP)
- آکرومگالی، یک بیماری نادر که در آن بدن هورمون رشد بیش از حد تولید میکند.
سرطان تیروئید چطور تشخیص داده می شود؟
تشخیص سرطان تیروئید با گرفتن شرححال کامل، معاینه گردن و بررسی عملکرد تیروئید آغاز میشود. سپس سونوگرافی با معیارهای الگومحور (مرزهای نامنظم، میکروکلسیفیکاسیون، شکل بلندتر از پهن، هیپواکو بودن) احتمال بدخیمی را برآورد میکند. در ندولهای مشکوک یا بزرگ، FNA (نوعی نمونهبرداری کمتهاجمی از تیروئید) انجام میشود تا سلولها زیر میکروسکوپ بررسی شوند. نتایج FNA بر اساس نظامهای استاندارد گزارش میشود و مسیر درمان را مشخص میکند. در موارد خاصی که FNA تعیینکننده نیست، جراحی تشخیصی یا آزمایشهای مولکولی کمککننده است.
تستهای آزمایشگاهی مانند TSH، FT4 و در سرطان مدولاری کالسیتونین و CEA برای تشخیص و پیگیری اهمیت دارند. تصویربرداریهای تکمیلی (CT/MRI/اسکن ید رادیواکتیو) بر اساس نیاز مرحلهبندی یا برنامه درمانی درخواست میشوند. در مدولاری یا موارد خانوادگی، ارزیابی ژنتیکی میتواند راهبرد پیشگیری و درمان را تغییر دهد. هدف از این فرایند مرحلهبندی دقیق و انتخاب درمانی است که بیشترین اثربخشی و کمترین عارضه را داشته باشد.
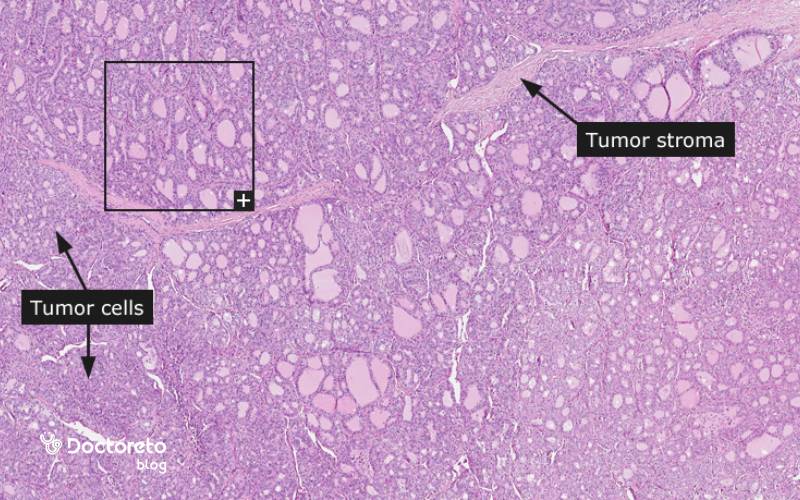
نمونه جواب پاتولوژی سرطان تیروئید
گزارش پاتولوژی معمولاً نوع بافتشناختی (مثلاً پاپیلاری کلاسیک یا نوعهای متغیر)، اندازهٔ دقیق تومور، میزان تهاجم کپسولی، عروقی، حاشیههای جراحی، درگیری غدد لنفاوی و ویژگیهای مولکولی (در صورت بررسی) را ذکر میکند. این جزئیات برای تعیین مرحله و ریسک عود حیاتی هستند. مثلا وجود تهاجم عروقی در فولیکولار یا گسترش خارج تیروئید در پاپیلاری، درمان تکمیلی را محتملتر میکند. هماهنگی گزارش پاتولوژی با یافتههای تصویربرداری و بالینی، تصمیم درمانی را دقیقتر میسازد. تصویر تومور را در نمونه جواب پاتولوژی سرطان تیروئید در زیر مشاهده میکنید.
تشخیص سرطان تیروئید با سونوگرافی
سونوگرافی نخستین ابزار ارزیابی ندول است و با دستهبندی ریسک بر اساس الگوهای ظاهری، تصمیم به آسپیراسیون را هدایت میکند. وجود میکروکلسیفیکاسیون، هیپواکو بودن شدید، نامنظمی مرزها و شکل عمودی، احتمال بدخیمی را بالا میبرد. همچنین سونوگرافی وضعیت غدد لنفاوی گردن را بررسی میکند تا اگر نشانههایی مانند هیلوم از دسترفته، کلسیفیکاسیون یا کیستیکشدن دیده شد، FNA لنفگره هم انجام شود. سونوگرافی در پیگیری پس از درمان برای کشف عود موضعی نیز نقش کلیدی دارد.
تشخیص سرطان تیروئید با آزمایش خون
انواع آزمایشهای خون بهتنهایی سرطان را اثبات نمیکنند، اما در تشخیصهای افتراقی و پیگیری بسیار مهماند. اندازهگیری TSH و هورمونها نشان میدهد ندول با پرکاری یا کمکاری همراه است یا نه؛ ندولهای «سرد» در اسکن ید نسبت به «گرم» احتمال بدخیمی بیشتری دارند. در سرطان مدولاری، افزایش «کالسیتونین» و «CEA» به تشخیص و پایش کمک میکند. پس از جراحی در سرطانهای تمایزیافته، «تیروگلوبولین» بهعنوان نشانگر باقیمانده یا عود استفاده میشود و وجود آنتیبادی ضد آن در تفسیر نتایج اهمیت دارد.
انواع آزمایش خون تیروئید بهتنهایی سرطان را اثبات نمیکنند، اما در تشخیصهای افتراقی و پیگیری بسیار مهماند. اندازهگیری TSH و هورمونها نشان میدهد ندول با پرکاری یا کمکاری همراه است یا نه. ندولهای سرد در اسکن ید نسبت به گرم احتمال بدخیمی بیشتری دارند. در سرطان مدولاری، افزایش کالسیتونین و CEA به تشخیص و پایش کمک میکند. پس از جراحی در سرطانهای تمایزیافته، تیروگلوبولین بهعنوان نشانگر باقیمانده یا عود استفاده میشود و وجود آنتیبادی ضد آن در تفسیر نتایج اهمیت دارد.
مقدار tsh در سرطان تیروئید
TSH در آزمایش سرطان تیروئید معمولاً در محدوده طبیعی است و بهتنهایی معیار تشخیص سرطان نیست، اما سطح بالاتر TSH با افزایش احتمال بدخیمی در برخی مطالعات همراه بوده است. پس از درمان، بهویژه در سرطانهای تمایزیافته، سرکوب هدفمند TSH با لووتیروکسین برای کاهش ریسک عود توصیه میشود و شدت سرکوب بر اساس خطر هر بیمار تنظیم میگردد. پایش منظم TSH برای اطمینان از اثربخشی و جلوگیری از عوارض قلبی و استخوانی ضروری است. بنابراین TSH بیشتر نقش راهبردی در مدیریت بیماری دارد تا تشخیص.
درمان سرطان تیروئید
گزینههای درمان سرطان تیروئید شما به نوع و مرحله سرطان تیروئید، سلامت کلی و ترجیحات شما بستگی دارد. اکثر افرادی که مبتلا سرطان تیروئید تشخیص داده میشودن، امید به درمان بسیار خوبی دارند، چرا که بیشتر سرطانهای تیروئید قابل درمان هستند. ممکن است برای سرطانهای خوش خیمتر مانند تیروئید پاپیلاری بسیار کوچک (میکرو کارسینوم پاپیلاری) فورا نیازی به درمان نباشد چرا که این سرطانها خطر رشد یا گسترش کمی دارند. به عنوان جایگزینی برای جراحی یا سایر درمان ها، ممکن است نظارت فعال بر سرطان گزینه بهتری باشد. به طور کلی شیوههای زیر در درمان سرطان تیروئید، مورد استفاده قرار میگیرند.
در بیماری های تیروئید پیشرفتهتر یا مقاوم به ید، گزینههایی مانند پرتودرمانی خارجی و درمانهای هدفمند (مهارکنندههای تیروزینکیناز) مطرح میشوند. در سرطان مدولاری پیشرفته، داروهای هدفمند ویژه جهشهای RET میتوانند مفید باشند. اگر سرطان آناپلاستیک باشد، ترکیب چند روش درمانی برای کنترل علائم و افزایش بقا بهکار میرود. مراقبتهای حمایتی و توانبخشی گفتار و بلع نیز بخشی از برنامه جامع درمانیاند.
درمان سرطان تیروئید بدخیم
درمان اصلی پاپیلاری و فولیکولار، جراحی است و بر حسب ریسک از ید رادیواکتیو استفاده میشود و سپس سرکوب TSH انجام میگیرد. در مدولاری، جراحی همراه با برداشت لنفگرههای مرکزی و جانبی بر حسب درگیری توصیه میشود و ید نقشی ندارد.اگر سرطان در آناپلاستیک باشد، برنامه سریع چندرشتهای با دارو و رادیوتراپی—و در موارد منتخب جراحی—پیگیری میشود.
آیا سرطان تیروئید نیاز به شیمی درمانی دارد؟
شیمیدرمانی در سرطانهای تیروئید بهندرت خط اول است و کارایی آن در بیشتر زیرگروهها محدود است. در آناپلاستیک یا موارد مقاوم به درمانهای دیگر، ممکن است بهصورت بخشی از برنامه ترکیبی مطرح شود. امروزه، درمانهای هدفمند و ایمنیدرمانیها در برخی بیماران نتایج بهتری نسبت به رژیمهای شیمیدرمانی کلاسیک نشان دادهاند. انتخاب رویکرد بر پایه نوع پاتولوژی، بار بیماری و وضعیت عمومی بیمار انجام میشود.
داروهای شیمی درمانی مختلفی وجود دارد که میتوانند به تنهایی یا ترکیبی استفاده شوند. برخی از آنها به شکل قرص هستند، اما بیشتر آنها از طریق رگ تزریق میشوند. شیمی درمانی ممکن است به کنترل سرطانهای تیروئید با رشد سریع، مانند سرطان تیروئید آناپلاستیک کمک کند. در شرایط خاص، شیمی درمانی ممکن است برای انواع دیگر سرطان تیروئید استفاده شود. گاهی اوقات شیمی درمانی با پرتو درمانی ترکیب میشود.
درمان عود سرطان تیروئید
عود میتواند موضعی در بستر گردن یا لنفگرهها، یا دوردست (ریه و استخوان) باشد. در عود موضعی قابل برداشت، جراحی مجدد بهترین گزینه است و در صورت نیاز از رادیوتراپی کمکی استفاده میشود. در عود دوردست وابسته به ید، ید رادیواکتیو تکراری مفید است. اگر جذب ید از بین رفته باشد، درمانهای هدفمند یا پرتودرمانی موضعی برای کنترل علائم مطرح میشود. پیگیری منظم با سونوگرافی و نشانگرها کلید کشف زودهنگام عود است.
عمل سرطان تیروئید
جراحی سرطان تیروئید شامل لوبکتومی یا تیروئیدکتومی کامل است و بسته به درگیری لنفی، برداشت گرههای مرکزی یا جانبی انجام میشود. هدف، برداشتن کامل تومور با حفظ ساختارهای حیاتی مانند عصب راجعه حنجره و غدد پاراتیروئید است. عوارض احتمالی شامل گرفتگی صدا (موقت یا دائمی)، افت کلسیم خون بهدلیل آسیب پاراتیروئیدها و خونریزی است. انتخاب جراح با تجربه، آموزش قبل از عمل و مراقبتهای پس از عمل، ریسک عوارض را کاهش میدهد.
اینکه تیم مراقبت های بهداشتی شما کدام عمل جراحی تیروئید را توصیه میکند به نوع سرطان تیروئید، اندازه سرطان و اینکه آیا سرطان فراتر از تیروئید به غدد لنفاوی گسترش یافته است، بستگی دارد. تیم مراقبت شما همچنین ترجیحات شما را هنگام ایجاد یک برنامه درمانی در نظر میگیرد.
درمان سرطان تیروئید بدون جراحی
در موارد بسیار کمخطر و کوچک، پایش فعال با سونوگرافی دورهای ممکن است جایگزین جراحی شود. برای ضایعات خوشخیم یا انتخابی، روشهای کمتهاجمی مانند اتانولتراپی یا ابلیشن حرارتی بهکار رفتهاند، اما برای سرطانهای بدخیم هنوز جراحی درمان استاندارد است. در موارد غیرقابل جراحی یا با منع بیهوشی، ترکیب رادیوتراپی و درمانهای سیستمیک راهکار کنترل بیماری است. تصمیمگیری باید با توجه به شراید هر فرد و مبتنی بر خطر و فایده باشد.
متاستاز سرطان تیروئید یعنی چه؟
منظور از متاستاز گسترش سلولهای سرطانی از تیروئید به بافتهای دیگر مانند غدد لنفاوی گردن، ریه و استخوان است. در سرطانهای تمایزیافته، درگیری لنفاوی گردن شایعتر است و حتی با وجود آن، پیشآگهی اغلب خوب میماند. متاستاز دوردست در درصد کمتری از بیماران رخ میدهد و پاسخ آن به ید رادیواکتیو متغیر است. تشخیص متاستاز با تصویربرداری هدفمند و نشانگرهای خونی انجام میشود.
اهمیت متاستاز در تعیین مرحله، انتخاب درمان و پیشآگهی بسیار بالاست. متاستازهای جذبکننده ید ممکن است با دوزهای درمانی ید رادیواکتیو کنترل شوند. متاستازهای مقاوم به ید به پرتودرمانی خارجی، درمان هدفمند یا ترکیبی نیاز دارند. هدف درمان، کنترل رشد تومور، کاهش علائم و حفظ کیفیت زندگی است و گاهی رویکردهای چندوجهی بهترین نتیجه را میدهند.
متاستاز سرطان تیروئید به غدد لنفاوی چیست؟
این حالت زمانی است که سلولهای توموری به گرههای لنفاوی گردن مهاجرت و در آنها تکثیر میشوند. در سرطان پاپیلاری، این پدیده شایع است و بهصورت گرههای سفت یا کیستیک در سونوگرافی دیده میشود. وجود متاستاز لنفی ضرورتاً به معنای پیشآگهی بد نیست، اما برنامه جراحی را تغییر میدهد و نیاز به برداشت انتخابی گرههای درگیر یا ناحیهای دارد. پیگیری منظم پس از درمان برای کشف عود لنفی ضروری است.
درمان متاستاز سرطان تیروئید به غدد لنفاوی
برای متاستاز سرطان تیروئید غدد لنفاوی درمان استاندارد، برداشت جراحی گرههای درگیر بههمراه درمان اولیه تیروئید است. در صورت باقیماندن بافت یا عود، رادیوتراپی خارجی یا ید رادیواکتیو بسته به نوع و جذب تومور بهکار میرود. درمانهای هدفمند در موارد پیشرفته یا غیرقابلجراحی مطرح میشود. هدف، پاکسازی بیماری موضعی، کاهش عود و بهبود بقاست.
علائم متاستاز سرطان تیروئید به ریه
سرفه مداوم، تنگی نفس، درد قفسه سینه (خون در خلط) میتواند نشانه درگیری ریه در سرطان تیروئید باشد، هرچند بسیاری از متاستازهای کوچک بیعلامتاند و در تصویربرداری کشف میشوند. مدیریت بر اساس اندازه و تعداد ضایعات و جذب ید آنها طراحی میشود. در متاستازهای جذبکننده ید، درمان رادیواکتیو مؤثر است. در غیر این صورت، گزینههای هدفمند یا پرتودرمانی موضعی بررسی میشوند. پیگیری منظم تنفسی و تصویربرداری اهمیت دارد.

متاستاز سرطان تیروئید به استخوان
درد استخوان، شکستگیهای پاتولوژیک، یا افزایش کلسیم خون (در موارد پیشرفته) میتواند نشاندهنده درگیری استخوان باشد. درمان تلفیقی شامل پرتودرمانی برای کنترل درد، جراحی ارتوپدی در شکستگیهای تهدیدکننده، ید رادیواکتیو در ضایعات جذبکننده و داروهای تقویتکننده استخوان است. هدف اصلی، کاهش درد، پیشگیری از شکستگی و حفظ تحرک بیمار است. مراقبت چندتخصصی کیفیت زندگی را بهبود میدهد.
عوارض سرطان تیروئید چیست؟
عوارض در سرطان تیروئید دو دستهاند: بخشی از خودِ تومور و گسترش آن ناشی میشود و بخشی هم پیامد درمانهاست. توده میتواند با فشار بر نای و مری باعث گرفتگی صدا، سرفه و دشواری بلع شود و درگیری لنفگرههای گردن درد و تورم موضعی بدهد. در صورت متاستاز دوردست، بسته به محل، علائم تنفسی (ریه) یا اسکلتی (استخوان) بروز میکند. از سوی دیگر، پیام تشخیص سرطان میتواند اضطراب و افت کیفیت زندگی ایجاد کند. عوارض درمان نیز معمولاً با آموزش، پیگیری منظم و مداخلهی بهموقع قابلپیشگیری یا کنترل است. عوارض سرطان تیروئید به صورت کلی به شرح زیر است:
- فشار بر نای و مری، گرفتگی صدا، سرفهی مداوم، مشکل بلع، تغییر شکل گردن
- درد، تورم، حساسیت موضعی و در مواردی عود موضعی
- متاستاز ریه: سرفهی پایدار، تنگینفس، گاهی خون در خلط
- متاستاز استخوان: درد استخوان، شکستگی پاتولوژیک، در موارد پیشرفته افزایش کلسیم خون
- عوارض جراحی: آسیب، تحریک عصب راجعهٔ حنجره (گرفتگی صدا)، افت کلسیم خون بهعلت درگیری پاراتیروئید، خونریزی
- پیامدهای هورمونی پس از تیروئیدکتومی: کمکاری تیروئید و نیاز به لووتیروکسین، سرکوب هدفمند TSH
- عوارض ید رادیواکتیو: خشکی دهان و التهاب غدد بزاقی، تغییر چشایی/بویایی، تهوع خفیف
- مشکلات پوستی (راش)، افزایش فشار خون، اسهال
- اثرات روانشناختی شامل اضطراب، اختلال خواب و نگرانی مزمن
آیا سرطان تیروئید بدخیم کشنده است؟
پاسخ وابسته به نوع و مرحلهٔ بیماری است. سرطانهای تمایزیافته (پاپیلاری و فولیکولار) در بیشتر بیماران با درمان مناسب پیشآگهی بسیار خوبی دارند و مرگومیر ناشی از آنها پایین است. در مقابل، آناپلاستیک تهاجمی است و بدون درمان سریع میتواند تهدیدکننده حیات باشد. مدولاری رفتار میانی دارد و با مدیریت بهموقع و پیگیری دقیق، پیامدها بهبود مییابد. بنابراین طول عمر بیماران سرطان تیروئید و یا کشنده بودن آن یکسان نیست و به زیستشناسی تومور و کیفیت درمان بستگی دارد.

آیا سرطان تیروئید قابل بازگشت است؟
بله، امکان عود وجود دارد، اما میزان آن به نوع، مرحله و کاملبودن درمان اولیه مرتبط است. در پاپیلاری و فولیکولار، عود معمولاً موضعی یا لنفی است و با جراحی مجدد یا ید رادیواکتیو قابلکنترل است. پیگیری منظم با سونوگرافی و نشانگرها برای کشف زودهنگام عود حیاتی است. در بیماران پرخطر، سرکوب دقیق TSH و پایش نزدیک توصیه میشود. فوق تخصص کبد میتواند به شما بگوید که آیا سرطان شما با توجه به ویژگیهای سرطان خطر عود بیشتری دارد یا خیر.
در مدولاری، افزایش دوبارهٔ کالسیتونین و CEA نشانهٔ عود یا پیشرفت است و باید با تصویربرداری تکمیلی ارزیابی شود. در آناپلاستیک، بیماری ماهیتاً پیشرونده است و هدف درمان کاهش سرعت پیشرفت و بهبود کیفیت زندگی است. اگر سرطان شما تهاجمی باشد یا اگر فراتر از تیروئید شما رشد کند، احتمال عود آن بیشتر است. زمانی که سرطان غده تیروئید عود میکند، عوارض معمولاً در پنج سال اول پس از تشخیص شما دیده میشوند. در صورتی که سرطان شما عود کند میتواند اندامهای زیر را با اختلال مواجه کند:
- غدد لنفاوی گردن
- ریهها
- استخوانها
- مغز
- کبد
- پوست
علت عود سرطان تیروئید چیست؟
دلایل عود سرطان تیروئید شامل ریزباقیمانده سلولی پس از جراحی، بیولوژی تومور تهاجمیتر، عدم جذب ید در سلولهای باقیمانده، یا جهشهای مولکولی محرک رشد است. عوامل میزبان مانند سن بالا یا بیماریهای همراه نیز بر ریسک عود اثر دارند. انتخاب دقیق روش جراحی، تصمیمگیری هوشمندانه دربارهٔ ید رادیواکتیو و سرکوب مناسب TSH از ارکان کاهش عودند. پیگیری منظم امکان مداخلهٔ زودهنگام را فراهم میسازد.
نتیجه گیری
سرطان تیروئید بیماری ناهمگونی است که نیازمند ارزیابی دقیق خطر و برنامه درمانی شخصیسازیشده است. در انواع تمایزیافته، جراحی محور اصلی مدیریت بوده و برحسب ریسک از ید رادیواکتیو و سپس سرکوب هدفمند TSH برای کاهش احتمال عود بهره گرفته میشود. اگر سرطان تیروئید مدولاری باشد، نقش جراحی گسترده و پایش با کالسیتونین و CEA پررنگ است. در آناپلاستیک، رویکرد چندرشتهای سریع با داروهای سیستمیک و رادیوتراپی اولویت دارد. پیگیری منظم با سونوگرافی و نشانگرهای خونی، کشف زودهنگام عود را ممکن میسازد و کیفیت زندگی را بهبود میدهد. نهایتاً، ترکیب تشخیص دقیق، انتخاب درمان متناسب با ریسک و پایش ساختاریافته، بهترین شانس کنترل پایدار بیماری و حفظ کارکرد روزمرهٔ بیمار را فراهم میکند.
دکترتو مراقب سلامتی شماست!




سلام خسته نباشید این سونو مادرمه ممنون میشم برسیش کنین هنوز پیش متخصص نرفتیم
أبعاد لوب راست وچب تیرویید بزرگتر از نرمال رويت شد
ديامتر قداجي – خلف ایسم 4mmمی باشد
اكوي پارانشيمال دو طرف هتروژن است
.تطابق باچك TSHتوصيه ميشود.
در لوب چب تیرویید تصوير ندولSPONGIFORM به ديامتر ۳۶و۹و۵م م با حدود مشخص و بدون كلسيفيكاسيون
داخلى رويت ميشود
ندول مشابه به ديامتر ۲۷ م.م در لوب راست مشاهده شد كه معادل است با
TR2: not suspicious: no FNA required
در لوب راست تيروئيد تصوير دو ندول ساليد هايپواكو wider than tall با مارژين smoothو فاقد echogenic foci به ديامترهاي ۷و۵ م.م رويت ميشود
ندول مشابه به ديامتر۶ م.م در لوب جب مشاهده شدكه معادل است با: TR4:moderately 5uspicious:21.0 cm follow up, 21.5 cm FNA
(follow up: 1, 2,3 and 5 years)
درلوب چب تيرويد تصوير يك ندول ساليد هايبواكو و taller than wide با مارزين مختصر نامنظم وحاوى فوكوس اكوژن به أبعاد ۸*۷م.م رويت شد كه معادل است با:
TR5:highly suspicious 20.5 cm follow up, 21.0 cm FNA
(annual follow up for up to5 years)
FNAاز نودل سمت چپ توصیه میشود
ممنونم ک جواب بدین
سلام
سونوگرافی تیروئید مادرتون چند نکته مهم نشان میدهد: اندازه هر دو لوب تیروئید کمی بزرگتر از نرمال است و بافت داخلی هتروژن است، که معمولاً نیاز به بررسی سطح TSH دارد. چند ندول دیده شده: بیشتر ندولها کوچک و کمخطر هستند (TR2) و نیاز به سوزنزنی ندارند، اما یک ندول سمت چپ تیروئید بهعنوان «خیلی مشکوک» (TR5) مشخص شده و پزشک پیشنهاد کرده که با نمونهبرداری سوزنی (FNA) بررسی شود و پیگیری سالانه داشته باشد. بهتر است هرچه سریعتر این سونو را به یک متخصص غدد هم نشان دهید تا برنامه دقیق پیگیری و نمونهبرداری را تعیین کند.
متخصص غدد
سلام وخسته نباشید من تقریبا دوساله ندول تیروئید دارم حالا گاهی احساس میکنم محل ورم همان گره جابه جا میشه گاهی راست احساس وگاهی چپ ممنون میشم راهنمایی کنید
سلام و ممنون، ندولهای تیروئید معمولاً در محل خود ثابت هستند، اما احساس جابهجایی یا تغییر محل ناراحتی ممکن است به دلیل فشار روی بافتهای اطراف، حساسیت عضلانی، یا اضطراب و توجه زیاد به ناحیه باشد. اگر گره تیروئید بزرگ یا چندگانه باشد، ممکن است در برخی حرکات گردن یا بلع، احساس متفاوتی در طرفین ایجاد شود.
برای اطمینان، پیشنهاد میشود مجدداً سونوگرافی گردن انجام دهید تا اندازه و موقعیت دقیق ندول بررسی شود. اگر تغییر محسوسی دیده شد یا علائم جدیدی مثل مشکل در بلع، تنگی نفس یا تغییر صدا دارید، مراجعه به متخصص غدد ضروری است.
متخصص غدد
سلام خسته نباشید من ۱۷ سال دارم سونو دادم چندین کیست کلوئیدی با اندازه نهایت ۴ میلی متر در هر دو لوب تیروئید دیده شد با میزان خطر (ti-rads-1) تشخیص داده شد من سابقه خانوادگی پاپیلاری درجه ۱ هم دارم چقدر احتمال داره اینا بدخیم بشن آیا ممکنه ربطی به بدخیمی نداشته باشه ممنون میشم راهنمایی کنید
سلام، کیستهای کلوئیدی که اندازههای کوچکی دارند و در سونوگرافی با درجه TI-RADS 1 (که نشاندهنده کمترین احتمال بدخیمی است) تشخیص داده میشوند، معمولاً نگرانکننده نیستند. این نوع کیستها معمولاً خوشخیم هستند و به ندرت به بدخیمی تبدیل میشوند. با توجه به سابقه خانوادگی پاپیلاری درجه ۱ که میتواند یک عامل خطر باشد، مهم است که بهطور منظم تحت نظر پزشک باشید و در صورت لزوم پیگیریهای بیشتر انجام دهید. اما بهطور کلی، در صورتی که کیستها هیچ علامتی نداشته باشند و اندازه کوچکی داشته باشند، احتمال بدخیمی آنها بسیار پایین است.
سلام سوال دارم سرطان تیروئید چه تاثیری روی اعصاب وروان مریض می تواند داشته باشد
سلام
سرطان تیروئید میتواند تاثیرات قابل توجهی بر اعصاب و روان فرد داشته باشد. تغییرات هورمونی ناشی از مشکلات تیروئید، از جمله اختلالات در سطح هورمونهای تیروئیدی، میتواند باعث اضطراب، افسردگی، تغییرات خلقی و مشکلات خواب شود. همچنین، استرس ناشی از تشخیص بیماری و درمانهای مرتبط با سرطان، مثل جراحی یا شیمی درمانی، ممکن است فشار روانی زیادی وارد کند. در برخی موارد، درمان سرطان تیروئید ممکن است بر عملکرد مغز و سیستم عصبی تاثیر بگذارد، که میتواند موجب احساس خستگی، مشکل در تمرکز و تغییرات رفتاری شود.
متخصص مغزواعصاب
سلام
ممنون میشم سونو من رو بررسی کنید و نظرتون رو بگید
اندازه و حجم لوب های تیروئید در محدوده طبیعی است
لوب راست ۴۹*۱۶*15mmو حجم۶.4ml
لوب چپ ۴۸*۱۷*17mm وحجم ۷.۹ ml
ضخامت ناحیه ایسموس ۲.8mm طبیعی است
اکوژنیسیته عمومی تیروئید مختصری هتروژن به نظر می رسد
یک توده solid مولتی لوبوله ایزواکو با حدود مشخص و oval shape با نواحی کلسیفیکاسیون coarse در ابعاد۳۳.۴*۱۶.4mmو
توده مشابه بدون کلسیفیکاسیون در ابعاد ۲۴.۶*۱۲.3mmدر لوب چپ و
نیز یک توده solid با اکوی هتروژن و coarse و حدود مشخص و منظم oval shape بدون کلیسفیکاسیون در ابعاد ۲.۴*۶.7mm در لوب چپ و
توده ای solid هیپو اکو هموژن با حدود مشخص و مدور به قطر ۴.2mm در لوب چپ مطرح کننده آدنوم های تیروئید می باشند.
کمک کاری تیروئید دارم و لووکسین میخورم
دکترم قبل از سونوگرافی دوز قرصها رو افزایش داده و شنبه تا چهارشنبه یک قرص ۱۰۰ و پنجشنبه قرص ۵۰ و جمعه هم نمیخورم.
جواب آزمایش تیروئیدم
Tsh 0.09
T4 119.43
من قبلا کنسر سینه داشتم و جراحی و شیمی درمانی و پرتو درمانی را در سال ۱۴۰۰ انجام دادم
سلام
بر اساس نتایج سونوگرافی، تودههای موجود در تیروئید ممکن است نشاندهنده آدنومهای تیروئید باشند. این تودهها به طور کلی خوشخیم هستند، اما برای اطمینان بیشتر، توصیه میشود که تحت نظر پزشک متخصص غدد قرار بگیرید و ممکن است نیاز به بررسی بیشتر مانند نمونهبرداری (بیوپسی) داشته باشید. با توجه به تاریخچه سرطان سینه و درمانهای قبلی، بررسی دقیقتر وضعیت تیروئید شما ضروری است. میزان پایین TSH و سطح T4 نرمال، ممکن است نشاندهنده عملکرد طبیعی تیروئید باشد، اما پزشک باید درمان را براساس وضعیت فعلی شما تنظیم کند.