فهرست مطالب
خلاصه این مطلب را در این پادکست گوش دهید:
سرطان تیروئید پاپیلاری (PTC) یکی از انواع سرطان یا کارسینومهای تیروئید است که از سلولهای فولیکولی غده تیروئید منشا میگیرد. این سرطان معمولا رشد آهستهای دارد و در مراحل اولیه بدون علامت است اما میتواند با تودهای در گردن، تورم غدد لنفاوی، خشونت صدا، درد گردن، مشکل بلع یا تنفس و سرفه مداوم همراه باشد. اگرچه پیشآگهی آن خوب است اما تشخیص زودهنگام نقش مهمی دارد. برای درک عوامل خطر، درمانها و علل این بیماری، در ادامه این مطلب از دکترتو همراه ما باشید تا بیشتر با سرطان پاپیلاری تیروئید آشنا شویم.
سرطان تیروئید پاپیلاری (PTC) چیست؟
سرطان تیروئید پاپیلاری که به آن کارسینوم پاپیلاری تیروئید هم گفته میشود، شایعترین نوع سرطان تیروئید است که معمولا از ندولهای تیروئید به وجود میآید. خوشبختانه سرطان تیروئید پاپیلاری قابل درمانترین نوع سرطان تیروئید است و بیشتر بیماران در صورت اقدام مناسب و به موقع قابل درمان هستند. بعضی از بیماران مبتلا به سرطان پاپیلاری تیروئید در زمان تشخیص، غدد لنفاوی درگیر دارند. غدد لنفاوی درگیر ممکن است احتمال عود بیماری را افزایش دهند اما امید به درمان را تغییر نمیدهند. تشخیص به موقع در درمان این بیماری بسیار مهم است.
در ادامه، جدولی خلاصه و علمی از کارسینوم تیروئید پاپیلاری ارائه شده است.
| عنوان | توضیح |
|---|---|
| علائم | توده بدون درد در گردن، خشونت صدا یا تغییرات صوتی، مشکل در بلع یا احساس فشار در گردن |
| علل | قرارگیری در معرض تابش یونیزان، جهشهای ژنتیکی، سابقه خانوادگی یا سندرمهای ژنتیکی |
| درمان | جراحی تیروئیدکتومی کامل یا جزئی درمان با ید رادیواکتیو برای از بین بردن باقیمانده تومور هورموندرمانی جایگزین با لووتیروکسین برای سرکوب TSH |
| عوارض | عود سرطان یا متاستاز به غدد لنفاوی یا دورتر مانند ریهها هیپوپاراتیروئیدیسم پس از جراحی آسیب به عصب حنجرهای |
انواع سرطان پاپیلاری تیروئید
سرطان تیروئید پاپیلاری به انواع مختلفی تقسیم میشود که برخی تهاجمیتر هستند و پیشآگهی متفاوتی دارند. واریانتهای تهاجمی مانند TCV و CCV معمولا با متاستاز زودرس همراهاند در حالی که نوع کلاسیک معمولا پیشآگهی بهتری دارد. تشخیص دقیق از طریق پاتولوژی ضروری است تا درمان مناسب انتخاب شود:
- واریانت کلاسیک (Classic PTC): شایعترین، با ساختار پاپیلاری استاندارد
- واریانت سلول بلند (Tall Cell Variant – TCV): سلولهای بلندتر، تهاجمیتر
- واریانت سلول ستونی (Columnar Cell Variant – CCV): سلولهای ستونی، رشد سریع
- واریانت اسکلروزان منتشر (Diffuse Sclerosing Variant – DSV): بافت اسکلروتیک، شایع در جوانان
- واریانت جامد (Solid Variant): ساختار جامد، پیشآگهی متوسط
متن انگلیسی:
به نقل از سایت ncbi
Papillary thyroid carcinoma (PTC) is an epithelial malignancy showing evidence of follicular cell differentiation and distinctive nuclear features. It is the most frequent thyroid neoplasm and carries the best overall prognosis.
ترجمه فارسی:
سرطان تیروئید پاپیلاری (PTC) یک بدخیمی اپیتلیال است که شواهدی از تمایز سلولهای فولیکولی و ویژگیهای هستهای متمایز نشان میدهد. این بیماری شایعترین نوع نئوپلاسم تیروئید است و بهترین پیشآگهی کلی را دارد.
۱. سرطان تیروئید پاپیلاری کلاسیک یا ساده
واریانت کلاسیک سرطان تیروئید پاپیلاری، شایعترین زیرنوع است. این نوع با ساختارهای پاپیلاری متشکل از سلولهای مکعبی یا ستونی با هستههای شیاردار مشخص میشود. معمولا رشد آهسته دارد و پیشآگهی خوبی نشان میدهد.
سرطان تیروئید پاپیلاری کلاسیک معمولا در زنان میانسال دیده میشود و با متاستاز به غدد لنفاوی گردنی همراه است اما کمتر تهاجمی نسبت به واریانتهای دیگر است.
۲. سرطان پاپیلاری از نوع سلول بلند TCV
واریانت سلول بلند (TCV) یکی از تهاجمیترین زیرنوعهای PTC است و در این حالت، سلولها حداقل سه برابر ارتفاع نسبت به عرض دارند و سیتوپلاسم ائوزینوفیلی نشان میدهند. این نوع با نرخ بالاتر متاستاز خارج تیروئیدی و بازگشت همراه است و پیشآگهی ضعیفتری نسبت به نوع کلاسیک دارد.

۳. سرطان پاپیلاری از نوع ستونی CCV
واریانت سلول ستونی (CCV) نادر است اما بسیار تهاجمی است و رشد سریعی دارد. در این حالت سلولها به شکل ستونی با هستههای کشیده هستند و معمولا با نکروز و متاستاز زودرس همراهاند. پیشآگهی این نوع، ضعیفتر از نوع کلاسیک است و معمولا در مردان میانسال دیده میشود.
۴. سرطان پاپیلاری با تغییرات دیفیوزر اسکلروزان
واریانت اسکلروزان منتشر (DSV) با بافت اسکلروتیک گسترده و نفوذ لنفاوی مشخص میشود. این نوع از کارسینوم پاپیلاری تیروئید معمولا در جوانان و زنان رخ میدهد و با متاستاز دوطرفه گردنی همراه است. پیشآگهی متوسط اما با نرخ بازگشت بالاتری از نوع کلاسیک دارد.
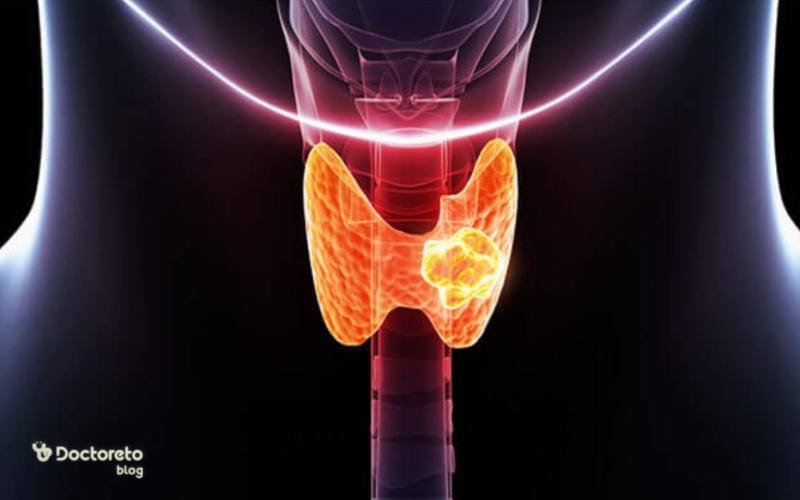
۵. کارسینوم پاپیلاری از نوع جامد
واریانت جامد (SV) نادر است و با ساختار جامد بدون پاپیلا و هستههای PTC مانند مشخص میشود. این نوع کارسینوم در کودکان پس از قرارگیری در معرض تشعشعات شایعتر است و با متاستاز لنفاوی همراه است. پیشآگهی متوسط تا ضعیفی دارد است و معمولا درمان آن شامل جراحی کامل و ید رادیواکتیو با نظارت بر بازگشت مجدد است.
علائم سرطان تیروئید پاپیلاری (PTC) چیست؟
سرطانهای تیروئید پاپیلاری معمولا بدون علامت هستند. در واقع، بسیاری از بیماران نمیدانند که به این بیماری مبتلا هستند. بیماران با گرههای بزرگ ممکن است متوجه یک توده قابل لمس یا یک توده قابل مشاهده شوند. گرههای بسیار بزرگ ممکن است علائم فشاری ایجاد کنند که شامل مشکل در بلع، گیر کردن غذا یا قرصها هنگام بلع و فشار یا تنگی نفس در هنگام دراز کشیدن میشود.
در مورد سرطان پیشرفته که در حال متاستاز (پاپیلاری تهاجمی) به ساختارهای اطراف هستند، بیماران ممکن است دچار گرفتگی صدا یا مشکل در بلع شوند. علائم درگیر شدن غدد لنفاوی گردن که نگرانکننده هستند شامل غدد غیرحساس، سفت و در حال رشد است که با گذشت زمان کوچک نمیشوند. به طور کلی علائم سرطان پاپیلاری تیروئید عبارتند از:
- تودهای در گردنتان که میتوانید آن را ببینید یا احساس کنید
- سختی در بلعیدن، ممکن است در هنگام بلع درد داشته باشید یا متوجه شوید که غذا یا قرصها گیر کردهاند
- گلودرد یا گرفتگی صدا که از بین نمیرود
- غدد لنفاوی متورم در گردن
- مشکل در تنفس، به خصوص زمانی که دراز میکشید
علت سرطان پاپیلاری تیروئید چیست؟
پزشکان مطمئن نیستند که چرا این بیماری بیشتر در زنان زیر ۴۰ سال دیده میشود. با این حال ممکن است به دلیل موارد زیر شانس بیشتری برای ابتلا به کارسینوم پاپیلاری تیروئید داشتهباشید:
- داشتن شرایط ژنتیکی خاص مانند پولیپوز آدنوماتوز خانوادگی (FAP)
- سابقه خانوادگی ابتلا به سرطانهای تیروئید
- سابقه پرتو درمانی
- جنسیت: سرطان تیروئید پاپیلاری در زنان شایعتر از مردان است
عوامل خطر ابتلا به کارسینوم پاپیلاری تیروئید
عوامل خطر ابتلا به سرطان تیروئید پاپیلاری شامل ترکیبی از عوامل ژنتیکی و محیطی است. قرارگیری در معرض تشعشعات سر و گردن در کودکی ریسک خطر را افزایش میدهد. همچنین مشخص شده است که زنان سه برابر مردان در معرض هستند و سن ۳۰ تا ۵۰ سال اوج ابتلا به این بیماری است. سابقه خانوادگی و سندرمهای ژنتیکی مانند FAP نیز نقش مهمی دارند.
روش تشخیص کارسینوم پاپیلاری تیروئید
آزمایشهای مختلفی برای تشخیص سرطان پاپیلاری تیروئید در دسترس است. این آزمایشات ممکن است شامل موارد زیر باشد:
- معاینه فیزیکی: در معاینه فیزیکی، پزشک برآمدگیهای گردن را مورد بررسی قرار میدهد.
- آزمایش تیروئید: این آزمایش که با نام آزمایش خون تیروئید نیز شناخته میشود، برای نظارت بر عملکرد تیروئید صورت میگیرد.
- سونوگرافی: این آزمایش نه تنها غده تیروئید را بررسی میکند، بلکه شامل معاینه جامع غدد لنفاوی گردن نیز میشود.
- بیوپسی: بهترین آزمایش برای تعیین خوشخیم یا بدخیم بودن سرطان تیروئید پاپیلاری، بیوپسی آسپیراسیون است. در این آزمایش، یک سوزن کوچک، درون ندول تیروئید قرار میگیرد. سلولها از ندول (گره) وارد سوزن میشوند و سپس توسط پزشک در زیر میکروسکوپ بررسی میشوند.
درمان سرطان تیروئید پاپیلاری چیست؟
روش درمان سرطان تیروئید پاپیلاری بر اساس مرحله و سن بیمار تعیین میشود و معمولا قابل درمان است. روش اصلی جراحی (تیروئیدکتومی کامل یا لوبکتومی) برای برداشتن غده و غدد لنفاوی آسیبدیده است. پس از جراحی، براساس ریسک بیماری ید رادیواکتیو (RAI) برای نابودی سلولهای باقیمانده استفاده میشود، به ویژه در موارد متوسط تا پیشرفته. در موارد متاستاتیک، درمان هدفمند با مهارکنندههای تیروزین کیناز یا پرتودرمانی خارجی اعمال میشود و شیمیدرمانی کمتر رایج است.
به طور کلی ۳ روش اصلی برای درمان سرطان پاپیلاری تیروئید وجود دارد:
- عمل جراحی: در بیماران کمخطر (به عنوان مثال با تومور ۱ تا ۴ سانتیمتری بدون درگیری غدد لنفاوی و گسترش بیرون تیروئید)، عمل لوبکتومی قابلقبول و حتی ترجیحی است.
- سرکوب هورمون تیروئید برای درمان سرطان تیروئید پاپیلاری: پس از برداشتن کل تیروئید، بیماران باید از قرصهای جایگزین هورمون تیروئید (معمولاً یک قرص در روز تا پایان عمر خود) استفاده کنند تا جایگزین هورمونی شود که تیروئید به طور معمول میسازد.
- روش ید رادیواکتیو (RAI): در این درمان، ید رادیواکتیو برای از بینبردن سلولهای باقیمانده تیروئید (اعم از سرطانی و خوشخیم) پس از برداشتن کامل تیروئید تجویز میشود. ید رادیواکتیو (RAI) برای همه بیماران PTC لازم نیست و بهصورت انتخابی بر پایه ریسک بهکار میرود؛ بسیاری از بیماران کمخطر بدون RAI مدیریت میشوند.
نرخ بقای بیماران و پیش آگهی سرطان پاپیلاری تیروئید
پیشآگهی سرطان تیروئید پاپیلاری خوب است و نرخ بقای ۱۰ ساله آن بیش از ۹۰ درصد است، به خصوص در افراد زیر ۴۵ سال. اما در واریانتهای تهاجمی مانند TCV پایینتر میرسد. عوامل مؤثر شامل سن، اندازه تومور، متاستاز و پاسخ به درمان هستند. در مراحل اولیه، بقا نزدیک به ۱۰۰ درصد است اما در موارد پیشرفته حدود ۷۰ تا ۸۰ درصد میشود. اگر این بیماری زود تشخیص داده شود، پیش آگهی خوبی دارد.
متن انگلیسی:
به نقل از سایت uclahealth
The survival rate for papillary thyroid cancer is excellent. More than 95% of adults with such cancer survive 10 years. The prognosis is better for patients younger than 40 and for those with smaller tumors.
ترجمه فارسی:
نرخ بقا برای سرطان تیروئید پاپیلاری عالی است. بیش از ۹۵ درصد بزرگسالان مبتلا به این سرطان ۱۰ سال زنده میمانند. پیشآگهی برای بیماران جوانتر از ۴۰ سال و کسانی که تومورهای کوچکتری دارند، بهتر است.
عوارض کارسینوم تیروئید پاپیلاری چیست؟
عوارض سرطان تیروئید پاپیلاری معمولا ناشی از گسترش بیماری یا عوارض درمان آن است. در این بیماری متاستاز به غدد لنفاوی گردنی شایع است و میتواند به مشکلات تنفسی منجر شود. درمانهای جراحی هم ممکن است به آسیب عصب حنجره و خشدار شدن صدا بیانجامد. در موارد پیشرفته، متاستاز به ریه یا استخوان کیفیت زندگی را کاهش میدهد. سایر عوارض سرطان پاپیلاری تیروئید عبارت است از:
- متاستاز به غدد لنفاوی و اندامهای دور
- خشونت صدا یا آسیب عصب
- هیپوپاراتیروئیدیسم (کاهش کلسیم)
- خشکی دهان
- مشکلات تنفسی یا بلع
نتیجه گیری
سرطان تیروئید پاپیلاری شایعترین شکل سرطان تیروئید است و بیشترین امید به درمان را دارد. متاسفانه بیشتر سرطانهای تیروئید در مراحل اولیه علائم مشخصی ندارند. به همین دلیل تشخیص وجود بیماری سرطان پاپیلاری تیروئید سخت است. این بیماری بیشتر اوقات در بررسی دیگر اعضای بدن مشخص میشود.
تشخیص به موقع و اقدام فوری برای درمان، دو عامل مهم در درمان کارسینوم پاپیلاری تیروئید هستند. در صورت مشاهده علائم بیماری، باید به فوق تخصص غدد مراجعه کرد. در صورت لزوم پزشک فرد را به دکتر انکولوژی ارجاع میدهد.
دکترتو مراقب سلامتی شماست!



سلام خسته نباشید پدر من ۳ سال پیش پاپیلاری کلاسیک گرید ۱ داشت و با تیروئیدیت لنفوسیتی که در پاتولوژی مشخص شد بدون گسترش به جایی جز تهاجم جزئی کپسولی بدون گسرش به جای دیگه بقیه غدد های لنفاوی هم خارج شدن ولی گسترشی وجود نداشت همون زمان بعد از جراحی با ید دوز ۱۲۵ دریافت کرد بعد از ۱۲ ماه اسکن پیگیری با دوز ۵ انجام داد که کاملا پاک بود ولی بعد از ۳ سال عدد anti_tg صعودی شده همیشه روی ۱۱۶ بود ولی چند ماهی بود صعودی شده بود از ۱۱۶ به ص۱۷۹ و بعد به ۲۴۹ رسید که پزشک برای بار دوم بعد از ۳ سال ید با دوز ۱۵۰ تجویز کرد سونوی قبل از ید هم چندین غدد لنفاوی با از دست دادن هلیوم و کاهش تعداشون از ۵ به ۳ نشون داد با اندازه های زیر ۷ میلی متر و همچنین بعد از قطع قرص برای ید با دوز ۱۵۰ و آزمایش قبل از دریافت ید tsh به ۱۰۰ رسیده بود و anti_tg هم صعود کرده بود بعد از قطع قرص به ۱۱۶۱ رسیده بود tg هم همیشه غیرقابل تشخیص بود ید دریافت شد با دوز ۱۵۰ ولی اسکن چیز خاصی نشون نداد و فقط نوشت بافت عملکردی و متاستاز های کوچک باید در نظر گرفته شود ولی مشخص نبود کجاست عود و آزمایش بعد ید و شروع مجدد قرص عدد tsh از ۱۰۰ به ۳۴/ یا سی و چهار صدم رسید میخواستم بدونم آیا بیماری تحت کنترله یا نه ممکنا بیماری فعال باشه ولی جذب یدش رو از دست داده باشه پزشک گفت سونوی گردن و آزمایش روتین رو انجام بده و ظاهرا نیازی به کار خاصی نیست لطفا اگر مشکلی هست بگیر چون دکتره بداخلاقه خیلی خ ب نمیگه خیلی ممنون میشم کمک کمید
سلام، روند درمان و پیگیری پدرتان نشان میدهد که توده اصلی و لنفهای درگیر در گذشته برداشته و ید درمانی هم انجام شده است، اما بالا رفتن anti-tg میتواند نشانه فعال بودن سلولهای باقیمانده یا عود ریز باشد، حتی اگر در اسکن چیزی واضح دیده نشود. اینکه اسکن با ید متاستاز مشخصی را نشان نداده ممکن است به این معنی باشد که سلولها توانایی جذب ید را از دست دادهاند یا بسیار کوچک هستند. در این شرایط معمولاً پیگیری منظم با آزمایش tg و anti-tg و سونوگرافی گردن بهترین راه کنترل است و اگر تغییر چشمگیری دیده شود، پزشک تصمیم به اقدامات بعدی میگیرد. بنابراین بیماری میتواند تحت کنترل نسبی باشد اما نیاز به پایش دقیق و منظم دارد.
خیلی ممنون بابت پاسخ گویی ولی زمان عمل غدد های لنفاوی اطرفرافش خارج شدن ولی درگیر نبودن و فقط درگیری جزئی کپسولی وجود داشت اینم بگم که در درمان اولیه بعد از عمل با دوز ۱۲۵ عدد anti_tg از ۸۱۹ به ۱۱۶ رسید و اسکن پیگیری یک سال و نیم بعدش هم پاک بود ولی همین نگرانم کرده چقدر ممکنه بیماری هنوز ید دریافت کرده باشه و چقدر ممکنه تواناییشو از دست داده باشه اینو میگن در درمان مکرر اتفاق می افته و این مکرر نبوده برای بار دوم بوده فقط میخواستم بدونم چقدر ممکنه ریز باشه و دریافت کرده باشه چقدر ممکنه که جذب ید رو از دست داده باشه خیلی ممنونم که پاسخ دادید
خواهش میکنم
با توجه به اینکه بعد از عمل اولیه و درمان با ید رادیواکتیو میزان Anti‑TG کاهش یافته و اسکن پیگیری پاک بوده، احتمال باقی ماندن بافت فعال بسیار کم است. در درمان مجدد معمولاً بخشی از بافت هدف ممکن است حساسیت به ید را حفظ کند، اما در بیشتر موارد توانایی جذب ید کاهش یافته و میزان آن نسبتاً کم است. برای اطمینان، پزشک معمولاً با آزمایش و اسکن دقیق میزان باقیمانده را بررسی میکند.
سلام خسته نباشید۲سال پیش تیروئیدکتومی انجام دادم وهر۳ماه چکاپ انجام دادم تاخرداد امسال که آزمایشم نرمال بود،دکترم گفت بایداسکن انجام بدم وقرصم قطع کرده تاtshبالا۳۰بشه،اسکن وسونوانجام دادم هیچ مشکلی نداشتم ولی آزمایشtg:۱۵است خودخانم دکترتعجب کردوگفت آزمایش باید۲ماه دیگه تکراربشه،اگه مشکلی باشه وقتی اسکن تشخیص نداده چطورمیتونن بفهمندمشکل کجاست
سلام، وقتی اسکن و سونوگرافی هیچ نشانهای از مشکل نشان نداده ولی عدد Tg کمی بالاتر از حد انتظار است، ممکن است دلیل آن تغییرات موقت بدن یا خطای آزمایش باشد. برای همین پزشک آزمایش را بعد از مدتی تکرار میکند تا ببیند این عدد دوباره بالا میرود یا به حالت عادی برمیگردد. اگر باز هم بالا باشد، بررسیهای دقیقتر انجام میشود، اما با تصویربرداری نرمال، احتمال مشکل جدی کم است.
سلام وقت بخیر. امیر هستم ۳۹ مجرد من در پی چکاپ و سونو گلو دکترها متوجه ندول در گلو شدن که پیشنهاد دکتر cbn بود تهران انجام دادم و جواب نمونه برداری وجود نودول و یکب لوپ چپ و یکی راست سرطانی هست که امروز ۱۴۰۴.۵.۱۹دکتر گفت بو سریع ptcکن و جراحی اگر ممکنه راهنمایی کنید جراحیش چطوریه باید چند باید روز بستزی بشم و هزینه اش چقدره و کدوم دکتر یا بیمارستان خوبه چون اصلا اینجوی مریضی تو خانوادمون هم نداشتیم.
سلام، با توجه به تشخیص سرطان پاپیلاری تیروئید (PTC)، درمان اصلی جراحی تیروئیدکتومی کامل یا برداشت لوب درگیر همراه با بررسی غدد لنفاوی گردن است. این عمل معمولاً با بیهوشی عمومی انجام میشود و بستری بیمار بین ۱ تا ۳ روز طول میکشد، مگر اینکه شرایط خاصی پیش بیاید. هزینه جراحی بسته به نوع بیمارستان (دولتی یا خصوصی) و پوشش بیمه میتواند از چند میلیون تا دهها میلیون تومان متغیر باشد. در تهران مراکز معتبری مانند بیمارستان امام خمینی، شهدای تجریش و مرکز پزشکی رسول اکرم با جراحان غدد مجرب این عمل را انجام میدهند، و پیگیری منظم بعد از عمل برای بررسی هورمونها و نیاز احتمالی به ید درمانی اهمیت زیادی دارد.