فهرست مطالب
خلاصه این مطلب را در این پادکست گوش دهید:
دیابت تنها یک بیماری متابولیک نیست، بلکه تاثیرات وسیعی بر سلامت عمومی بدن از جمله پوست دارد. یکی از عوارض کمتر شناختهشده ولی شایع در بیماران دیابتی، بروز تغییرات پوستی است که میتواند نشانهای از اختلال در گردش خون، عملکرد سیستم ایمنی یا بالا بودن سطح قند خون باشد. شناخت این علائم میتواند به تشخیص زودهنگام و کنترل بهتر بیماری کمک کند. در ادامه این مقاله از دکترتو به بررسی علمی ارتباط بین دیابت و بیماری پوستی، انواع عارضههای پوستی وابسته به آن و روشهای درمان و پیشگیری میپردازیم.
بیماری های پوستی ناشی از دیابت
بیماریهای پوستی ناشی از دیابت، مجموعهای از تغییرات و ضایعات پوستیاند که بهطور مستقیم یا غیرمستقیم تحت تأثیر هایپرگلیسمی مزمن، آسیب عروقی، نوروپاتی و اختلال ایمنی رخ میدهند. زمانی که قند خون برای مدت طولانی بالا است، رگهای خونی کوچک (میکروآنژیوپاتی) و اعصاب محیطی آسیب میبینند، عملکرد نوتروفیلها و سد دفاعی پوست مختل میشود و همین موضوع زمینه را برای خشکی، خارش، عفونت و ترمیم دیررس زخمها که از عوارض دیابت است فراهم میکند.
از مهمترین بیماریهای پوستی مرتبط با دیابت میتوان به خشکی و خارش منتشر پوست، عفونتهای باکتریایی (فولیکولیت، کورک، سلولیت)، عفونتهای قارچی (کانیدیا، تینهآ)، درماتوپاتی دیابتی (لکههای قهوهای روی ساق)، نکروبیوزیس لیپوئیدیکا، آکانتوزیس نیگریکانس (تیرگی و ضخیمشدن چینهای پوستی)، تاولهای دیابتی، گرانولوم آنتولار، زانتوماتوز فورانگونه و زخمهای دیابتی پا اشاره کرد. این ضایعات گاهی اولین علامت اختلال متابولیک هستند و مشاهده آنها باید همیشه به ارزیابی و کنترل دقیقتر دیابت منجر شود.
۱. دیابت و خشکی پوست
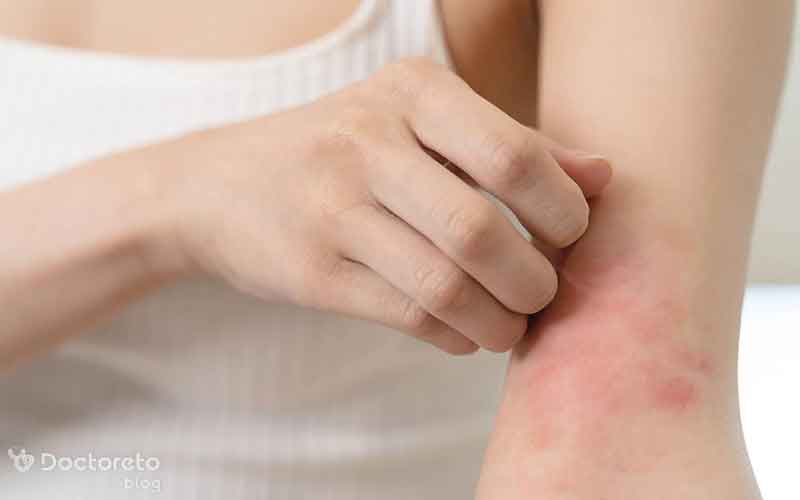
خشکی پوست یکی از شایعترین مشکلات پوستی در افراد دیابتی است. کاهش تعریق و اختلال در عملکرد غدد چربی باعث میشود پوست رطوبت خود را از دست داده و خشک شود. خشکی پوست میتواند منجر به خارش، ترکخوردگی و افزایش خطر عفونت شود. استفاده منظم از مرطوبکنندهها و حفظ رطوبت پوست به کاهش این علائم کمک میکند.

۲. دیابت و لکه های پوستی
درموپاتی دیابتی با لکههای قهوهای یا قرمز رنگ روی ساق پا مشخص میشود. این لکهها معمولا بیضرر هستند و نیاز به درمان خاصی ندارند. با این حال، وجود این لکهها میتواند نشانهای از آسیب به رگهای خونی کوچک باشد و نیازمند کنترل بهتر قند خون است.
متن انگلیسی:
به نقل از سایت my.clevelandclinic
People with diabetes have a higher risk of skin rashes like acanthosis nigricans.
ترجمه فارسی:
افراد مبتلا به دیابت در معرض خطر بیشتر ابتلا به بثورات پوستی مانند آکانتوز نیگریکانس (تیرگی و مخملشدگی چینهای بدن) هستند.
۳. جوش دیابتی
بالا بودن قند خون میتواند منجر به افزایش جوشها و آکنه شود. این وضعیت به دلیل افزایش تولید چربی و اختلال در عملکرد سیستم ایمنی رخ میدهد. استفاده از محصولات مراقبت از پوست مناسب و کنترل قند خون میتواند به کاهش این علائم کمک کند.
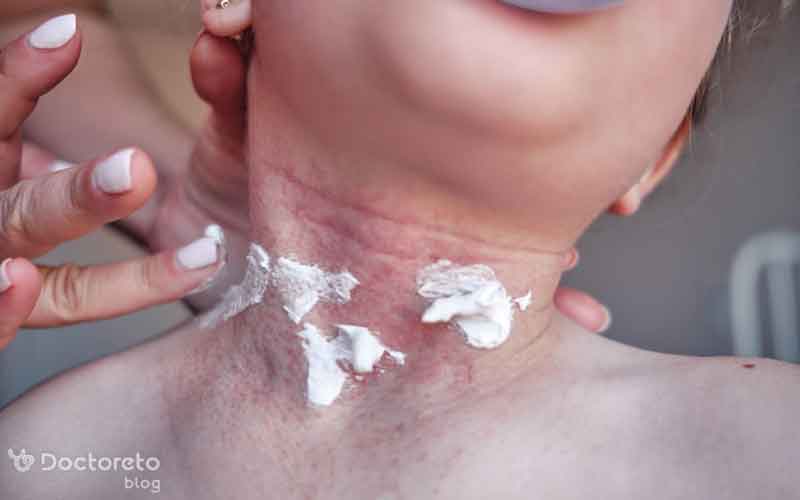
۴. زخم های دیابتی
زخم دست دیابتی معمولا بهدلیل نوروپاتی محیطی، اختلال جریان خون و ضعف سیستم ایمنی ایجاد میشود و حتی خراشهای کوچک میتوانند به زخمهای مزمن تبدیل شوند. کاهش حس درد، تاخیر در ترمیم و خطر عفونت باکتریایی، به خصوص در بیماران با کنترل ضعیف قند خون، شایع است و نیاز به ارزیابی زودهنگام دارد.
زخم پای دیابتی یکی از جدیترین عوارض دیابت است و بهعلت ترکیب نوروپاتی، بیماری عروقی محیطی و فشارهای مکانیکی بر نقاط خاص کف پا ایجاد میشود. این زخمها مستعد عفونت عمقی و نهایتا قطع عضو هستند و نیازمند مراقبت، کنترل دقیق قند خون و پوشیدن کفش یا کفیهای طبی اختصاصیاند.
| نوع بیماری یا مشکل پوستی | ارتباط با دیابت |
|---|---|
| خشکی پوست | دیابت باعث کاهش رطوبت پوست میشود که میتواند منجر به ترکخوردگی و خارش شود. |
| عفونتهای قارچی | افزایش قند خون محیط مناسبی برای رشد قارچها بهویژه در نواحی مرطوب و چینخورده پوست فراهم میکند. |
| عفونتهای باکتریایی | افراد دیابتی مستعد عفونتهای پوستی باکتریایی به دلیل ضعف سیستم ایمنی هستند. |
| خارش پوستی | ناشی از خشکی پوست، اختلالات گردش خون یا عفونتهای قارچی است. |
| نکروبیوز لیپوئیدیکا | اختلال نادر که باعث نازک شدن پوست و ایجاد ضایعات زرد و قرمز معمولا در ساق پا میشود. |
| تاولهای دیابتی | تاولهای بدون درد که ناگهانی در دستها، پاها یا پاها ظاهر میشوند و نادر هستند. |
۵. عفونت های قارچی
عفونتهای قارچی مانند پای ورزشکاران و کاندیدیازیس در افراد دیابتی شایعتر هستند. این عفونتها معمولا در نواحی مرطوب و گرم بدن مانند بین انگشتان پا رخ میدهند. خشک نگهداشتن این نواحی، استفاده از پودرهای ضدقارچ و رعایت بهداشت فردی میتواند به پیشگیری از این عفونتها کمک کند.
۶. توده های قرمز
تودههای قرمز پوستی یکی از علائم شایع در برخی از بیماران مبتلا به دیابت هستند که معمولا در نتیجه پاسخ التهابی بدن یا عفونتهای پوستی بروز میکنند. این تودهها معمولا برجسته، قرمز رنگ و در برخی موارد همراه با درد، سوزش یا خارش هستند و بیشتر در نواحی دارای رطوبت یا اصطکاک مکرر همچون زیر بغل، کشاله ران و پشت زانو مشاهده میشوند.
۷. تغییر رنگ پوست
یکی از علائم پوستی نسبتا شایع در بیماران دیابتی، تیرگی پوست در نواحی خاصی از بدن از جمله گردن، زیر بغل و کشاله ران است. این وضعیت که در اصطلاح پزشکی به آن آکانتوز نیگریکانس گفته میشود، معمولا بهدلیل مقاومت به انسولین در بدن ایجاد میشود. در این حالت، پوست نواحی مذکور تیره، ضخیم و مخملیشکل میشود و در برخی موارد ممکن است با خارش یا بوی ناخوشایند همراه باشد.
متن انگلیسی:
به نقل از سایت diabetes
Allergic skin reactions can occur in response to medicines, such as insulin or diabetes pills. You should see your doctor if you think you are having a reaction to a medicine. Be on the lookout for rashes, depressions, or bumps at the sites where you inject insulin.
ترجمه فارسی:
واکنشهای پوستی آلرژیک میتواند در پاسخ به داروهایی مانند انسولین یا قرصهای دیابت رخ دهد. اگر فکر میکنید که به یک دارو واکنش نشان میدهید، باید به پزشک مراجعه کنید. مراقب بثورات، فرورفتگیها یا برآمدگیها در محل تزریق انسولین باشید.
۸. نکروز چربی
نکروبیوزیس لیپوئیدیکا یکی از عوارض نادر اما جدی پوستی مرتبط با دیابت است که بیشتر در بیماران مبتلا به دیابت نوع ۱ دیده میشود. این عارضه با تشکیل پلاکهایی زرد یا قهوهای رنگ همراه با نازک شدن پوست و گاهی بروز زخم در ناحیه ساق پا شناخته میشود. ضایعات ممکن است بدون درد باشند اما در مواردی نیز با سوزش، خارش یا درد همراه هستند. پوست در ناحیه درگیر، ظاهری شفاف پیدا کرده و گاهی عروق خونی زیر آن قابل مشاهده میشود.
۹. دیابت و خارش بدن
دیابت کنترلنشده یکی از علل خارش بدن است. این حالت میتواند ناشی از خشکی بیش از حد پوست، گردش خون ضعیف یا عفونتهای قارچی و باکتریایی باشد. خارش ممکن است در یک نقطه متمرکز یا در سراسر بدن وجود داشته باشد و در شب شدت بیشتری پیدا کند.
۱۰. تاول دیابتی
تاولهای دیابتی عارضهای نادر اما مشخص در دیابت هستند. این تاولها بهطور ناگهانی و بدون درد روی دستها، پاها یا ساق پا ظاهر میشوند و از نظر ظاهری شبیه سوختگی درجه دو هستند. آنها معمولا بدون دخالت خاصی ظرف چند هفته بهبود مییابند. علت دقیق این تاولها مشخص نیست اما گفته میشود که نوروپاتی محیطی و ضعف گردش خون در ایجاد آنها نقش دارند.
۱۱. حساسیت پوستی
افراد دیابتی ممکن است بیشتر از دیگران دچار حساسیت پوستی به داروها شوند. این موضوع میتواند با خارش، قرمزی، کهیر یا حتی التهاب شدید بروز کند. واکنشهای پوستی به داروها (بهویژه انسولین) و تغییرات محل تزریق ممکن است رخ دهد و در این موارد باید به پزشک مراجعه کرد.

۱۲. ویتیلیگو
ویتیلیگو یا لک و پیس، یکی از بیماریهای خودایمنی است که در برخی بیماران دیابتی بهویژه نوع یک دیده میشود. در این بیماری، رنگدانههای پوست بهصورت نواحی سفید رنگ از بین میروند. اغلب روی صورت، دستها، قفسه سینه یا ناحیه تناسلی ظاهر میشود. رابطه ویتیلیگو با دیابت به دلیل اشتراک در زمینههای خودایمنی است.
۱۳. عفونت باکتریایی
دیابت میتواند خطر ابتلا به عفونتهای باکتریایی پوست را افزایش دهد. شایعترین آنها شامل فولیکولیت (عفونت فولیکول مو)، زردزخم، اریزیپلاس و سلولیت است. این عفونتها ممکن است با قرمزی، درد، تورم، گرمی و ترشح همراه باشند.
۱۴. درموپاتی دیابتی
درموپاتی دیابتی بهصورت لکههای قهوهای مایل به قرمز، بیضی یا گرد، پوستهپوسته و بدون درد روی ساق پا ظاهر میشود. علت اصلی آن آسیب به رگهای خونی کوچک و میکروسیرکولاسیون ضعیف است. این ضایعات معمولا به درمان نیاز ندارند و نشانهای از شدت بیماری هستند. اما اگر همراه با سایر علائم مانند زخم یا عفونت باشند، ارزیابی پزشکی لازم است. کنترل قند خون و جلوگیری از ضربه به پاها مهمترین اقدامات مراقبتی هستند.
۱۵. تاثیر دیابت بر پوست و مو
بالا بودن قند خون میتواند باعث خشکی، پوستهپوسته شدن و تحریکپذیری پوست شود. همچنین، ممکن است ترمیم زخمها بهدلیل آسیب به سلولهای پوستی و جریان خون ضعیف، بسیار کندتر از حالت طبیعی اتفاق بیفتد. این مسئله احتمال ایجاد زخمهای مزمن یا عفونتهای پوستی را افزایش میدهد. خارش مزمن نیز از علائم شایع و آزاردهنده در افراد دیابتی است.
درمان عارضه های پوستی ناشی از دیابت
درمان عارضههای پوستی ناشی از دیابت قبل از هر چیز به کنترل دقیق قند خون، اصلاح رژیم غذایی، کاهش وزن اضافه و ترک سیگار وابسته است؛ زیرا هایپرگلیسمی مزمن ترمیم پوست و عملکرد ایمنی را مختل میکند. رعایت بهداشت پوست، استفاده از مرطوبکنندههای بدون عطر، پرهیز از خارش و شستوشوی ملایم با شویندههای غیرتحریکی ضروری است.
پیشگیری از عوارض پوستی دیابت
پیشگیری از عوارض پوستی دیابت بر سه ستون اصلی استوار است: کنترل دقیق گلیسمی، مراقبت ساختاریافته از پوست و اصلاح فاکتورهای خطر. مراقبت روتین شامل استفاده منظم از نرمکنندههای فاقد عطر، پرهیز از شستوشوی مکرر با شویندههای قلیایی، پرهیز از آب داغ و محافظت در برابر ضربه و فشار موضعی (به خصوص در پاها) است. معاینه روزانه پا، درمان زودهنگام عفونتهای قارچی یا باکتریایی و ترک سیگار، ریسک زخم دیابتی و عفونتهای پوست و بافت نرم را میتوانند کاهش دهند.
مشاوره با بهترین پزشک برای مشکلات پوستی دیابتی
تغییرات پوستی در دیابت فقط یک مسئله ظاهری نیست و میتواند نشانهای از اختلال جدی در کنترل قند خون و درگیری عروق و اعصاب باشد. اگر با لکهها، خارش، خشکی شدید، عفونت یا زخمهای دیربهبود روی پوست خود روبهرو هستید، حتماً قبل از پیشرفت عوارض، با بهترین دکتر غدد ایران مشورت کنید تا در کنار متخصص پوست، علت زمینهای ارزیابی و درمان مناسب برای شما تنظیم شود. از طریق دکترتو میتوانید بهصورت آنلاین یا حضوری نوبت بگیرید و تحت نظر پزشک، هم دیابت و هم مشکلات پوستی خود را بهطور همزمان مدیریت کنید. در ادامه لیستی از برجسته ترین پزشکان غدد در شهرهای مختلف ایران را مشاهده میکنید.
نتیجه گیری
دیابت و بیماری پوستی با هم ارتباطی تنگاتنگ دارند. تغییرات پوستی در افراد دیابتی میتوانند نشانهای از عدم کنترل مناسب قند خون یا آغاز یک عارضه جدی باشند. هرچند برخی از این مشکلات بیضرر و موقتی هستند اما برخی دیگر ممکن است نشانهای از آسیب عمیقتر به اعصاب یا عروق باشند. این شرایط نیاز به درمان فوری دارد. در صورتی که بیمار متوجه زخمهایی شود که دیر ترمیم میشوند (از جمله تاول، خارش شدید، تغییر رنگ یا بوی نامطبوع از پا یا هر قسمت دیگر بدن یا هر نوع ترشح پوستی) باید فورا به متخصص پوست یا پزشک غدد مراجعه کند.
دکترتو مراقب سلامتی شماست!