فهرست مطالب
بارداری یکی از تجربههای بینظیر برای زن و مرد است. در این دوره اتفاقات مختلفی میافتد که دانستن آنها خالی از لطف نیست. حاملگی یا بارداری یکی از دورههایی است که در آن در بدن یک زن موجود دیگری به مدت ۹ ماه رشد میکند و سپس از طریق زایمان از داخل رحم خارج میشود. در دوران بارداری بدن دچار تغییراتی میشود که باید با آنها آشنا باشید تا این دوره را به خوبی و خوشی طی کنید.
در دکترتو میتوانید با بهترین پزشکان متخصص زنان و زایمان در شهر خود آشنا شوید، با آنها به صورت تلفنی یا آنلاین مشورت کنید و همچنین برای دریافت نوبت ویزیت حضوری اقدام کنید.
مراقبت های قبل و حین بارداری کدامند؟
داشتن فرزند شاید یکی از مهمترین تصمیمات زندگی یک زوج باشد. پیش از اقدام برای حاملگی بهتر است که آمادگیهای لازم را بدانید و فراهم آورید. این آمادگیها و اقدامات تنها جسمانی نیستند، بلکه مادر شدن آمادگی روانی نیز میطلبد. در این خصوص میتوانید پیش از اقدام برای بارداری؛ با روانشناس مشاوره کنید.
قبل از صحبت در مورد بارداری، لازم است در مورد آناتومی دستگاه تولید مثل زنان اطلاعاتی را کسب کنید. در طی تخمکگذاری، تخمک از یکی از تخمدانها آزاد میشود. بارداری هنگامی اتفاقمیافتد که تخمک با اسپرم در لولهی رحمی ملاقات کند.
از لقاح تا زایمان، بارداری به مراحل مختلفی در بدن زن نیاز دارد. از طرفی مراقبتهای این دورهی ۹ ماهه هم متنوع است و باید بخشهای مختلفی را برای اقدامات لازم برای بارداری در نظر بگیرید. این مراقبتها از زمان آگاهی از بارداری و پیش از آن شروع میشود تا زمانی که زایمان کنید. البته که بعد از زایمان هم باید مراقبتهای لازم را انجام دهید.
متن انگلیسی:
به نقل از betterhealth
«Pregnancy (or gestation) is calculated as 40 weeks and starts from the first day of your last menstrual period. Pregnancy is classified into 3 stages known as trimesters.»
ترجمه متن:
«بارداری به ۴۰ هفته حاملگی گفته میشود که از اولین روز آخرین پریود شما شروع میشود. حاملگی به ۳ دوره سه ماهه به نام تریمستر شناخته میشود.»
۱. از کجا بفهمیم بارداریم: تست بارداری
تست بارداری، برای آن دسته از افرادی که در تلاش برای باردار شدن هستند، شروع علائم بارداری یا در صورت شکست روشهای پیشگیری از بارداری، بهترین گزینه برای رفع ابهامات و نگرانیها است. یکی از روشها هم استفاده از بی بی چک است. بی بی چک روشی قطعی برای تشخیص بارداری نیست، اما میتواند شما را برای بررسی حاملگی تشویق کند.
دو نوع تست حاملگی اصلی وجود دارد:
- آزمایش خون
- آزمایش ادرار
برای انجام تست بارداری، آزمایشگاه به نمونهی ادرار یا نمونهی خون شما نیاز دارد. خون یا ادرار برای یافتن هورمونی به نام گنادوتروپین جفتی انسانی (hCG) بررسی میشود. سطح hCG به سرعت افزایش مییابد، بهطوری که هر ۲ تا ۳ روز تقریبا ۲ برابر میشود و در پایان ۳ ماههی اول بارداری، به اوج خود میرسد.
چه زمانی تست بارداری بدهیم؟
اگر عادت ماهانهی نامنظمی دارید، یا به هر دلیلی پریود نشدید، بهترین گزینهی پیش رو برای نتیجهگیری دقیق، انجام تست بارداری، ۳ هفته بعد از رابطهی جنسی است. توصیه میشود آزمایش ادرار را در اول صبح که ادرار غلظت بیشتری دارد، انجام دهید.
بهترین زمان برای بارداری کی است؟
اگر میخواهید باردار شوید، از ۶ ماه قبل باید تحت نظر پزشک باشید و مراقبتهای لازم را انجام دهید. قبل از اقدام به بارداری جهت انجام معاینات پیش از بارداری مراجعه به یک متخصص زنان و زایمان الزامی است.
متن انگلیسی:
نقل از nhs
You’re most fertile at the time of ovulation (when an egg is released from your ovaries), which usually occurs 12 to 14 days before your next period starts. This is the time of the month when you’re most likely to get pregnant.
ترجمه فارسی:
شما در زمان تخمک گذاری (زمانی که تخمک از تخمدان شما آزاد میشود) بیشترین باروری را دارید که معمولاً ۱۲ تا ۱۴ روز قبل از شروع قاعدگی بعدی شما اتفاق میافتد. این زمانی از ماه است که احتمال بارداری شما بیشتر است.
۲. آزمایش ها و معاینات بارداری (لیست آزمایشات و سونوگرافی های دوران بارداری)
قبل از اقدام به بارداری بهتر است جهت انجام معاینات پیش از بارداری به پزشک مراجعه کنید. در جلسات معاینات قبل از بارداری، پزشک سوابق پزشکی شخصی و خانوادگی، وضعیت فعلی سلامت شما، داروها و مکملهای مصرفی را بررسی خواهدکرد. معمولا در جلسه اول مشاوره یک خانم با پزشک زنان خود مواردی از قبیل قد، وزن و فشار خون مورد بررسی قرار میگیرد. مشکلات جسمانی، ازدواج فامیلی مصرف دارویی خاص، اعتیاد به مواد مخدر، مصرف دخانیات و الکل مورد بررسی قرارمیگیرد. زیرا تمام این موارد میتواند در یک بارداری سالم، بسیار تاثیرگذار باشد و یا ممکن است موجب بروز ناهنجاریهای جنینی شود.
درصورتیکه به بیماریهای مزمن نظیر آسم، دیابت یا فشار خون دچار باشید که پیش از بارداری قابل کنترل است، پزشک شما را به یک متخصص ارجاع خواهدداد و موارد زیر توسط پزشک انجاممیشود:
- معاینهی لگن
- تست سرطان دهانه رحم
- آزمایش ادرار
- آزمایش خون
- آزمایش کم خونی
- آزمایش قند خون
- آزمایش تیروئید
- آزمایش هورمونی
- آزمایش پاپ اسمیر
- معاینه دقیق از پستانها
سایر آزمایشهایی که ممکن است قبل از بارداری و حین آ از شما خواستهشود، شامل موارد زیر است:
- تعیین گروه خونی مادر
- نوع Rh
- سطح ویتامین د۳ (D3)
- بررسی عفونتهای ویروسی
- سرخجه
- توکسوپلاسموز
- آمنیوسنتز
- نمونهبرداری از پرزهای جفتی (CVS)
- نظارت بر جنین
- آزمایش گلوکز خون
- کشت استرپتوکوک گروه B
- آزمایش تعیین گروه خونی
- آزمایش پروتئین ادرار
- غربالگری بیماریهای جنسی
- شمارش کامل سلولهای خونی
- آزمایش تیروئید
- غربالگری بیماریهای عفونی
- آزمایش ادرار
سونوگرافی غربالگری حاملگی در ۲ نوبت و با هدف بررسی سلامت جنین و تشخیص اختلالات و بیماریهای کروموزومی و ژنتیکی انجام میشود.
سونوگرافی غربالگری حاملگی سه ماههی اول در ۱۱ تا ۱۳ هفتگی جنین انجام میشود. این سونوگرافی با نام سونوگرافی NT (انتی) در بین مادران معروف است. هدف اصلی این سونوگرافی، علاوهبر تشخیص سن دقیق حامگلی، حاملگیهای دوقلویی یا چندقلویی، تشخیص برخی اختلالات و بیماریهای کروموزومی و ژنتیکی، مخصوصا سندرم داون است. بهتر است سونوگرافی غربالگری ۳ ماهه دوم حاملگی برای تمام مادران باردار انجام شود.
۳. آزمایش ژنتیک در بارداری و غربالگری ها
گاهی در مراحل بارداری، لازم است قبل از بارداری آزمایش ژنتیک گرفتهشود. برای دانستن شانس وجود یا عدم وجود یک اختلال ژنتیکی در بارداری جاری یا آینده یا برای تشخیص یک اختلال ژنتیکی در صورت وجود علائم بیمار در شما یا فرزندتان، میتوان با مشورت مشاور ژنتیک آزمایش انجامداد.
اگر ساکن شیراز هستید و در مرحلهی برنامهریزی برای بارداری قرار دارید، بررسی وضعیت اسپرم در کنار آزمایشهای پیش از بارداری، دید دقیقتری از احتمال موفقیت بارداری (طبیعی یا روشهای کمکباروری) میدهد. برای انجام این آزمایش در شهر خودتان، صفحه آزمایشگاه های تست اسپرم شیراز را ببینید و نوبت آنلاین بگیرید.
آزمایش ژنتیکی در یکی آزمایشگاه های ژنتیک تهران پیش از لانهگزینی برای زوجهایی که در معرض خطر داشتن نوزادی با یک اختلال ژنتیکی یا کروموزومی خاص قرار دارند در دسترس است و اختلالاتی مثل سیستیک فیبروزیز، بیماری سلول داسی شکل یا هانتینگتون را میتواند نشاندهد. غربالگریها و سایر آزمایشهای ژنتیک شامل موارد زیر هستند:
- غربالگری ژنتیکی: میتواند به تشخیص برخی اختلالات ژنتیکی قبل از تولد کمککند.
- غربالگری سه ماههی اول ترکیبی از سونوگرافی جنین و آزمایش خون مادر است. این فرآیند غربالگری میتواند به تعیین خطر ابتلا به نقصهای مادرزادی در جنین کمککند.
- غربالگری سه ماههی دوم بارداری شامل چندین آزمایش خون است. این غربالگری اطلاعاتی را در مورد خطر ابتلا به برخی بیماریهای ژنتیکی یا نقصهای مادرزادی ارائه میدهد.
- سونوگرافی ممکن است در زمانهای مختلف بارداری برای بررسی رشد جنین، تخمین تاریخ تولد و بررسی هر گونه ناهنجاری ساختاری در نوزاد انجام شود.
۴. نکات مهم اقدامات قبل از بارداری کدامند؟
در ادامه به برخی از نکات که لازم است دربارهی آنها بدانید، اشاره کردهایم. با ما همراه باشید:
- تحت نظر گرفتن عادت ماهانه و زمان تخمک گذاری: برخی زنان هنگامی که تصمیم به باردار شدن میگیرند، با قطع کردن داروهای ضدبارداری منتظر بارداری میمانند. گروه دیگر با محاسبه و ثبت تاریخ عادتهای ماهانه و تحت نظر گرفتن علائم خود سعی در مشخص کردن روزهایی از ماه دارند که میزان باروری آنها بیشتر است. با استفاده از نرمافزار محاسبهی تخمکگذاری میتوانید تاریخی از ماه را مشخص کنید که احتمالا در آن میزان باروری شما به حداکثر میرسد.
- وزن مناسب بارداری: اگر وزن شما طبیعی باشد، آسانتر باردار خواهیدشد. تناسب اندام پیش از باردار شدن باعث میشود بارداری سالمی داشتهباشید.
- سن مناسب بارداری: بارداری در سنین زیر ۱۸ سال میتواند همراه با خطراتی از جمله کاهش رشد داخل رحمی جنین (IUGR)، افزایش احتمال فشارخون بارداری و پرهاکلامپسی باشد. از طرفی باروری خانمها در حدود ۲۰ سالگی به بعد افزایش یافته و حوالی سن ۲۵ سالگی به اوج خود میرسد. بهترین سالهای باروری یک زن بین ۲۵ و ۳۰ سال است. از ۳۰ سالگی به بعد میزان باروری کاهشیافته و از ۳۵ سال، این میزان با شیب سریعتری کم میشود.

۵. ورزش در دوران بارداری
ورزش در دوران بارداری از مهمترین فعالیتهایی است که مادر میتواند انجام دهد. این کار به تقویت عضلات او میپردازد و آسیبهای ناشی از بارداری را به حداقل میرساند. از طرفی میتوان از انجام این ورزشها به یک زایمان راحتتر رسید. همچنین تحمل سختیهای ناشی از تغییرات دوران بارداری سادهتر میشود و همه چیز برای مادر باردار بهتر میشود. توجه داشتهباشید که همهی مادران باردار برای ورزش کردن خود باید با پزشک مشورت کنند. گاهی برخی از مادران باید استراحت مطلق داشتهباشند و ورزش میتواند به آنها آسیب برساند.
در مواردی که میتوان ورزش کرد، روشهای زیر میتوانند بسیار موثر باشند. یکی از مهمترین آموزشهایی که در کلاسهای آمادگی برای زایمان فیزیولوژیک به مادر باردار دادهمیشود، ورزشهای مناسب دوران بارداری است.
۶. تغذیه در بارداری و مکمل های بارداری
نیاز بدن به مواد مغذی در طول بارداری افزایش مییابد. غذا، اولین منبع تغذیه کودک در شکم مادر است. بنابراین مادر باید غذاهایی بخورد که سرشار از مواد مغذی باشند. تغذیه مناسب رشد کودک را تقویت میکند. مادر باردار به کمک یک راهنمای ساده تغذیه، مسیر خود به سمت زایمانی آسان را فراهم کند.
مواد مغذی نیاز روزانه برای خانم بارداری؛
- کالری: ۳۰۰ کالری اضافه در سه ماه دوم و سوم
- کلسیم: ۱۲۰۰ میلیگرم
- فولات: ۶۰۰ تا ۸۰۰ میکروگرم
- آهن: ۲۷ میلیگرم
مکملهای اساسی شامل آهن، کلسیم، ویتامین دی، فولیک اسید و ید است. ویتامینها و مواد معدنی دیگر در ردههای بعدی قرار دارند:
- نیاز به آهن در دوران بارداری تا ۲ برابر قبل از بارداری افزایش مییابد (مصرف آهن از ۱۵ تا ۳۰ میلیگرم).
- رشد اسکلتی جنین نیازمند تقریبا ۳۰ گرم کلسیم در طول حاملگی خصوصا سه ماهه سوم است. دوز توصیه شده کلسیم المنتال، ۱۰۰۰ میلیگرم در روز برای خانمهای باردار و شیرده است.
- مادر باردار باید در روز ۱۵ میکروگرم ویتامین دی مصرف کند.

نکات تغذیه ای برای زنان مبتلا به دیابت بارداری
توصیه میشود زنان مبتلا به دیابت بارداری حداقل ۳ وعدهی غذایی کوچک تا متوسط و ۲ تا ۴ میان وعده در روز مصرف کنند. از خوردن بیشازحد کربوهیدرات در یک زمان خودداری کنند. از غذاهایی که قند کمی دارند، استفاده کنند. غذاهایی با شاخص قندی پایین عبارتند از:
- سبزیجات بدون نشاسته
- برخی از سبزیجات نشاستهدار، مانند نخود فرنگی و هویج
- برخی از میوهها مانند سیب، پرتقال، گریپ فروت، هلو و گلابی
- لوبیا
- عدس
- نخود
علائم بارداری کدامند؟
معمولا شروع تجربهی علائم اولیه بارداری در هر خانمی متفاوت است. برخی از زنان ممکن است پس از گذشت ۱ تا ۲ هفته از بارداری اولین علائم را تجربه کنند، در حالیکه تجربهی نشانههای بارداری برای برخی افراد ممکن است ماهها طول بکشد. این موضوع به توانایی خانمها در تشخیص تغییراتی است که در بدن اتفاق میافتد. اما راههایی وجود دارد که بدانید باردار هستید. علائمی که در مادر باردار ممکن است دیدهشوند شامل موارد زیر هستند:
- قطع پریودی یا آمنوره
- احساس حالت تهوع در طول روز یا حالت تهوع صبحگاهی
- گرفتگی عضلات
- خونریزی خفیف واژینال
- خستگی و بیحالی
- کمردرد
- سکسکه جنین
- سردرد
- سرگیجه
- ویار
- نوسانات خلقی
تقویم بارداری: هفته به هفته بارداری چه اتفاقاتی می افتد؟
یک بارداری معمولی ۴۰ هفته طول میکشد. در هفته به هفته بارداری، مراحل بارداری به ۳ مرحله سه ماهه اول، سه ماهه دوم و سه ماهه سوم تقسیم میشود. جنین در طی این مراحل دچار تغییرات زیادی میشود.
۱. سه ماهه اول بارداری
سه ماهه اول بارداری مهمترین و نیز حساسترین دوران بارداری شما محسوب میشود. در ۴ هفته اول بارداری، جوانههای بازو و پا شروع به رشد میکنند. قلب و سیستم عصبی (مغز و نخاع) جنین شروع به شکلگیری میکند. در ۸ هفته بارداری، صورت و بازوها و پاها رشد میکنند. در حدود هفته هشتم بارداری میتوانید ضربان قلب جنین را در سونوگرافی بشنوید. همه اندامهای اصلی بدن جنین شکل گرفتهاند. در هفته ۱۲ بارداری، سونوگرافی نشان میدهد کودک پسر است یا دختر. جنین حدود ۷ سانتیمتر طول و تقریبا یک اونس وزن دارد و کودک میتواند دستان خودش را مشت کند. توجه داشتهباشید که در انتهای سه ماهه اول بارداری باید آزمایش غربالگری اول را انجامدهید.
۲. سه ماهه دوم بارداری
محسوسترین اتفاقهای سه ماهه دوم بارداری ،حس کردن حرکات جنین است. در این سه ماهه به تدریج شکم شما بزرگ و برجسته خواهدشد. در ۱۶ هفته، سیستم اسکلتی عضلانی و پوست شروع به شکلگیری کرده و کودک شروع به مکیدن میکند. در حدود ۲۰ هفته؛ کودک قادر به شنیدن و بلعیدن است. ابرو، مژگان، ناخن جنین شکل گرفته و حتی میتواند خودش را بخاراند. و مادر میتواند لگد زدن او را احساس کند. تا ۲۴ هفته، موی سر کودک شروع به رشد میکند. اثر انگشت شکل گرفته و ریهها تشکیل شدهاند، اما هنوز کار نمیکنند.
۳. سه ماهه سوم بارداری
در سه ماهه سوم حاملگی، جنین حداکثر وزن گیری را دارد. به همین دلیل در این زمان شکم شما کاملا بزرگ و برجسته میشود. در هفته ۳۲ حرکات و لگد زدن کودک افزایش مییابد. چشمهای کودک میتوانند باز و بسته شوند. کودک حدود ۲ تا ۴ کیلوگرم وزن دارد و طول آن ۳۸ تا ۴۰ سانتیمتر است. در ۳۶ هفته، چربی بدن کودک افزایش مییابد. کودک بزرگتر میشود در نتیجه حرکات کودک کندتر میشوند، اما مادر هنوز هم حرکات را حس میکند. سرانجام، از ۳۷ تا ۴۰ هفته آخرین مراحل رشد کودک اتفاق میافتد. کودک تغییر وضعیت داده و از سر به سمت پایین شکم مادر قرار بگیرد. متوسط وزن جنین هنگام تولد بین ۳.۵۰۰ تا ۴.۵۰۰ کیلوگرم و طول متوسط ۴۸ تا ۵۳ سانتیمتر است.
در انتهای سه ماهه سوم یک سونوگرافی جهت تخمین وزن جنین، بررسی اندازه لگن و نیز بررسی سلامت جنین انجام میشود. باتوجهبه وزن تقریبی گزارش شده در این سونوگرافی و اندازه تخمینی لگن مادر که توسط معاینه لگن تعیین میشود، پزشک تصمیم میگیرد که آیا انجام زایمان طبیعی برای شما مناسب است یا نه.
القای زایمان چیست؟
بیماری های دوران بارداری و عوارض بارداری چیست؟
ر کسی که باردار میشود، دچار تغییرات شدیدی در بدنش میشود که احتمالا تغییراتی را در زندگی او نیز ایجاد میکند. توجه داشتهباشید که شما باید یک جنین را در شکم خود پرورش دهید و این یعنی باید برای ۲ نفر زندگی کنید. اندامهای شما برای یک نفر طراحی شدهاند و وجود این مهمان در بدن شما، باعث ایجاد تغییراتی میشود که ممکن است برای شما ناراحتکننده باشند. این دورهی شیرین ۹ ماهه ممکن است با بیماری های دوران بارداری مواجه شود و آن را کمی برای شما سخت کند. برخی از این عوارض شامل موارد زیر هستند:
- سوزش سر دل
- یبوست
- پوسیدگی دندانها
- آکنه
- تکرر ادرار
- تورم یا حساسیت پستانها
علائم خطر در بارداری کدامند؟
دانستن علائم خطر در بارداری به شما کمک میکند تا از خودتان و کودکی که در درونتان رشد میکند مراقبت کنید و در صورت نیاز، به موقع خود را به پزشک یا مراکز درمانی برسانید. برخی علائم مانند خونریزی، نسبت به زمانی که برای مادر حامله اتفاق میافتد، میتواند عادی یا خطرناک باشد. در ادامه این موارد را به طور خلاصه معرفی کردهایم:
- خونریزی در بارداری: در طی ۸ هفتهی اول بارداری که جنین در رحم کاشته میشود، لکهبینی یک علامت طبیعی است. اما لکهبینی یا مشاهدهی خونریزی شدید در دوران بارداری احتمالا کمی نگرانکننده است.
- درد شکم: اگر درد شکم شدید، ثابت یا همراه با خونریزی و علائم دیگری باشد، خود را به مراکز درمانی و بیمارستان برسانید.
- ورم دست و پا و افزایش وزن ناگهانی: هرگونه پفکردن غیرطبیعی در صورت و هرگونه تورم بیشازحد در دستان و افزایش وزن بیش از ۱/۸ کیلوگرم در هفته، میتواند نشانهی ابتلا به پره اکلامپسی باشد.
- خارش شدید: داشتن خارش فراوان و غیرعادی، درد و انقباضاتی که آرام نمیشود، تاری دید و سر درد، تب، کاهش حرکات جنین و یا آبریزش و ترشحات از واژن علائم خطر هستند.
- علت ایجاد دیابت بارداری و علائم آن: تغییرات هورمونی میتواند باعث کاهش تولید انسولین شود. افت انسولین، سطح قند خون شما را افزایش میدهد و باعث ایجاد دیابت بارداری میشود. تست غربالگری دیابت بارداری، بین هفتههای ۲۴ تا ۲۸ حاملگی انجام میشود.
- کرونا و بارداری: کرونا در چند سال اخیر، یکی از دغدغههای مهم مادران باردار شده است.
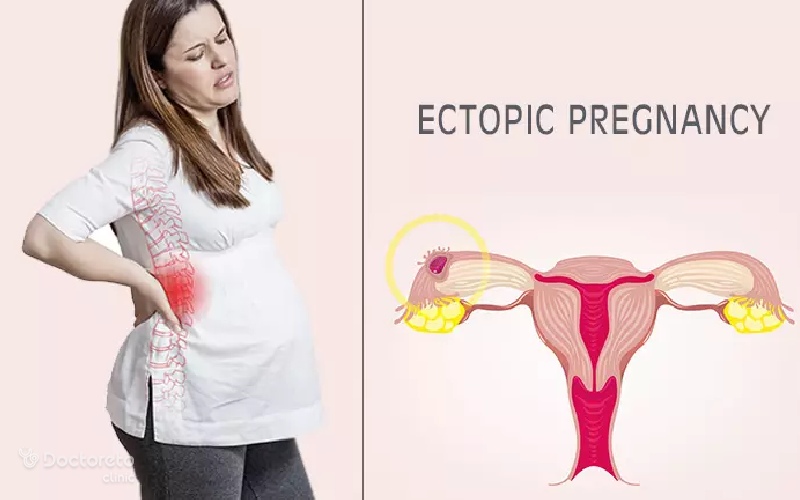
حاملگی خارج رحمی چیست؟
بارداری خارج از رحم معمولا در یکی از لولههای رحمی اتفاقمیافتد. در این نوع حاملگی، جفت در حال رشد در لولهی فالوپ است، اما نمیتواند به یک منبع غنی خونی دسترسی پیدا کند. لولهی رحمی آنقدر بزرگ نیست که بتواند جنین در حال رشد را پشتیبانی کند. تقریبا در همهی موارد حاملگیهای خارج رحمی، جنین میمیرد. این مورد با خونریزی و درد خود را نشان میدهد.
سقط جنین چیست؟
سقط جنین به ۲ نوع سقط جنین طبیعی و عمدی وجود دارد. سقط طبیعی به معنای دفع جنین قبل از هفتهی ۲۰ بارداری است. تقریبا نیمی از سقطهایی که در سه ماههی اول بارداری اتفاق میافتد، ناشی از ناهنجاریهای کروموزومی هستند. علاوهبر سقط خودبهخودی که به دلایل مختلف رخ میدهد، زنان بارداری که در هفتهی ۱۴ تا ۱۶ بارداری هستند، میتوانند سقط جنین عمدی انجام دهند. علائم سقط جنین شامل موارد زیر است:
- لکهبینی شدید
- خونریزی خفیف تا شدید از واژن
- ترشح بافت یا مایعات از واژن
- درد شکم
- کمردرد خفیف تا شدید.
پیشگیری از بارداری چگونه انجام می شود؟
گزینههای زیادی برای پیشگیری از بارداری وجود دارد. سوال این است که کدام یک از راه های جلوگیری از بارداری شما مناسب است؟ انتخاب آگاهانهی یکی از روشهای پیشگیری از بارداری یک اصل اساسی است.
انتخاب روش پیشگیری از بارداری به ویژگیهای بدنی هر فرد بستگی دارد. روشی که برای یک نفر مناسب است، ممکن است برای فرد دیگری مناسب نباشد. سن، نسبت قد به وزن، داروهای مصرفی، بیماریهای زمینهای و علایق شخصی در انتخاب روش مناسب پیشگیری از بارداری در هر فرد دخیل هستند. دیگر نکات مهم در انتخاب بهترین روش پیشگیری از بارداری شامل ایمنی، اثربخشی، در دسترس بودن، مقرون به صرفه بودن و قابل قبول بودن هستند.
عمدهترین روشهای پیشگیری از بارداری شامل موارد زیر هستند:
- قرصهای خوراکی ضدبارداری
- آی یو دی هورمونی
- آمپولهای ضدبارداری
- حلقهی واژینال
- ایمپلنت زیر پوست یا کاشت کپسول ضد بارداری زیر پوست
- کاندوم مردانه
- کاندوم زنانه
- آی یو دی مسی
- دیافراگم
- کلاهک دهانهی رحم
- اسپرمکشها
- طبیعی یا تقویمی
- وازکتومی یا بستن لولهها در مردان
- توبکتومی یا بستن لولههای رحمی (لولههای فالوپ) در زنان.
پیشگیری اورژانسی از بارداری
به یاد داشتهباشید که پیشگیری اورژانسی از بارداری، یک روش منظم برای جلوگیری از بارداری نیست. پیشگیری اورژانسی از بارداری را میتوان پس از شکست روشهای پیشگیری از بارداری در حین رابطهی جنسی، استفاده کرد. قرصهای اورژانسی برای پیشگیری از بارداری تنها ۳ تا ۴ بار در سال قابل استفاده هستند. نباید پس از هر رابطهی جنسی از آنها استفاده کرد زیرا تعادل هورمونی خانمها را مختل میکند. برای کسب اطلاعات بیشتر راجع به قرص های اورژانسی میتوانید به مجلهی سلامت دکترتو مراجعهکنید.
| روشهای پیشگیری معمول | روشهای پیشگیری اورژانسی |
|---|---|
| قرصهای پیشگیری از بارداری هورمونی | قرصهای اورژانسی |
| آمپولهای پیشگیری از بارداری هورمونی | . |
| آیودی | |
| کاندومهای زنانه و مردانه | |
| جراحی |
چه چیزی باعث حامله نشدن میشود؟ نازایی و دلایل آن
اما نازایی چیست؟ نازایی هنگامی اتفاقمیافتد که یک زوج بعد از روابط جنسی منظم، بدون استفاده از روشهای جلوگیری، قادر به باروری نباشند. نازایی یعنی بعد از عدم باروری طی ۱۲ ماه رابطهی جنسی منظم بدون استفاده از وسایل پیشگیری از بارداری. برای اغلب موارد نازایی درمان وجود دارد.
از علائم همراه با ناباروری قاعدگی نامنظم یا نداشتن خونریزی ماهیانه است. همچنین بهندرت ممکن است آقایی که مشکل ناباروری دارد علائم دیگری مانند اختلالات هورمونی داشتهباشند و البته ممکن است هیچ علامت دیگری همراه با ناباروری وجود نداشتهباشد.
از مهمترین دلایل ناباروری در مردان میتوان به تعداد کم اسپرم، تحرک کم اسپرمها یا اسپرم غیرطبیعی اشارهکرد. بیماریهایی مانند عفونت بیضه یا سرطان، واریکوسل یا اختلالات هورمونی و اختلال عملکر انزال نیز میتواند از دلایل عقیمبودن مردان باشد.
از مهمترین دلایل ناباروری زنان میتوان به سن، سیگار کشیدن، الکل، چاقی و بیماری جنسی اشارهکرد. بیماریهایی مانند سندروم تخمدان پلیکیستیک، اختلال تخمکگذاری، مشکلات تیروئید یا نارسایی تخمدان زودرس نیز میتواند باعث نازایی زنان شود. اگر پزشک به عامل مردانه مشکوک باشد، اولین گام تشخیصی، آنالیز مایع منی است تا تعداد، تحرک و مورفولوژی اسپرم سنجیده شود. انجام این آزمایش، بهویژه قبل از شروع درمانهای کمکباروری، میتواند مسیر درمان را دقیقتر کند. برای رزرو آنلاین و دسترسی به مراکز معتبر، میتوانید به آزمایشگاه های تست اسپرم تهران مراجعه کنید.
برای نازایی، کی به پزشک مراجعه کنیم؟
اگر بعد از ۱۲ ماه تلاش برای بارداری، روابط جنسی منظم و بدون استفاده از روشهای پیشگیری، بارداری اتفاقنیفتد، میتوان برای تشخیص علل و درمان آنها به دکتر نازایی مراجعهکرد.
همچنین اگر خانمی هستید که بین ۳۵ تا ۴۰ سال سن دارید و ۶ ماه یا بیشتر برای بارداری تلاش کردهاید و ناموفق بودهاید، اگر بالای ۴۰ سال سن دارید، اگر خانمی هستید که قاعدگی نامنظم دارید یا اصلا خونریزی ماهیانه ندارید، اگر قاعدگی بسیار دردناک دارید، اگر مشکلات باروری شناختهشده دارید، اگر بیماری اندومتریوز یا بیماری التهابی لگن برای شما تشخیص داده شدهاست، اگر سقطهای متعدد داشتید و یا اگر در حال درمان سرطان هستید، نیز به پزشک مراجعه کنید.
نتیجه گیری و راهنمای مراجعه به دکتر
قبل از اقدام به بارداری جهت انجام معاینات پیش از بارداری، مراجعه به یک متخصص زنان و زایمان الزامی است. درصورتیکه تصمیم به حاملگی دارید، میتوانید از مشاوره تلفنی دکتر زنان نیز کمکبگیرید.
در دکترتو میتوانید با بهترین دکتر متخصص زنان و دکتر مامایی در شهر خود آشنا شوید، با آنها به صورت تلفنی یا آنلاین مشورت کنید و همچنین برای دریافت نوبت ویزیت حضوری اقدام کنید.
در قسمت دیدگاهها، تجربیات خود در زمینهی بارداری را با دیگر مادران باردار، به اشتراک بگذارید. اگر هر یک از سوالهای زیر را دارید، میتوانید از مشاوره آنلاین زنان زایمان و نازایی و مشاوره آنلاین دکتر مامایی دکترتو کمک بگیرید:
- چند روز بعد از ریختن اسپرم باردار می شویم
- درد زیر شکم پس از لقاح و روزهای اولیه حاملگی
- جلو افتادن پریود امادگی رحم برای بارداری
- بعد از نزديكي چه كنيم تا باردار شویم
- علائم آمادگی رحم برای بارداری
- علائم بسته شدن نطفه
دکترتو مراقب سلامت شماست!


سلام میخوام حامله شم چیکار کنم
سلام من ۳۷ سال دارد بچه اولم ۱۱سال دارد میخواهم باردار بشم باید چکار کنم راهنمایی کنید
سلام خانم احمدی عزیز
ابتدا تایم تخمک گذاری تان باید دقیق مشخص شوود
ترجیحا کیت تخمک گذاری بگذارید
و در صورت تایید چند روز پیاپی نزدیکی کنید احتمال بارداری بالا می رود
سلام من یکبار باردار شدم و الان فرزندم یکسال دو ماهشه بعدش جلوگیری نمیکنم الان دو ماهی میشه که یکبار اول ماه پریود میشم یکبار آخر ماه این معنیش چیه
سلام خانم دکتر میخام باردار بشم مشکلی دارم رحمم اومده پایین ایا میتونم باردار بشم مشکلی نداره واسه بچه ممنونم
سلام ۳ماهه اقدام به بارداری کردم و الان موقع پریدیم است وفقط لکه دارم
سلام
در این شرایط ازمایش بتا انجام دهید
سلام دکتر احمدی من الان ۴۰ سال دارم دوبار بچه م سقت کرد
سلام خسته نباشید من الان دو روزه از پریودیم میگذره و دو بار با شوهرم نزدیکی بعد از نزدیکی وقتی میرم دستشویی از واژنم ی مایع همراه با خون خارج میشه دلیل چیه میشه بگین من خیلی نگرانم من الان چهار ماهه که اقدام به بارداری کردم
سلام خسته نباشید منو شوهرم اقدام به بارداری کردیم و ۵روز ازش میگذره و بعد ۵روز دوباره اسپرمش ریخت داخل اینا مشکلی پیش میاد که از بین بره
دوست عزیز
در هر سیکل قاعدگی یک فرصت باروری وجوددارد که بسته به زمان تخمک گذاری و موارد دیگر دارد. بهتره برای اطلاعات بیشتر در این خصوص با متخصص مامایی مشاوره تلفنی داشته باشید.
مشاوره تلفنی زنان، بارداری، زایمان
سلام من چهار سال میشه که ازدواج کردم باردار نشدم میخوایم به زودی باردار شوم
سلام خسته نباشید
من دوهفته است ازپریودام میگذره هفته پیش رابطه باشوهرم داشتم اسپرریخت تو واژن ریخت بعد از سه روز قرص ال خودم و حدود چهار روزه ک سینه ام بزرگ سنگین شد بیبی چک هم دادم منفی بود ایا احتمال بارداری وجود داره
دوست عزیز
خوردن قرص اورژانسی بیشترین اثر را در 12 ساعت اول بعد از رابطه دارد. اگر تست بارداری شما بعد از 10 روز از عقب افتادن قاعدگی منفی است، تاخیر قاعدگی به علت مصرف قرص هورمونی در سیکل می باشد. از این لینک می تونید با متخصص مامایی در این خصوص مشاوره تلفنی داشته باشید.
مشاوره تلفنی زنان، بارداری، زایمان
سلام مخواستم چطوری باورزش باردار بشم میشه کنی
تست پاپ اسمیر تو دوران اولیه بارداری مشکل ایجادنمیکنع
باردار شدن یک زن و مادر شدن زیباترین هدیه خداوند به زنان هست.
آیا در طول دوران بارداری رابطه جنسی سکس انجام بشه اشکالی برای جنین پیش نمیاد؟
و اینکه مقدار اسپرم برای باردار کردن زن اونم دوقلو چقدر باشه؟
تشکر میکنم ازتون🙏
سلام دوست عزیز
بارداری دوقلو ارتباطی با میزان حجم اسپرم ندارد. رابطخه جنسی در طول بارداری ممنوعیت نداره مگر اینکه جفت در جلوی ورودی رحم باشه و یا خانم باردار ممنوعیت پزشکی داشته باشه. برای داشتن اطلاعات بیشتر میتونید از این لینک با متخصصان مامایی مشورت کنید.
متخصص مامایی
سلام خانم دکتر من نزدیک یک سال ونیم هست اقدام به بارداری دارم اما هنوز باردار نشدم این ماه ۱۰ روز زودتر پریود شدم هیچ وقت زود نمیشدم همیشه عقب مینداختم دو شب پیش تخمک گذاری داشتم امروز زیر شکمم درد و سوزش و تکرر ادرار داشتم خواستم ببینم علتش چیه ممنون میشم راهنماییم کنید؟
سلام خانم دکتور من باردار هستم یک ماه ۱۰ روز خیلی شکمم دردمی کنه از من آب می افتد این خطر است در جنین یانه
زنی که میخواد باردار بشه باید آمادگی و شرایط روحی و جسمی مناسب داشته باشه بعد اقدام به حاملگی کنه.
سوال اولم ؛ چه پوزیشنی بیشتر مناسب بارداری هستش راهنمایی کنید.؟
سوال دومم؛ فاصله حاملگی اول و دوم چندسال باشه خوبه؟
ممنونم از شما🙏
سلام دوست عزیز
پوزیشن خاصی برای بارداری وجود ندارد و در هر پوزیشنی که رابطه جنسی برقرار شود میتوان احتمال بارداری داد. فاصله بین دو بارداری بیش از 1 سال مناسب است.
سلام من دوهفته هست که زایمان کردم حالا میخام دوباره حامله شم مشکلی که نداره فقط بچم ۳۳ هفته بود ولی مر ده بودمنم ۲۴سالمه زایمانم طبیعی بود
سلام بچه اولم ۱۱سالش خودم ۳۷ سالمه میخوام باردار شم باید چکار کنم
سلام خانم احمدی عزیز
ابتدا تایم تخمک گذاری تان باید دقیق مشخص شوود
ترجیحا کیت تخمک گذاری بگذارید
و در صورت تایید چند روز پیاپی نزدیکی کنید احتمال بارداری بالا می رود
باسلام و وقت بخیر خدمت شما من بیماری ایکتیوز ڗنتیکی خفیف دارم اگه قصد بارداری داشته باشم میتونم از ترکیبی هایی که دکترم برام نسخه کرده استفاده کنم در حین بارداری یا اینکه خطر داره ؟؟
سلام من ۳۶ سالمه یه دختر ۸ساله دارم الان ۱۸روزواسه بارداری اقدام کردم الان نزدیک پریودم هستم سینه هام درد مکنه علایم پریودی یا بارداری،؟
سلام
قبل از اقدام
حتمن تایم تخمک گذاری را مشخص کنید
علایم شما بیشتر شبیه پریودی است