فهرست مطالب
ایست قلبی (Cardiac arrest) به دلیل مشکل الکتریکی رخ میدهد که باعث متوقف شدن قلب میشود. وقتی قلب خون پمپاژ نکند، بیهوشی اتفاق میافتد. ایست قلبی میتواند در عرض چند دقیقه کشنده باشد. به همین دلیل، افرادی که در صحنه هستند باید به سرعت کمک نموده و احیای قلبی ریوی (CPR) را آغاز کنند. اگر نزدیکان شما در معرض شرایط قلبی خطرناک هستند بهتر است در این باره با متخصص قلب و عروق مشورت کنید. شما میتوانید از سامانه نوبتدهی دکترتو برای تنظیم وقت ویزیت حضوری یا مشاوره آنلاین و متنی با بهترین پزشکان استفاده کنید.
ایست قلبی چیست؟
ایست قلبی حالتی است که در آن قلب به طور ناگهانی متوقف میشود و دیگر نمیتواند خون را پمپاژ کند. این وضعیت معمولا به دلیل مشکلات الکتریکی در قلب رخ میدهد و منجر به از دست دادن هوشیاری و توقف تنفس میشود. علائم ایست قلبی شامل از دست دادن هوشیاری، عدم وجود نبض و تنفس غیرعادی یا قطع تنفس هستند. حمله قلبی، آریتمی یا اختلال در ریتم قلب، بیماریهای قلبی عروقی و مصرف مواد مخدر از شایعترین علل ایجاد عارضه ایست قلبی هستند.

بعد از ایست قلبی چه اتفاقی می افتد؟
اتفاقات بعد از ایست قلبی، به شرایط فرد و سرعت واکنش کمککنندگان بستگی دارد. در ابتدا، اگر اقدامات فوری مانند احیای قلبی ریوی (CPR) و استفاده از دستگاه شوک الکتریکی (AED) انجام نشود، فرد به سرعت هوشیاری را از دست میدهد و تنفسش متوقف میشود. بدون اکسیژن، سلولهای مغزی و سایر بافتهای بدن به سرعت آسیب میبینند و منجر به مرگ یا آسیب خواهد شد.
اگر کمکهای اولیه به سرعت انجام شود، ممکن است شانس بقا و بازگشت به حالت طبیعی افزایش یابد. در این حالت، پس از احیا، فرد ممکن است به هوش بیاید، اما ممکن است دچار عوارضی مانند آسیب مغزی ناشی از کمبود اکسیژن شود. در صورت زنده ماندن، فرد ممکن است نیاز به مراقبتهای پزشکی و درمانهای بیشتر داشته باشد از جمله بستری در بیمارستان، ارزیابی و درمان مشکلات قلبی زمینهای، و در برخی موارد نیاز به عمل جراحی یا قرار دادن دستگاههای پزشکی مانند پیسمیکر.
علائم ایست قلبی (ایست قلبی چگونه اتفاق می افتد؟)
در ایست قلبی، فعالیت الکتریکی قلب مختل میشود و قلب قادر به پمپاژ خون به مغز و سایر اندامها نیست. در نتیجه، اکسیژن و مواد مغذی به اندامها نمیرسند و سلولهای بدن آسیب میبینند. اگر ایست قلبی درمان نشود، در عرض چند دقیقه میتواند به مرگ منجر شود. ایست قلبی به طور ناگهانی و غیرمنتظره رخ میدهد. از علائم ایست قلبی میتوان به موارد زیر اشاره کرد:
- از دست دادن هوشیاری
- عدم وجود نبض به دلیل توقف فعالیت قلب
- توقف تنفس به طور ناگهانی
علائم هشدار دهنده قبل از ایست قلبی
ایست قلبی یک وضعیت اورژانسی است که در آن قلب ناگهان از پمپاژ خون به بدن باز میماند. این اتفاق میتواند به دلایل مختلفی رخ دهد و در صورت عدم درمان فوری، به مرگ منجر شود. قبل از وقوع ایست قلبی، ممکن است برخی علائم هشداردهنده بروز کنند که میتوانند نشاندهنده مشکلات قلبی باشند. شناخت این علائم میتواند به پیشگیری از ایست قلبی کمک کند:
- احساس فشار، سنگینی یا درد در ناحیه قفسه سینه
- تنگی نفس حین فعالیتهای روزمره یا حتی در حالت استراحت
- خستگی شدید و غیرقابل توضیح به ویژه در خانمها
- احساس سرگیجه یا سبکی سر بهخاطر کاهش جریان خون به مغز
- عرق کردن غیرعادی، به ویژه در شرایطی که فرد در حال استراحت است.
- اضطراب یا احساس نزدیک شدن به مرگ
متن انگلیسی:
uchealth
Three signs of cardiac arrest that are not signs of a heart attack include sudden loss of consciousness, lack of pulse and no breathing. Other symptoms, such as dizziness or chest pain, may also indicate cardiac arrest, but they may also be associated with other conditions, like a heart attack
ترجمه متن:
سه علامت ایست قلبی که نشانه حمله قلبی نیستند، شامل از دست دادن ناگهانی هوشیاری، عدم وجود نبض و قطع تنفس است. علائم دیگر مانند سرگیجه یا درد قفسه سینه نیز ممکن است نشاندهنده ایست قلبی باشند، اما این علائم میتوانند به مشکلات دیگری مانند حمله قلبی نیز مرتبط باشند.
کبودی انگشتان پا و ایست قلبی
کبودی انگشتان پا نشانه مشکلات گردش خون یا کمبود اکسیژن در بدن است. این حالت ممکن است به دلایل مختلفی از جمله بیماریهای عروقی یا آسیبهای جسمی ایجاد شود. در برخی موارد، کبودی انگشتان پا میتواند به ایست قلبی مرتبط باشد، زیرا ایست قلبی باعث قطع جریان خون به تمامی قسمتهای بدن میشود و کبودی در نواحی دور از قلب ایجاد میکند. همچنین، نقص در اکسیژن رسانی به بافتها و اختلالات عروقی که ممکن است به ایست قلبی منجر شوند، میتوانند در عین حال باعث کبودی در اندامها شوند.
علت ایست قلبی
بطور کلی علل مختلفی مانند اختلالات ریتم قلب، بیماریهای قلبی و سایر عوامل خطر مانند فشار خون بالا، دیابت، چاقی، کلسترول بالا و سیگار کشیدن میتوانند خطر ابتلا به ایست قلبی را افزایش دهند. ایست قلبی به دلایل مختلفی ممکن است رخ دهد:
- آریتمی یا اختلال در ریتم طبیعی قلب
- حمله قلبی
- بیماریهای قلبی عروقی مانند نارسایی قلبی یا کاردیومیوپاتی
- مصرف مواد مخدر
- ضربه به قفسه سینه و آسیب فیزیکی
- شرایط محیطی مانند شوک الکتریکی
- مسائل ژنتیکی و ارثی
خوردن چه چیزی باعث ایست قلبی می شود؟
هیچ غذای خاصی به تنهایی باعث ایست قلبی نمیشود. ایست قلبی معمولاً نتیجه مجموعهای از عوامل است که در طول زمان بر قلب تأثیر میگذارند. این عوامل شامل بیماریهای قلبی، اختلالات ریتم قلب، فشار خون بالا، دیابت، کلسترول بالا و سبک زندگی ناسالم است. مصرف برخی مواد غذایی و عادات تغذیهای، خطر ایست قلبی را افزایش میدهد:
- چربیهای اشباع و ترانس غذاهای سرخکردنی، فستفودها و محصولات لبنی پرچرب
- مصرف زیاد نمک
- زیادهروی در مصرف قند و شیرینیجات
- سوءمصرف الکل
- غذاهای فرآوریشده
چه قرصی باعث ایست قلبی می شود؟
هیچ قرصی به تنهایی باعث ایست قلبی نمیشود. ایست قلبی یک وضعیت پیچیده است که معمولاً نتیجهی ترکیبی از عوامل مختلف مانند بیماریهای قلبی، سبک زندگی ناسالم، و گاهی اوقات تداخلات دارویی است. برخی از داروها و قرصها خطر ایست قلبی را افزایش میدهند، به ویژه اگر به طور نادرست مصرف شوند یا با داروهای دیگر تداخل داشته باشند:
- داروهای ضد آریتمی
- مصرف بیش از حد مخدرها مانند هروئین یا متادون
- داروهای ضد افسردگی در دوز بالا یا در ترکیب با سایر داروها
- برخی داروهای فشار خون
- مکملها به ویژه آنهایی که حاوی کافئین یا استروئید هستند.
آمپولی که باعث ایست قلبی می شود؟
هیچ آمپولی به تنهایی باعث ایست قلبی نمیشود.
ایست قلبی یک رویداد پیچیده است که معمولاً نتیجهی ترکیبی از عوامل مختلف از جمله بیماریهای زمینهای قلبی، سبک زندگی ناسالم، و گاهی اوقات تداخلات دارویی است. هیچ آمپول خاصی به تنهایی نمیتواند باعث ایست قلبی شود. برخی آمپولها و داروها در صورت تجویز نادرست یا استفاده نامناسب، خطر ایست قلبی را افزایش میدهند مانند:
- آمپولهای ضدآریتمی مانند آمیودارون یا دوفیتیلید
- دوز بالای اپینفرین
- مصرف بیش از حد مخدرها مانند فنتانیل
- آمپولهای استروئیدی
علت ایست قلبی در جوانان
ایست قلبی در جوانان، پدیدهای است که بسیاری را شگفتزده میکند. چرا فردی جوان و سالم به طور ناگهانی دچار ایست قلبی میشود؟ دلایل مختلفی میتوانند در بروز این اتفاق نقش داشته باشند. برخی از این دلایل عبارتند از:
- اختلالات ژنتیکی و ارثی مانند کاردیومیوپاتی (ضخیم شدن دیواره قلب) و سندرمهای آریتمی
- بیماریهای قلبی مادرزادی
- اختلالات در ریتم قلب مانند تاکیکاردیهای ونتریکولار
- فعالیتهای ورزشی شدید به ویژه در افرادی که دارای مشکلات قلبی نامشخص هستند.
- استفاده از مواد مخدر مانند کوکائین و متامفتامین
- انسداد عروق به دلیل کلسترول بالا یا التهاب
ایست قلبی جنین
ایست قلبی جنین وضعیتی است که در آن ضربان قلب جنین به طور ناگهانی و غیرمنتظره متوقف میشود. این وضعیت میتواند به دلایل مختلفی از جمله مشکلات جفت، عفونتهای مادر، اختلالات ژنتیکی، مشکلات قلبی مادر و استرس یا آسیب به مادر رخ دهد. نشانههای ایست قلبی جنین شامل کاهش حرکات جنینی یا عدم شنیدن ضربان قلب در معاینات پزشکی میشوند.
ایست قلبی در زنان
دلایل ایست قلبی در زنان مشابه مردان است، اما برخی تفاوتهای ظریف وجود دارد. در زنان، ایست قلبی معمولا به دلایل زیر رخ میدهد:
- ابتلا به بیماریهای قلبی عروقی
- عوامل خطر مانند فشار خون بالا، دیابت و چاقی
علاوه بر این، زنان ممکن است نشانههای متفاوتی از حمله قلبی را تجربه کنند مانند درد در ناحیه قفسه سینه، خستگی غیرعادی، تنگی نفس و درد در نواحی دیگری مانند کمر یا فک. این نشانهها ممکن است به راحتی نادیده گرفته شوند و به تاخیر در تشخیص و درمان منجر گردند. عوامل روانی، مانند استرس و اضطراب، نیز میتوانند بر سلامت قلب زنان تاثیر بگذارند.
ایست قلبی در خواب
ایست قلبی در خواب به حالتی اشاره دارد که فرد حین خواب به طور ناگهانی دچار توقف فعالیت قلب میشود. اختلالات ریتم قلب، بیماریهای قلبی عروقی، مشکلات تنفسی مانند آپنه خواب، یا حتی عوامل ژنتیکی از علل ایست قلبی در خواب هستند. افرادی که سابقه بیماری قلبی دارند یا علائم مربوط به حمله قلبی را تجربه کردهاند، در معرض خطر بیشتری برای ایست قلبی در خواب قرار دارند.
متادون و ایست قلبی
متادون دارویی است که برای درمان اعتیاد به مواد مخدر استفاده میشود، اما مصرف آن میتواند با خطراتی از جمله ایست قلبی همراه باشد. این دارو باعث آریتمیهای قلبی، به ویژه نوعی به نام QT prolongation شده که میتواند منجر به اختلال در ریتم قلب و ایست قلبی گردد.
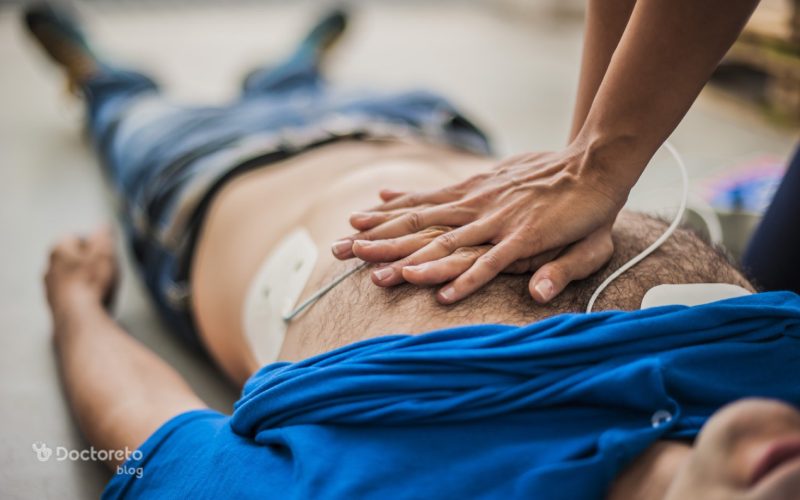
چه کسانی در معرض ایست قلبی هستند؟
این وضعیت میتواند در هر سنی و برای هر کسی رخ دهد، اما برخی افراد بیشتر در معرض خطر هستند. افراد با شرایط زیر در معرض ایست قلبی هستند:
- افرادی که مشکلات قلبی مانند نارسایی قلبی، آریتمی یا بیماری عروق کرونر دارند.
- بیماران دیابتی
- فشار خون بالا
- افراد دارای سابقه خانوادگی و ژنتیکی
- افراد سیگاری
- چاقی بیش از حد
- بیماران مبتلا به اختلالات روانی
- ورزشکاران حرفهای به دلیل فعالیتهای شدید و مشکلات ژنتیکی
متن انگلیسی:
njcardiovascular
Men over age 45 are at greater risk for cardiac arrest than women or younger men. Those with a family history of heart problems are also at greater risk
ترجمه متن:
مردان بالای ۴۵ سال در مقایسه با زنان یا مردان جوانتر بیشتر در معرض خطر ایست قلبی هستند. افرادی که سابقه خانوادگی مشکلات قلبی دارند هم بیشتر در معرض خطر قرار دارند.
راه های تشخیص ایست قلبی
تشخیص ایست قلبی معمولاً در محل وقوع اتفاق میافتد و اغلب توسط افراد عادی یا امدادگران انجام میشود. علائم واضح و مشخصی وجود دارد که نشاندهنده ایست قلبی است. تشخیص ایست قلبی به سرعت و دقت نیاز دارد و معمولا شامل مراحل زیر است:
| روش تشخیص ایست قلبی | توضیحات |
|---|---|
| ارزیابی علائم بالینی و بررسی از دست دادن هوشیاری | عدم وجود نبض و توقف تنفس |
| استفاده از دستگاه مانیتورینگ قلبی | انجام نوار قلب (ECG) برای شناسایی آریتمیها و وضعیت قلب |
| انجام سونوگرافی یا تصویربرداری | بررسی وضعیت قلب و عروق برای شناسایی مشکلات قلبی زمینهای |
| ارزیابی تاریخچه پزشکی فرد | بررسی عوامل خطر و سوابق پزشکی برای کمک به تشخیص و درمان صحیح |
راه های درمان ایست قلبی
درمان ایست قلبی به دو گروه فوری و حیاتی در محل و اقدامات درمانی در بیمارستان تقسیم میشود. راههای درمان ایست قلبی عبارتند از:
- احیای قلبی ریوی (CPR) برای رساندن سریع خون به مغز و اندامها
- استفاده از دستگاه شوک الکتریکی (AED) برای بازگرداندن ریتم طبیعی قلب
- داروهایی مانند آدرنالین و آمیودارون برای مدیریت آریتمی و بهبود عملکرد قلب
- مانیتورینگ و بستری در بیمارستان
- بررسی و درمان مشکلات قلبی زمینهای از جمله کنترل فشار خون، کلسترول و دیابت
آیا ایست قلبی قطعا به مرگ منجر میشود؟
ایست قلبی به طور قطع به مرگ منجر نمیشود، اما اگر به سرعت درمان نشود، میتواند کشنده باشد. در صورتی که اقدامات فوری مانند احیای قلبی ریوی (CPR) و استفاده از دستگاه شوک الکتریکی (AED) انجام شود، شانس بقا به طور قابل توجهی افزایش مییابد. اگر ایست قلبی به مدت طولانی ادامه یابد و فرد به موقع درمان نشود، ممکن است آسیبهای جدی به مغز و سایر ارگانها وارد شده و درنهایت به مرگ منجر شود.
احتمال زنده شدن بعد از ایست قلبی
احتمال زنده ماندن بعد از ایست قلبی به عوامل مختلفی بستگی دارد. هرچه اقدامات اولیه، مانند احیای قلبی ریوی (CPR) و استفاده از دستگاه شوک الکتریکی (AED)، سریعتر انجام شوند، شانس بقا بیشتر است. همچنین، زمان تا دریافت کمک پزشکی و علت ایست قلبی نیز تاثیرگذار هستند. افرادی که قبل از ایست قلبی از سلامت قلبی خوبی برخوردار بودهاند، معمولا شانس بیشتری برای زنده ماندن دارند. به طور کلی، انجام اقدامات فوری و موثر میتواند شانس زنده ماندن را به طور قابل توجهی افزایش دهد.

عوارض ایست قلبی
عوارض ایست قلبی بسته به مدت زمان و نوع درمان دریافتی متفاوت هستند. حتی اگر فرد از ایست قلبی نجات پیدا کند، ممکن است با عوارض طولانیمدتی مانند اختلالات شناختی، مشکلات حرکتی، اختلالات روانی مواجه شود. برخی از عوارض در لحظه آن شامل:
- آسیب مغزی در اثر کمبود اکسیژن
- نارسایی قلبی به دلیل عدم خونرسانی کافی
- اختلالات ریتم قلب
- اختلال در عملکرد ریهها
- اضطراب و افسردگی
- نیاز به بستری طولانیمدت
راه های جلوگیری از ایست قلبی
ایست قلبی یک وضعیت اورژانسی است که میتواند برای هر کسی رخ دهد، اما با رعایت برخی نکات و سبک زندگی سالم میتوان از آن پیشگیری کرد. راههای جلوگیری از ایست قلبی عبارتند از:
- رژیم غذایی سالم و مصرف میوهها، سبزیجات و غلات کامل و کاهش مصرف چربیهای اشباع و قند.
- ورزشهای منظم برای حفظ وزن سالم و بهبود سلامت قلب
- کنترل فشار خون و دیابت
- عدم استفاده از دخانیات و کاهش مصرف الکل
- یادگیری مهارتهای احیای قلبی ریوی و شناخت نشانههای حمله قلبی
- مدیریت استرس
نتیجه گیری و راهنمای مراجعه به دکتر
بازیابی از ایست قلبی زمان میبرد و شامل درمانهایی است که بیمار به حالت قبل ایست قلبی برگردد. بسیاری از بازماندگان به مراقبت مداوم قلب نیاز دارند تا از بروز مجدد ایست قلبی ناگهانی جلوگیری کنند. توصیه میشود داروها را طبق تجویز پزشک متخصص قلب مصرف کرده و مراجعه منظم را فراموش نکنید. بیشتر ایستهای قلبی خارج از بیمارستان در خانه اتفاق میافتند که با یادگیری مراحل اولیه احیای قلبی ریوی، شاید بتوانید جان کسی را نجات دهید. خبر خوب اینکه شما میتوانید از خدمات غیرحضوری دکترتو برای مطرح کردن سوالات خود و مشاوره آنلاین دکتر قلب کمک بگیرید.
دکترتو مراقب سلامتی شماست!


سلام وقت بخیر…مادرم چند سال پیش ایست قلبی داشته الان دکتر قلب گفته قلبش ۴۰ درصدد شده وقراره عمل پروتز زانو انجام بده آیا میتونه یا خطرناکه؟
سلام وقت بخیر…مادرم چند سال پیش ایست قلبی داشته الان دکتر قلب گفته قلبش ۴۰ درصدد شده وقراره عمل پروتز زانو انجام بده آیا میتونه یا خطرناکه؟
سلام وقت بخیر…مادرم چند سال پیش ایست قلبی داشته الان دکتر قلب گفته قلبش ۴۰ درصدد شده وقراره عمل پروتز زانو انجام بده آیا میتونه یا خطرناکه؟
سلام. انجام عمل جراحی غیرقلبی مانند پروتز زانو در فردی با سابقه ایست قلبی و کاهش عملکرد قلب (۴۰ درصد) نیاز به ارزیابی دقیق و آمادهسازی ویژه دارد.
برای تصمیمگیری نهایی و ایمنسازی فرآیند، ضروری است جراح ارتوپد با مشورت مستقیم متخصص بیهوشی و متخصص قلب مادر شما، صلاحیت عمل را تأیید کنند. آنها با بررسیهای تکمیلی، برنامهریزی میکنند تا خطرات به حداقل برسد.
سلام،یه کسی تو آب شیرجه زده بعد برق گرفتنش و باعث شده ایست قلبی کنه و چند دقیق مغز از کار بیوفته چند بار احیای کردن اما بیهوشه و رفته تو کما و سطح هوشیاریش پنج هست برای این شخص باید چه کار کرد و کی به هوش میآید؟ بازیکن والیبال هم هست،امید هست به هوش بیاد و بتونه دوباره والیبال بازی کنه؟ اول سطح هوشیاریش ۳ بود الان پنج شده و دیشب گفتن
سطح اکسیژن مغز تغییر کرده و پیشرفت کرده،لطفاجواب بدین🙏
سلام
وضعیت فردی که پس از برقگرفتگی و ایست قلبی دچار کما شده پیچیده است و پیشبینی زمان به هوش آمدن دقیق امکانپذیر نیست، زیرا بستگی به مدت زمان بیعملی مغز و میزان آسیب دارد. بهبود سطح هوشیاری از ۳ به ۵ نشانهای مثبت است و نشان میدهد مغز هنوز عملکردی دارد، اما توانایی بازگشت کامل به فعالیتهای ورزشی شدید مثل والیبال نیازمند زمان طولانی، توانبخشی تخصصی و پیگیری دقیق توسط پزشک مغز و اعصاب و فیزیوتراپیست است. حمایت، صبر و درمانهای توانبخشی مداوم نقش مهمی در بهبود وضعیت و کیفیت زندگی او دارد.
متخصص مغزواعصاب
سلام،یه کسی تو آب شیرجه زده بعد برق گرفتنش و باعث شده ایست قلبی کنه و چند دقیق مغز از کار بیوفته چند بار احیای کردن اما بیهوشه و رفته تو کما و سطح هوشیاریش پنج هست برای این شخص باید چه کار کرد و کی به هوش میآید؟ لطفا جواب بدین
سلام پدرم ۲ هفته پیش با علایم حالت تهوع و عرق زیاد میره دکتر اما زیر سرم که بوده نصف سرم رفته بوده یهو دچار ایست قلبی میشه بدون هیچ مریضی قلبی ممکنه از دارو یا قرص بوده باشه ؟؟؟؟
سلام. بروز ایست قلبی ناگهانی در فردی بدون سابقه بیماری قلبی میتواند علل مختلفی داشته باشد، از جمله عوارض جانبی داروها یا تداخلات دارویی، اختلالات الکترولیتی، مشکلات عصبی یا عفونتهای حاد. کاهش مقدار سرم در حین درمان ممکن است تأثیراتی بر تعادل مایعات و الکترولیتها داشته باشد که در برخی موارد خطرناک است. برای تعیین دقیق علت ایست قلبی و بررسی نقش احتمالی داروها، نیاز به بررسی کامل پزشکی و بررسی سابقه دارویی بیمار توسط متخصص قلب و داروشناس وجود دارد.
متخصص قلب و عروق
سلام تزریق آمپول لیدوکایین ۲درصد برای بیمار قلبی ضرر دارد
سلام، آمپول لیدوکائین ۲٪ که معمولاً برای بیحسی موضعی استفاده میشود، در بیشتر موارد برای بیماران قلبی بیخطر است، بهویژه اگر به مقدار محدود و در شرایط کنترلشده تزریق شود. با این حال، لیدوکائین میتواند روی هدایت الکتریکی قلب تأثیر بگذارد و در دوزهای بالا یا در بیماران با مشکلات خاص قلبی (مثل آریتمیها) نیاز به احتیاط بیشتری دارد. اگر بیمار دچار بیماریهای قلبی جدی، نارسایی یا ضربان نامنظم قلب است، باید قبل از تزریق حتماً پزشک معالج یا متخصص قلب در جریان قرار گیرد. استفاده تحت نظر پزشک معمولاً مشکلی ایجاد نمیکند.
آیااگه فرد سالم بر اثر تزریق اپی نفرین دجار ایست قلبی شود توسط پزشکی قانونی قابل تششخیص است؟
سلام
بله، در صورت بروز ایست قلبی ناشی از تزریق اپینفرین در فرد سالم، پزشکی قانونی میتواند با بررسی کامل بالینی، نمونهبرداریهای آزمایشگاهی و بررسیهای سمشناسی و کالبدشکافی، علت دقیق مرگ را تشخیص دهد. اپینفرین در دوزهای بالا یا شرایط خاص میتواند عوارض قلبی جدی ایجاد کند که قابل شناسایی است. بنابراین، با معاینات دقیق، پزشک قانونی میتواند ارتباط بین تزریق و ایست قلبی را تعیین کند.
با سلام من مادرم بر اثر تصادف ضربه مغزی و سکته قلبی داشته احیا شده هوشیاریش ۳ بوده ولی بعد از بیست روز اومده رو ۱۰ ۱۱ رو ب بهبود بوده ده روز بعدش ولی ایست قلبی کرده الان هوشیاریش اومده رو ۳ ۴
تو آی سی یو بوده تمام مدت ولی ریه هاش آب اورده و بدنشم عفونت کرده
آیا امکان بازگشت هوشیاری وجود داره با این شرایط؟امیدی هست؟
نازنین عزیز
در شرایطی که مادرتان پس از ضربه مغزی و سکته قلبی دچار کاهش هوشیاری شدید شده و دچار عفونت و تجمع مایع در ریههاست، پیشآگهی معمولا پیچیده است و به شدت آسیب مغزی، وضعیت کلی بدن و پاسخ به درمان بستگی دارد. بهتر است تیم پزشکی مربوطه را به طور مرتب در جریان بگذارید و از آنها درباره روند بهبود و گزینههای درمانی سوال کنید. حمایت مداوم پزشکی، مراقبتهای تخصصی و کنترل عفونتها میتواند به افزایش احتمال بهبود کمک کند، اما تصمیم نهایی و پیشبینی وضعیت بهتر توسط پزشکان معالج امکانپذیر است.
متخصص مغزواعصاب
باسلام وخسته نباشید امروزهاچرااینقدرایست قلبی درخواب زیادشده ومن همیشه نگران اطرافیان میشم ممنون میشم راهنماییم کنید
سلام! نگرانی شما در مورد افزایش ایست قلبی در خواب قابل درک است، اما باید بدانید که ایست قلبی ناگهانی در خواب معمولاً به دلایل خاصی مانند بیماریهای قلبی یا مشکلات قلبی مرتبط با فشار خون بالا، مشکلات الکتریکی قلب یا سایر بیماریهای قلبی رخ میدهد. اگر شما یا اطرافیانتان نگرانی دارید، بهتر است که با پزشک قلب مشورت کنید تا آزمایشهای لازم مانند نوار قلب (ECG) یا اکو قلب انجام شود و علت احتمالی بررسی شود. در کنار آن، تغییرات در سبک زندگی مانند رژیم غذایی سالم، ورزش منظم و کنترل استرس میتواند به بهبود سلامت قلب کمک کند.
متخصص قلب و عروق
با سلام ۵ روز پیش پدرم ایست قلبی کرد الان هوشیاریش ۳ وفشارش ۵ خیلی نگرانیم ولی نا امید نیستیم لطفا اگه میشه یکی برامون کمی در بارش چیزی بگه
سلام! ایست قلبی یک وضعیت بسیار بحرانی است که نیاز به مراقبت فوری پزشکی دارد. در حال حاضر، وضعیت فشار خون پایین (۵) و هوشیاری پایین پدر شما نشاندهنده شرایط بحرانی است که ممکن است نیاز به مداخلات ویژهای مانند داروهای فشاری، تهویه مکانیکی یا مراقبتهای ویژه در بخش ICU داشته باشد. مهم است که تحت نظر پزشکان متخصص در بیمارستان باقی بماند. در چنین شرایطی، تیم پزشکی به دقت وضعیت را کنترل کرده و بهترین درمانها را برای بهبود وضعیت ارائه خواهند داد. امیدواریم که با ادامه درمان و مراقبتهای لازم، وضعیت بهبود یابد.